妊娠期糖尿病孕婦動態血糖監測的相關性研究
徐安寧
【摘要】目的:研究對妊娠期糖尿病孕婦實施動態血糖監測的相關性問題。方法:選擇我醫院收入的妊娠期糖尿病孕婦38例為研究病例,樣本的在院時間為2020年5月至2021年5月。以隨機數字表法分成兩組,常規組(n=19)執行自我血糖監測,研究組(n=19)執行動態血糖監測。結果:研究組妊娠結局優于常規組,但兩組的流產率、剖宮產率比較無差異性(P>0.05),早產率比較有差異性(P<0.05);研究組的每項血糖指標均比常規組低(P<0.05);研究組血糖不良事件的發生(除去24h~48h的低血糖)與常規組形成差異性(P<0.05)。結論:妊娠期糖尿病孕婦實施動態血糖監測,能夠及時地掌握到孕婦血糖改變狀況,方便針對性做出干預指導,利于孕婦妊娠結局的改善。
【關鍵詞】妊娠期糖尿病;動態血糖監測;孕婦
Correlation study of continuous glucose monitoring in pregnant women with gestational diabetes mellitus
XU Anning
Department of Endocrinology, rheumatology and immunology, Hongxinglong Hospital of Beidahuang group,
Shuangyashan, Heilongjiang 155811, China
【Abstract】Objective: To study the correlation of continuous glucose monitoring in pregnant women with gestational diabetes mellitus. Methods: 38 pregnant women with gestational diabetes mellitus in our hospital were selected as the study cases. The sample was in the hospital from May 2020 to May 2021. They were divided into two groups by random number table, and the routine group (n=19) underwent selfmonitoring of blood sugar and the study group (n=19) performed continuous blood glucose monitoring. Results: The pregnancy outcome of the study group was better than that of the routine group, but there was no difference in abortion rate and cesarean section rate between the two groups(P>0.05), and there was difference in preterm delivery rate(P<0.05); Each blood glucose index in the study group was lower than that in the routine group(P<0.05);The incidence of adverse blood glucose events(excluding 24h~48h hypoglycemia) in the study group was different from that in the routine group(P<0.05).Conclusion: The continuous glucose monitoring of pregnant women with gestational diabetes mellitus can timely grasp the change of blood glucose level of pregnant women, and facilitate the targeted intervention and guidance, so as to improve the pregnancy outcome of pregnant women.
【Key words】Gestational diabetes mellitus; Continuous glucose monitoring; Pregnant women
妊娠期糖尿病,屬于孕婦比較多見的一個并發癥,實際上是孕婦在妊娠之前能夠正常地進行糖代謝,到孕中期產生血糖指標增高,也是糖尿病比較特殊的一個類型[1]。在物質生活豐厚與飲食結構持續的變化下,產生妊娠期糖尿病概率開始增高,假設產婦血糖沒有及時的得到控制,會很大程度地影響到產婦與胎兒健康。實施動態血糖監測便可以實時掌握到產婦血糖指標,在產生低血糖或者是甲亢的時候設備會自動地進行報警,利于及時以及有效掌握到孕婦血糖水平改變或者波動的相關規律[2-3]。特此,我醫院針對收入的38例妊娠期糖尿病孕婦病例(2020年5月至2021年5月)展開樣本性研究,重在探究動態血糖監測的相關性問題,整理的報告內容為。
1.1 一般資料
選擇我醫院收入的妊娠期糖尿病孕婦38例為研究病例,樣本的在院時間為2020年5月至2021年5月,以隨機數字表法分成兩組。常規組(n=19),年齡22歲~41歲,平均年齡(29.60±7.41)歲,包含初產婦10例,經產婦9例;研究組(n=19),年齡21歲~39歲,平均年齡(28.36±6.95)歲,包含初產婦11例,經產婦8例。兩組的基礎資料執行SPSS24.0計算,P>0.05,沒有差異表現。
1.2 方法
所有孕婦都接受了胰島素相關治療,且指導她們合理化進行飲食,多鼓勵她們去做一些有氧類的運動[4]。
常規組執行自我血糖監測,保證每天7次。需在三餐之前、之后,睡覺前選擇末梢血完成檢測,且按照檢測結果對胰島素具體用量進行調整,適當改變飲食和運動的計劃[5]。
研究組執行動態血糖監測,把動態血糖監測系統的探針頭成功地植入到孕婦雙側上臂對應的三角肌下緣位置,實施基礎的皮膚消毒之后再植入到皮下組織,設定探頭的電流參數為20nA~200nA之內,還要運用透明的敷料將其固定好,然后等1h之后進行第一次的末梢手指血采集,再把獲得的檢測值正確錄入系統內,且告訴孕婦輸入的進食狀況與運動狀況等,每間隔12h就要輸出1次血糖指標的記錄,確保每日針對動態血糖監測獲得的結果完成校正處理,且按照監測結果去調整好孕婦們的飲食情況與胰島素具體使用劑量。
1.3 觀察指標
觀察兩組的妊娠結局(a.流產;b.早產;c.剖宮產)與血糖指標(a.空腹血糖;b.餐后2h血糖)、不良事件的發生。
1.4 統計處理
采用SPSS 24.0統計學軟件進行數據分析。計數資料采用(%)表示,進行χ2檢驗,計量資料采用(χ±s)表示,進行t檢驗,P<0.05為差異具有統計學意義。
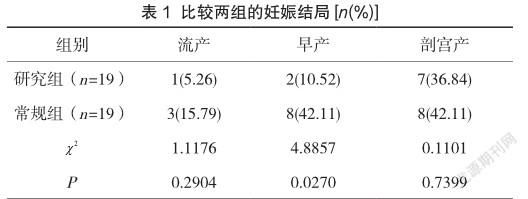
2.1 妊娠結局
研究組的流產率5.26%(1/19)、剖宮產率36.84%(7/19)均低于常規組的15.79%(3/19)、42.11%(8/19),但差異不大(P>0.05);而研究組的早產率10.52%(2/19)低于常規組的42.11%(8/19),差異顯著(P<0.05),見表1。
2.2 血糖指標
研究組的每項血糖指標均比常規組低(P<0.05),見表2。

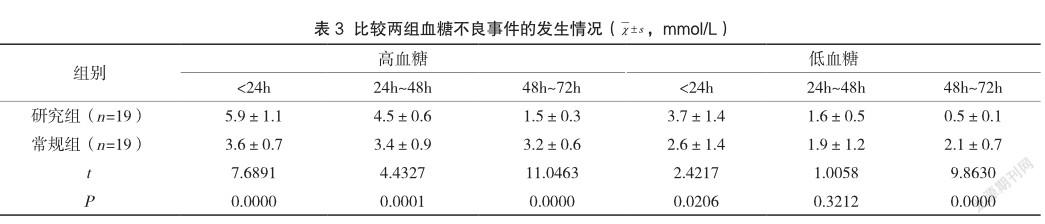
2.3 血糖不良事件的發生情況
研究組血糖不良事件的發生情況(除去24h~48h的低血糖)與常規組比較形成差異性(P<0.05),見表3。
動態血糖監測系統屬于可以持續性動態化的監測手段,便于完整且詳細化、規范地記錄下孕婦們血糖改變情況,且作為參考調整她們對于胰島素的使用劑量與飲食量或者運動量等,也方便制定出相對有個性化的血糖調整方案,實現改變妊娠結局的終極干預目標[6-7]。
本次開展的研究結果顯示:研究組的妊娠結局優于常規組,兩組在流產率、剖宮產率上差異不大(P>0.05),在早產率上差異明顯(P<0.05);研究組每項血糖指標均比常規組低(P<0.05);除去24h~48h的低血糖,兩組血糖不良事件的發生比較差異明顯(P<0.05)。足以體現出,妊娠期糖尿病孕婦實施動態血糖監測的重要性。
綜上,妊娠期糖尿病孕婦執行動態血糖監測的效果優于自我血糖監測,能夠實時地掌握到孕婦血糖變化、血糖不良事件的發生,便于及時做干預,以改善其妊娠結局。因此,動態血糖監測的研究價值高。
參考文獻
[1] 周健,包玉倩,馬曉靜,等.2型糖尿病患者頻繁靜脈取血法動態血糖監測的準確性評估[J].中華糖尿病雜志,2012(9):523-528.
[2] 吳靜,薛耀明,李晨鐘,等.利用動態血糖監測系統觀察妊娠糖尿病患者孕中晚期的血糖漂移[J].中國糖尿病雜志,2010(6):449-451.
[3] 周屹林.妊娠期糖尿病孕婦孕晚期進行血糖水平監測的臨床價值分析[J].醫藥前沿,2017(32):225-226.
[4] 王蕾,田莉,王虹,等.24h動態血糖監測對妊娠期糖尿病患者妊娠結局的影響[J].中國婦幼保健,2018(16):3616-3618.
[5] 辛嬋娟.基于動態血糖監測胰島素泵聯合飲食、運動干預治療妊娠期糖尿病的臨床研究[J].中國醫療器械信息,2017(16):133-134.
[6] 李彩.妊娠期糖尿病孕婦連續動態血糖監測對妊娠結局的影響[J].內蒙古醫學雜志,2017(4):408-410.
[7] 周起環.兩種血糖監測方法在妊娠期糖尿病和2型糖尿病合并妊娠患者中的應用效果觀察[J].臨床醫藥文獻電子雜志,2017(33):6453,6456.

