“開喑利咽”針刺法配合語言功能訓練治療腦卒中后失語的療效觀察
梁發俊,胡徽星,張靜波,尹苗苗,章顯寶,鄭之俊,肖 偉,王 震
腦卒中后失語(post-stroke aphasia,PSA)是指發生在完全性腦卒中后,因大腦語言功能中樞皮層的直接損害,或者與語言功能相關的腦網絡功能障礙所導致的獲得性語言功能障礙。因PSA病人喪失了正常語言交流能力,從而使其工作和生活受到嚴重影響,并且容易導致其性格改變,伴發精神心理障礙,從而延緩病人的康復,甚至引發不可預知的意外事件。近年來,我院運用“開喑利咽”針刺法,即點刺咽后壁和金津、玉液并配合語言功能訓練,治療PSA病人22例,獲得了較為滿意的療效。現報道如下。
1 資料與方法
1.1 臨床資料 選取2016年4月—2021年1月在我院住院治療的PSA病人44例。根據就診先后順序將病人編為1~44號,依據隨機數字表[1]法分為治療組、對照組,每組22例。治療組,男16例,女6例;腦梗死13例,腦出血9例;年齡43~77(60.91±9.52)歲;病程1.0~14.0(4.05±4.17)個月。對照組,男15例,女7例;腦梗死18例,腦出血4例;年齡42~75(59.24±10.24)歲;病程0.5~9.0(2.25±2.57)個月。兩組病人性別、年齡、病程等比較,差異均無統計學意義(P>0.05),具有可比性。本研究符合我院倫理委員會制定的倫理標準,并獲得該委員會的批準。
1.2 診斷標準
1.2.1 中醫診斷標準 中風的中醫診斷標準參照《中醫病證診斷療效標準》[2]。中風后失語的診斷標準:中風并伴有言語謇澀或失語者[3]。
1.2.2 西醫診斷標準 腦卒中診斷標準參照《中國腦血管病防治指南:試行版》[4],失語證的診斷標準參照《神經系統疾病鑒別診斷學》[5]。
1.3 納入標準 符合上述診斷標準者;性別不限,年齡30~80歲;意識清楚,能夠理解并配合醫師的指令及治療者;腦卒中病程在18個月以內者;無針刺治療禁忌證,如活動性肝炎、艾滋病、梅毒等傳染病者;病人愿意接受針刺療法并簽署知情同意書。
1.4 排除標準 有意識障礙或嚴重認知障礙而不能配合治療者;治療少于10次者;合并癲癇發作、未得到有效控制的高血壓、重度心肺功能不全者;其他原因,如阿爾茨海默病、額顳葉癡呆、皮質基底節變性、顱內腫瘤、腦外傷等導致的失語癥者;原發性進行性失語者;治療依從性差者。
1.5 治療方法
1.5.1 常規治療 兩組均給予腦卒中的常規治療,根據病人病情,予以活化腦細胞、增加腦代謝、營養神經等治療;腦梗死者予以抗血小板聚集、調脂穩定斑塊等治療;高血壓者予以控制血壓,2型糖尿病者予以調節血糖等治療。
1.5.2 對照組 在常規治療的基礎上,予以常規針刺治療。針刺治療方案參考新世紀全國高等中醫藥院校規劃教材《針灸治療學》[6],頭皮針:語言區、運動區、感覺區;項針:項叢刺;手針:肩點、腿點、踝點;腕踝針:上4、上 6、下4;體針:肩髃、肩髎、曲池、手三里、外關、合谷、后溪、風市、梁丘、血海、足三里、陽陵泉、陰陵泉、豐隆、三陰交、太沖。以上穴位均為患側,每日選取數穴,輪流交替治療,針刺得氣后,留針30 min,期間行針2次。其中曲池、合谷、豐隆施以瀉法,足三里、三陰交、太沖施以補法,其余穴位平補平瀉。每日1次,連續治療12 d。
操作方法:病人取仰臥位,暴露患肢。選用“天協”牌一次性針灸針(蘇州天協針灸器械有限公司),其中頭皮針選用1.0寸毫針(規格:0.30 mm×20.00 mm),其余穴位選用1.5寸毫針(規格:0.30 mm×40.00 mm),以75%乙醇棉球常規消毒穴位,待乙醇蒸發后,再行針刺操作。頭皮針沿頭皮呈15°角平刺0.5~0.8寸,以90 r/min速度捻轉行針1 min;項叢刺各穴位直刺0.5寸;其余穴位,根據肌肉厚度分別直刺或斜刺0.5~1.0寸。
1.5.3 治療組 在對照組治療方案的基礎上,加用“開喑利咽”針刺法,并配合規范的語言功能訓練。
1.5.3.1 “開喑利咽”針刺法 主穴:咽后壁、金津、玉液。點刺治療操作方法:病人仰臥位,張口,醫生以壓舌板輕輕按壓固定舌頭前段1/3處,暴露腭咽弓,并囑病人發長“啊”音,選用“天協”牌3.0寸針灸針(規格0.30 mm×75.00 mm),點刺咽后壁4~6次,隨后囑病人吐出血性涎液,不得咽下。然后囑病人上翹舌頭,舌尖抵住上腭,醫生以壓舌板輕輕固定舌尖底部,分別點刺金津、玉液各2次,隨后囑病人吐出血性涎液。以上治療,每日1次,連續治療12 d。每例病人的針刺治療,全程由同一名具有中醫執業醫師資格的針灸醫師進行操作。針刺治療前,對針灸醫師進行統一的專業培訓,統一針刺手法和刺激強度,務求將手法差異降到最小限度。
1.5.3.2 語言功能訓練方案[7]①口語表達和復述訓練:包括語言肌肉運動功能訓練和模仿發音訓練,從單音訓練到近似音的分化訓練,以日常用語為主,由單音節、簡單字和拼音、詞匯、詞組逐步向短句和長句過渡,要求復述準確,不能增減字詞。②聽理解訓練:訓練病人學會唇讀法,主要采取指認卡片方式,卡片正面是圖片,圖片內容為日常生活用品、常見的動物、植物、水果、蔬菜等容易識別的圖案;卡片背面是對應的文字,醫師說出1個名稱,讓病人分別指認圖案和文字,遵循由易到難的原則。③命名訓練:由醫師選擇較易識別的圖案或事物,讓病人說出名稱,待命名能力提高后,再增加難度,讓病人同時說出2張甚至3張圖片的名稱。如果病人命名困難,則可提示名稱首字。④閱讀:主要針對識字病人進行訓練,包括朗讀和文字理解;按照由易到難原則,從短句開始,逐步向長句、段落過渡。⑤日常交流、自主表達訓練:讓病人自由發揮,描述一天的生活內容,每天做了哪些事情,看到一件事情后想到了什么等,要求病人盡量詳細描述,鍛煉邏輯思維、記憶力及表達能力。⑥語言康復環境的要求:與日常生活相近的環境有利于病人的語言康復,鼓勵家屬積極參與訓練,同時注意糾正病人錯誤的發音、語調和聲調,務必避免家屬對病人嘲笑和批評,訓練過程中注意適時鼓勵、安慰病人,以免其產生沮喪情緒。以上訓練,每日由醫師指導正規訓練1次,結束后由家屬重復訓練,不限次數。連續訓練12 d。
1.6 觀察指標及評定標準
1.6.1 失語癥評分 失語癥的測評工具選用“中山醫科大學第三附屬醫院失語癥測評表”,測評項目分為“理解評價”和“表達評價”兩部分,每部分又細分為口語、書面語和手語3類,共48個條目。每個條目回答正確得1分,回答錯誤得0分,滿分為48分,分數越低提示失語越嚴重。
1.6.2 神經功能缺損程度評定 采用腦卒中神經功能統一量表(Unified Form for Neurological Stroke Scale,UNSS)評價病人神經功能缺損程度[8]。該量表包括意識水平、眼運動、患肢肌力、肌張力、定向力、語言、面癱和步態等12項,每項正常為0分,異常者根據嚴重程度計1~4分。總分:正常人為0分,腦卒中最嚴重者(昏迷除外)為31分,分數越高提示神經功能缺損越嚴重。
1.6.3 日常生活能力(ADL)評估 測評工具選用我院“住院病人生活自理能力評估單”。測評項目有10項,自理能力分為獨立完成、部分獨立或需要幫助、需要大幫助、完全依賴4級。滿分100分,評分<20分為極嚴重功能缺陷,生活完全需要依賴;20~<40分為生活需要很大幫助;40~<60分為生活需要幫助;≥60分為生活基本自理。
1.6.4 失語癥療效評定標準 根據治療后失語癥評分判定療效。治療后失語癥評分≥45分為痊愈,40~44分為顯效,30~39分為有效,29分以下為無效。失語癥評分在30分以上的人數與總人數之比即為有效率。
1.6.5 安全性評價 治療期間觀察病人有無其他合并癥出現,有無針刺意外發生,包括皮下血腫、暈針、滯針、斷針等。詳細記錄病人出現的針刺意外及處理方法、結果等。
同一位病人的評定,全程由兩名經過專門培訓的醫師進行,兩人同時負責測定失語癥、UNSS和ADL評分,且兩人均不知道該病人的所在組別。
2 結 果
2.1 病例完成情況 兩組病人的依從性良好,均順利完成研究,無脫失病例,資料完整。
2.2 兩組治療前后失語癥評分比較 治療前,兩組失語癥各項目評分,除手語表達外,其余5項評分及總評分比較差異均無統計學意義(P>0.05);治療后,治療組總評分較治療前明顯升高(P<0.05),而對照組治療前后總評分比較差異無統計學意義(P>0.05);治療組治療后口語理解、手語理解、書面語表達及總評分高于對照組,差異均有統計學意義(P<0.05)。詳見表1。
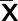
表1 兩組治療前后失語癥評分比較(±s) 單位:分
2.3 兩組治療前后UNSS評分比較 治療前,兩組UNSS評分比較,差異無統計學意義(P>0.05);治療后,兩組UNSS評分與治療前比較,差異均無統計學意義(P>0.05),但治療組治療后UNSS評分低于對照組,差異有統計學意義(P<0.05)。詳見表2。
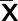
表2 兩組治療前后UNSS評分比較(±s) 單位:分
2.4 兩組治療前后ADL評分比較 治療前,兩組ADL評分比較差異無統計學意義(P>0.05);治療后,兩組ADL評分與治療前比較,差異均無統計學意義(P>0.05),兩組治療后ADL評分比較,差異無統計學意義(P>0.05)。詳見表3。
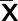
表3 兩組治療前后ADL評分比較(±s) 單位:分
2.5 兩組失語癥療效比較(見表4)

表4 兩組失語癥療效比較
2.6 兩組病人安全性評價 治療期間,兩組均出現若干不良反應。其中治療組出現的不良反應包括:皮下血腫4例次,肌纖維纏繞針身引起的滯針3例次;對照組出現皮下血腫2例次,肌纖維纏繞針身引起的滯針4例次,暈針1例次。以上癥狀均輕微,對病人的病情和預后無影響。
3 討 論
失語癥是神經科常見的臨床癥狀,是指在意識清楚、發音和構音無障礙的情況下,大腦皮質語言功能區域病變導致的言語交流能力障礙[9]。病人因對語言的表達和理解能力受損或喪失,而出現語言交流障礙,但是并非發音器官功能障礙所導致,故與臨床常見的構音障礙、啞巴是不同的。PSA是發生在腦血管病后,屬于腦血管病的并發癥。
近年來,中西醫學術界都對PSA進行了深入的研究。中外文獻報道PSA的發病率在18%~68%[10]。目前對于失語癥的分類,主要分為Broca(運動性)、Wernicke(感覺性)、傳導性、命名性、經皮質性(運動性和感覺性)、完全性失語,以及其他一些較少見類型的失語癥[11]。一般認為,顱內不同功能區病變是PSA類型的主要決定因素,但臨床研究也發現,某些經典的語言功能區損傷并不會導致失語癥的發生[12],反而是皮質下結構損傷[13]以及某些特定的大血管,如大腦中動脈病變[14],則可能導致失語癥的發生。我國學者研究發現,額下回蓋部、額下回三角部、島葉、左右側緣上回、頂下葉等6個腦區可能與命名性失語有關[15]。
藥物治療機制方面,通常認為促進膽堿和興奮性氨基酸釋放的藥物可以改善病人的學習和記憶能力,提高腦內乙酰膽堿水平則可以改善病人命名和語言理解能力。中醫中藥治療方面,臨床多選用針刺治療,如微針[16]、“益髓醒神”針刺法[17]、“醒腦開竅”針刺法[18]、“顳舌三針”法[19]、“醒腦開喑”法[20]、培土生金電針法[21]、舌尖梅花針治療[22]、頭皮針[23]等,或配合中藥口服[24],或配合康復訓練[25]等,均取得較為滿意的臨床療效。
本研究選取點刺咽后壁和金津、玉液,稱為“開喑利咽”針法,是我院肖偉教授的學術成果之一。經過多年臨床實踐初步證實,該針法能夠改善腦卒中后相關并發癥,如失語、構音障礙、吞咽困難(假性球麻痹)等。喑,本意為“緘默,不說話”,中醫學稱中風后失語為“暴喑”,意謂“突然不能說話”。咽后壁是口咽部的后壁,并非傳統穴位,位于咽腭弓后方,張口時正對視野的就是咽后壁。據《內經》記載,咽部與多條經脈相關,如:任脈“至咽喉”,心經“其支者……上挾咽”,小腸經“循咽下膈”,脾經“挾咽,連舌本,散舌下”等。選用咽后壁治療PSA、構音障礙、吞咽困難等癥狀,目前尚未見其他學者有類似的公開報道。臨床實踐初步發現,點刺咽后壁治療相關癥狀療效滿意,推測可能系因點刺療法直接刺激分布于咽部黏膜上的感受器,進而協調與語言、構音、吞咽等功能相關的各組肌肉之間的運動功能,從而發揮療效。金津、玉液是臨床常用穴位,《內經》中沒有金津、玉液這兩個穴位名,但是有“舌下兩脈”的稱呼。最早命名金津、玉液的是明初醫學典籍《醫經小學》:“舌底紫脈有二穴,左為金津右為玉液。”而《針灸大成》首次指出金津、玉液可以治療失語癥,“舌強難言:金津、玉液、廉泉、風府”。金津、玉液所在的舌下組織中,分布著豐富的神經,包括顱神經中的第Ⅴ對三叉神經、第Ⅸ對舌咽神經、第Ⅹ對迷走神經神經、第Ⅻ對舌下神經等。研究表明,點刺放血金津、玉液,可改善局部的血液循環,協調病變組的修復與再生,從而促進語言功能的恢復[26]。
臨床常用的評價失語癥的量表,為北京醫院漢語失語癥檢查量表[24],該量表測評項目較多,全部測評完畢需要40~60 min,操作起來有一定難度。本研究所選用的“中山醫科大學第三附屬醫院失語癥測評表”操作簡單、耗時短,臨床較為實用,既可診斷失語癥,又可作為判斷療效的工具。語言功能訓練是治療失語癥有明確循證醫學依據的方法,訓練方法多樣,總的原則是:訓練內容要有針對性,訓練方式要從易到難,訓練頻率要反復強化。本研究所應用的語言功能訓練,分別從口語表達訓練、聽理解訓練、命名訓練、閱讀訓練、日常交流及自主表達訓練和語言康復環境等方面著手,循序漸進,對于運動性失語病人的療效較為滿意。
本研究采取盲法,量表測評人員和數據統計人員均不知病人所在組別,針灸醫師均為中級職稱,研究人員均事先接受專門培訓,由此保證了研究的客觀性和數據的真實性。本研究的不足之處在于:樣本量較小,療程較短,可能使研究結果存在一定偏差。本研究結果顯示,治療組治療后在口語理解、手語理解、書面語表達等方面優于對照組,且失語癥療效優于對照組;而在神經功能恢復、ADL改善方面,兩組治療后比較差異無統計學意義(P>0.05)。由此認為,“開喑利咽”針刺法配合語言功能訓練有利于改善PSA病人的語言功能。

