玻璃體腔注射康柏西普與雷珠單抗治療高度近視繼發脈絡膜新生血管
張彩云,黎楚嵐,毛劍波,沈麗君
0引言
高度近視繼發脈絡膜新生血管(choroidal neovascularization,CNV)是高度近視患者視力損害的重要原因之一[1]。玻璃體腔注射抗血管內皮生長因子(vascular endothelial growth factor,VEGF)藥物作為高度近視繼發CNV的一線治療方法,在多項研究中被證實[2-7]。其中,雷珠單抗、貝伐單抗、阿柏西普已被廣泛應用[4-7]。近年來,國內學者也開始嘗試玻璃體腔注射康柏西普治療高度近視繼發CNV[8],然而對其與雷珠單抗的療效比較、注藥次數是否有差異等問題尚未可知。本研究旨在通過比較玻璃體腔注射康柏西普與雷珠單抗治療高度近視繼發CNV療效,觀察隨訪6mo內的最佳矯正視力(best corrected visual acuity,BCVA)、黃斑中心凹視網膜厚度(central macular thickness,CMT)、玻璃體腔藥物注射次數有無差異,進一步分析玻璃體腔注射康柏西普在治療高度近視繼發CNV上的安全性和有效性,現將結果報告如下。
1對象和方法
1.1對象回顧性隊列研究。收集我院2015-03/2019-08經玻璃體腔注射康柏西普或雷珠單抗治療的高度近視繼發CNV患者46例46眼。納入標準:(1)年齡>18歲;(2)屈光度為-6D及以上或眼軸>26mm;(3)通過光學相干斷層掃描(OCT)、熒光素眼底血管造影(FFA)、吲哚菁綠血管造影(ICGA)、光學相干斷層掃描血管成像(optical coherence tomography angiography,OCTA)診斷為高度近視繼發CNV;(4)CNV累及黃斑中心凹。排除標準:(1)合并嚴重白內障、年齡相關性黃斑變性、黃斑裂孔、黃斑前膜、視網膜脫離等眼科疾病;(2)既往曾接受抗VEGF或其它相關治療,如激光、光動力療法、玻璃體切除術等;(3)隨訪時間不足6mo。本研究遵循《赫爾辛基宣言》,經醫院倫理委員會審核批準。
1.2方法
1.2.1一般檢查所有患者初診時均行BCVA、眼壓、裂隙燈顯微鏡、OCT、FFA、ICGA檢查。BCVA檢查采用國際標準視力表測試,統計時換算為最小分辨角對數(LogMAR)視力記錄。眼壓采用非接觸眼壓計進行測量。CMT采用OCT自帶軟件,由兩位醫師分別獨立手動測量黃斑中心凹內界膜至視網膜色素上皮下緣的視網膜厚度3次,取最終平均值記錄為CMT數據。
1.2.2治療方法所有患者自主選擇注射藥物的種類,患眼在表面麻醉后進行消毒、鋪巾、開瞼,于角鞏膜緣3.5~4mm處垂直于眼球壁進針,緩緩注入康柏西普注射液(0.5mg/0.05mL)或雷珠單抗注射液(0.5mg/0.05mL),拔出針頭,用消毒棉簽壓迫進針處約30s,術后注意觀察術眼有無出血及眼壓情況。患者遵循在首針注射之后按需治療(pro re nata,PRN),即1+PRN治療方案。
1.2.3觀察指標所有患者術前、術后1、3、6mo均進行BCVA、OCT及OCTA檢查(圖1),比較兩組患者治療前后BCVA及CMT改變。記錄6mo隨訪期內的注藥次數,觀察患者治療后是否出現玻璃體腔注藥術并發癥及不良藥物反應。

圖1 高度近視繼發CNV患者接受抗VEGF治療前后情況 A:治療前眼底彩色照片,黃斑區呈彌漫性萎縮,中心凹及顳側見少量出血;B:治療前FFA圖像,黃斑區顳側見不規則高熒光滲漏;C:治療前ICGA圖像,可見與FFA高熒光區對應的新生血管;D:治療前OCT圖像,黃斑顳側神經上皮層下方不規則中高反射灶,視網膜結構隆起;E:首次抗VEGF治療后6mo的OCT圖像(經過2次抗VEGF治療),黃斑顳側神經上皮層下方中高反射較治療前規則、穩定;F:首次抗VEGF治療后1wk OCTA外層視網膜及脈絡膜層的血流成像;G:首次抗VEGF治療后1mo CNV復發,再次行玻璃體腔注射抗VEGF治療;H:首次抗VEGF治療后3mo的OCTA圖像,CNV病灶逐漸穩定;I:首次抗VEGF治療后6mo的OCTA圖像,CNV病灶較穩定。
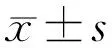
2結果
2.1兩組患者治療前一般資料比較本研究納入高度近視繼發CNV患者46例46眼,其中康柏西普組20例20眼,雷珠單抗組26例26眼。兩組患者治療前年齡、性別、BCVA、CMT比較差異均無統計學意義(P>0.05,表1)。

表1 兩組患者治療前一般資料比較
2.2兩組患者治療前后BCVA比較兩組患者治療前后BCVA時間比較差異有統計學意義(F時間=35.654,P時間<0.001),組間及交互比較差異均無統計學意義(F組間=0.040,P組間=0.843;F組間×時間=0.359,P組間×時間=0.624)。治療后1、3、6mo BCVA較治療前改善,差異均有統計學意義(P<0.001),見表2。
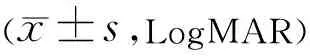
表2 兩組患者治療前后BCVA比較
2.3兩組患者治療前后CMT比較兩組患者治療前后CMT時間比較差異有統計學意義(F時間=14.226,P時間<0.001),組間及交互差異均無統計學意義(F組間=0.774,P組間=0.384;F組間×時間=0.260,P組間×時間=0.767)。治療后1、3、6mo CMT較治療前下降,差異均有統計學意義(P<0.05),見表3。
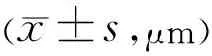
表3 兩組患者治療前后CMT比較
2.4兩組患者平均注藥次數比較在治療后隨訪觀察6mo內,康柏西普組平均注藥次數為2.25±0.79次,雷珠單抗組平均注藥次數為1.96±0.87次,兩組患者平均注藥次數比較差異無統計學意義(P=0.252)。
2.5兩組患者并發癥發生情況所有患者治療及隨訪期間未發生感染性眼內炎、無菌性眼內炎、視網膜脫離、青光眼、醫源性白內障等眼部并發癥及心腦血管疾病等全身不良反應。
3討論
VEGF是一種促血管生成和增加血管通透性的細胞因子,與CNV的發病機制密切相關[9]。在病理性近視中,脈絡膜血管和/或毛細血管的缺失會造成色素上皮細胞和膠質細胞缺氧,導致VEGF表達上調,誘導脈絡膜血管內皮細胞增殖,最終導致CNV的形成[10]。因此,抗VEGF治療是高度近視繼發CNV的一線治療方案[1]。目前國內外研究主要集中于雷珠單抗、貝伐單抗、阿柏西普以及三種藥物之間的比較,對于康柏西普治療高度近視繼發CNV的研究較少,且尚未有研究比較康柏西普與雷珠單抗之間的差異。
雷珠單抗作為目前治療高度近視繼發CNV應用最廣的抗VEGF藥物之一,其治療的安全性和有效性得到了多項研究的證實,阿柏西普和貝伐單抗亦有類似結果。一項為期12mo的多中心隨機對照Ⅲ期臨床試驗顯示,采用雷珠單抗治療可以有效維持及改善高度近視繼發CNV患者的視力,且具有良好的耐受性,相較于光動力療法,雷珠單抗治療早期患者視覺改善更顯著[11]。Gabrielle等[4]及楊琳等[7]比較雷珠單抗與貝伐單抗治療高度近視繼發CNV,結果發現二者均可提高患者視力,改善視網膜結構,療效相似。Ikuno等[6]對活動性高度近視繼發CNV行阿柏西普或空白對照治療,發現阿柏西普治療組BCVA較對照組明顯改善,且CMT隨BCVA的提高而降低。
對于康柏西普治療高度近視繼發CNV,目前國內也有少量研究。何潔云等[12]對19例高度近視繼發CNV患者,按照3+PRN方案行玻璃體腔注射康柏西普,結果提示首針治療后效果較為明顯,在視網膜結構和視功能上均可達到治療目的。陳叢等[8]則研究不同給藥方式對于治療高度近視繼發CNV的安全性和有效性,結果發現1+PRN和3+PRN均能有效降低CMT,改善視功能,前者治療次數更少,后者再治療次數及復發率更低。
上述研究對雷珠單抗及康柏西普治療高度近視繼發CNV的療效進行了一定的證實,然而二者臨床療效、所需注射次數等是否有差異尚未可知。本研究采用雷珠單抗或康柏西普治療高度近視繼發CNV并隨訪觀察6mo,結果顯示各隨訪時間點患者的BCVA與CMT均得到明顯恢復,與上述研究結論類似。我們進一步對雷珠單抗和康柏西普治療的患者資料進行對比,發現兩組患者在治療后1、3和6mo的CMT、BCVA上無顯著差異,提示二者療效相似,且隨訪期間未發現與治療相關的并發癥,進一步證實了康柏西普治療高度近視繼發CNV的有效性及安全性。
對于高度近視繼發CNV的抗VEGF治療方案,目前國內外多采用1+PRN[13]。有學者探討1+PRN與3+PRN方案的差異,認為二者在治療高度近視繼發CNV的效果上并無明顯區別,但1+PRN方案所需治療次數少,3+PRN需再治療次數更少[8,14]。Parravano等[15]遵循1+PRN治療方案,對高度近視繼發CNV患者進行2a的治療隨訪,最終玻璃體腔注射雷珠單抗治療的平均次數為3.3±1.8次。本研究亦采用1+PRN方案,在6mo的隨訪中,康柏西普注藥次數為2.25±0.79次,雷珠單抗為1.96±0.87次,差異無統計學意義。
綜上所述,玻璃體腔注射康柏西普治療高度近視繼發CNV,在短期內可提高患眼的BCVA、降低CMT,與雷珠單抗相比,二者在療效及注藥次數上無明顯差異。兩種抗VEGF藥物均可作為高度近視繼發CNV患者治療的選擇。本研究為回顧性研究,隨訪時間相對較短,關于康柏西普和雷珠單抗治療在長期療效上的差異可待進一步研究。

