經皮脊柱內鏡手術在慢性腰腿痛治療中的臨床研究
楊健勝 吳焯鵬 羅青 吳江良
腰腿痛不規律地反復發作,病程長,導致患者的日常生活受到嚴重影響。目前,臨床對該疾病的首選治療方案為手術治療,隨著內鏡技術的不斷完善,經皮脊柱內鏡手術的應用率逐漸提高[1],具有術后恢復快、對脊柱穩定性影響小、術后并發癥少、療效確切等優勢,在國際上已日漸成為治療腰椎間盤突出癥的重要微創手術方法之一,并取得了優良的遠期臨床療效[2]。本研究旨在分析經皮脊柱內鏡手術在慢性腰腿痛中的優越性及臨床推廣可行性,現報告如下。
1 資料與方法
1.1 一般資料 選取本院2018年3~9月收治的慢性腰腿痛患者40 例,隨機分為對照組和脊柱內鏡組,每組20 例。對照組中,男8 例,女12 例;病程1.5~10.5年,平均病程(5.34±1.72)年;年齡47~76 歲,平均年齡(57.86±6.05)歲。脊柱內鏡組中,男7 例,女13 例;病程1.6~10.8年,平均病程(5.75±1.69)年;年齡44~78 歲,平均年齡(58.96±6.35)歲。兩組患者的一般資料比較,差異無統計學意義(P>0.05),具有可比性。納入標準[3]:符合慢性腰腿痛相關診斷標準、手術指征;患者知情同意隨訪,并經醫學倫理委員會批準。排除標準[4]:精神、智力障礙;無法配合隨訪;合并其他可能影響術后疼痛、并發癥發生的疾病。
1.2 方法 脊柱內鏡組患者采用經皮脊柱內鏡手術治療:健側腰部墊高臥位,X線透視下用克氏針體表定位,常規消毒鋪巾,局部浸潤麻醉,穿刺至術前確定的目標位置,穿刺針行椎間孔擴大成形(本操作在透視機下進行),置入椎間孔鏡,鏡下止血,確定結構,去除上關節突骨質,切除突出椎間盤,減壓松解神經根及硬膜囊,對破裂纖維環消融皺縮成形并仔細止血,縫合切口,對切口進行包扎的材料為無菌小敷貼。術后6 h 可佩戴腰圍進行床下活動,在術后無明顯不適,符合出院指征后,遵醫囑離院。指導患者需在術后3 個月避免彎腰負重,減少甚至避免從事重體力勞動。對患者進行相關指導,保障其在術后需連續佩戴腰圍,最短4 周。對照組患者采用傳統后路開放手術治療:健側腰部墊高臥位,X線透視下用克氏針體表定位,常規消毒鋪巾,局部浸潤麻醉,穿刺至術前確定的目標位置,常規消毒,做大切口手術,以傳統手術方式進行。
1.3 觀察指標及判定標準 對兩組患者進行為期2年的隨訪。比較兩組患者臨床指標(手術創傷大小、手術時間、出血量、臥床時間及住院時間)、臨床療效及并發癥發生情況。術后患者療效判定標準[5]:根據腰椎功能MacNab 評定標準,優:無痛,患者恢復正常工作,活動不受限;良:偶發非神經性疼痛,但在可承受范圍內,恢復正常工作;可:無法恢復工作,但功能有一定的改善;差:術后出現并發癥,需二次手術。優良率=(優+良)/總例數×100%。
1.4 統計學方法 采用SPSS26.0 統計學軟件對數據進行處理。計量資料以均數±標準差()表示,采用t 檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組患者臨床指標比較 脊柱內鏡組患者的手術創傷大小、手術時間、臥床時間及住院時間均短于對照組,出血量少于對照組,差異具有統計學意義(P<0.05)。見表1。
表1 兩組患者臨床指標比較()
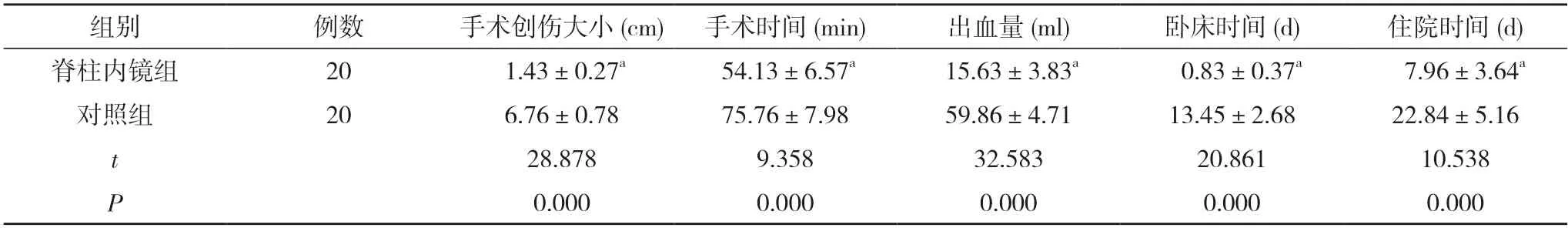
表1 兩組患者臨床指標比較()
注:與對照組比較,aP<0.05
2.2 兩組患者臨床療效及并發癥發生情況比較 脊柱內鏡組患者的治療優良率為100.00%,高于對照組的80.00%,差異具有統計學意義(P<0.05)。見表2。脊柱內鏡組患者的并發癥發生率為0,低于對照組的25.00%(5/20),差異具有統計學意義(P<0.05)。

表2 兩組患者臨床療效及并發癥發生情況比較[n(%),%]
3 討論
腰腿痛是一種臨床常見的病癥,隨著生活習慣、工作模式的改變,該疾病的患病率呈逐年遞增趨勢,目前占據疼痛門診就診疾病的第一位。其主要是指發生在下腰、腰骶、骶髂和臀部等處的疼痛,其主觀表現為一側或雙側下肢痛及馬尾神經受壓癥狀[6,7]。目前研究指出[8],腰腿痛的發病機制復雜,且目前尚無特效的保守治療手段或特效的治療藥物。據不完全統計中,約80%的人有腰腿痛經歷,可見其發生率之高。據調查[9],其中95%腰腿痛患者可在疼痛出現后的幾個月內自行恢復,終身可不再發或者少次發作。據統計長期受該疾病折磨而無法正常生活的患者高達80%,對患者的家庭、經濟均造成較大影響[10]。其中腰椎間盤突出癥、腰椎管狹窄癥是腰腿痛最常見的原因,占腰腿痛患者的60%以上,但部分患者會轉變成半年以上的慢性疼痛[11]。
慢性腰腿痛患者進行保守治療的病程較漫長,現代醫學的主要治療手段為應用營養神經、止痛的藥物,但隨著治療療程的延長,患者多呈現出進行性加重的情況。傳統醫學中的針灸、理療、拔罐等對慢性腰腿痛的治療效果相對較好,通過理療、針灸刺激穴位,促進周圍血液循環,可以達到改善癥狀的目的。但是多數患者在接受治療后,仍然出現癥狀反復的情況,亦有一部分患者出現進行性加重。考慮原因為,上述治療未針對病因進行針對性的治療,因此,并未從根本上去除病根,僅是緩解癥狀,適用于手術禁忌證或病情相對較輕的患者[12]。而在保守治療無效下,手術為臨床的最佳選擇。早期的傳統手術方法由于技術不先進,僅可以解除患者的部分痛苦。脊柱內鏡手術應運而生,其小創口、易于患者術后恢復等優勢受到醫患人員的青睞,經臨床的不斷證實,其優良率可達到85%。但臨床也證實,無法在內鏡直視下進行硬膜囊、神經根等椎管內結構的觀察。2007年伴隨著脊柱內鏡技術的改良和升級,其臨床應用得到逐步完善。目前,內鏡技術提高了神經根和硬膜囊的可視程度,在手術的進程中,達到術者完全可視的效果。目前,脊柱內鏡技術在腰椎間盤突出癥治療中已取得了顯著的臨床效果,越來越受到臨床醫生及患者的肯定。本研究結果中,脊柱內鏡組患者的手術創傷大小、手術時間、臥床時間及住院時間均短于對照組,出血量少于對照組,差異具有統計學意義(P<0.05)。脊柱內鏡組患者的治療優良率高于對照組,差異具有統計學意義(P<0.05)。脊柱內鏡組患者的并發癥發生率低于對照組,差異具有統計學意義(P<0.05)。與張學學[13]在中華醫學會疼痛學分會第十二屆年會中發表的《脊柱內鏡技術在老年腰腿痛中的應用注意點》中相關觀點一致,證實了本研究的參考價值。而內鏡手術的儀器較為復雜與精密,對于操作醫師的要求相對較高。因此,需要我國逐步加強對相關人才的培養,使臨床醫生能夠更為規范化、準確的掌握該項技術,使患者的治療得以保障。由于儀器精良,費用較高,因此,需正確的進行術前評估,選取一種合適的手術方案對患者進行治療。
綜上所述,慢性腰腿痛患者接受經皮脊柱內鏡手術治療,具有創傷小、住院時間短、術后恢復快、療效確切等優勢。

