血小板與冷沉淀聯合輸注在外科手術中的效果及對出血時間及輸血不良反應的影響分析
周紅英
在實施外科手術治療過程中,大出血是十分常見的一種臨床急癥,發生大出血的患者會在短時間內出現血容量、紅細胞短期劇烈下降的情況[1],如不能及時對其進行救治,患者不僅可能出現失血性休克,還可能導致死亡[2],而輸血是大出血最常見也最有效的救治方式。在實際輸血搶救過程中,血站血液存儲情況、臨床血液輸注方式都會直接影響輸血效果,特別是輸血方式,對患者的治療效果影響極大,若選擇不當甚至導致患者凝血功能受到不利影響,發生大量出血,從而失去最佳治療時機[3]。因而,充分認識、掌握大量輸血過程中存在的凝血問題,并合理利用各種血液成分選擇合理的輸血方案對患者的臨床治療意義重大。本文選取本院2020年1~12月收治的外科手術需大量輸血患者300 例作為研究對象,通過對比不同輸血方式患者的凝血功能、出血時間、不良反應發生情況等,分析血小板與冷沉淀聯合輸注在治療中的優點及應用價值,具體報告如下。
1 資料與方法
1.1 一般資料 選取本院2020年1~12月收治的外科手術需大量輸血的患者300 例作為研究對象。納入標準:3 h 出血量超過血容量的一半或者24 h 出血量超過血容量,符合《臨床輸血與檢驗》中關于輸血的相關指征;輸血及治療方案獲得患者及其家屬同意,并簽署知情同意書。排除標準:合并凝血功能障礙的患者;近期內使用抗凝血相關藥物的患者;合并血液系統疾病的患者;合并惡性腫瘤的患者;合并重要臟器功能障礙的患者;合并全身性系統疾病的患者。將其按照輸血方式不同分為觀察組、對照A 組、對照B 組,每組100 例。觀察組中,男58 例,女42 例;年齡23~60 歲,平均年齡(40.11±6.63)歲。對照A 組中,男59 例,女41 例;年齡20~63 歲,平均年齡(41.24±7.26)歲。對照B 組中,男58 例,女42 例;年齡19~61 歲,平均年齡(39.57±7.15)歲。三組患者的一般資料比較差異無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會討論并通過,所有患者及家屬均知情同意。
1.2 方法 觀察組采用血小板與冷沉淀聯合輸注法。血小板輸注:血小板來源于血液中心獻血志愿者的血小板懸液(由經血細胞分離機獲得),在20~24℃的溫度下震搖處理,根據不同患者的耐受情況對其進行快速輸注。冷沉淀輸注:冷沉淀則為血漿沉淀物,將新鮮冷凍血液在2~6℃的條件下融化,再于36.5~37.5℃條件下恒溫水浴溫化,完成后向患者體內快速輸注。在血小板和冷沉淀輸注中,按照患者的實際失血情況對用量、輸注速度進行合理調整。注意,輸血過程中未對患者進行其他凝血治療。對照A 組采用單獨血小板輸注法,方法同觀察組。對照B 組采用單獨冷沉淀輸注法,方法同觀察組。
1.3 觀察指標 比較三組患者輸血前后凝血相關指標(PT、APTT、TT、FIB)水平、出血時間和不良反應發生情況。凝血功能:采集患者的靜脈血5 ml,經離心處理后在全自動凝血分析儀中進行檢測,記錄其PT、APTT、TT、FIB。不良反應包括發熱、過敏、溶血反應。
1.4 統計學方法 采用SPSS21.0 統計學軟件對數據進行處理。計量資料以均數±標準差()表示,采用t 檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 三組患者輸血前后凝血相關指標水平比較 輸血前,三組患者的PT、APTT、TT、FIB 水平比較差異均無統計學意義(P>0.05);輸血后,三組患者的PT、APTT、TT、FIB 水平均較輸血前顯著改善,觀察組患者的PT、APTT、TT、FIB 水平均顯著優于對照A 組和對照B 組,差異具有統計學意義(P<0.05)。見表1。
表1 三組患者輸血前后凝血相關指標水平比較()
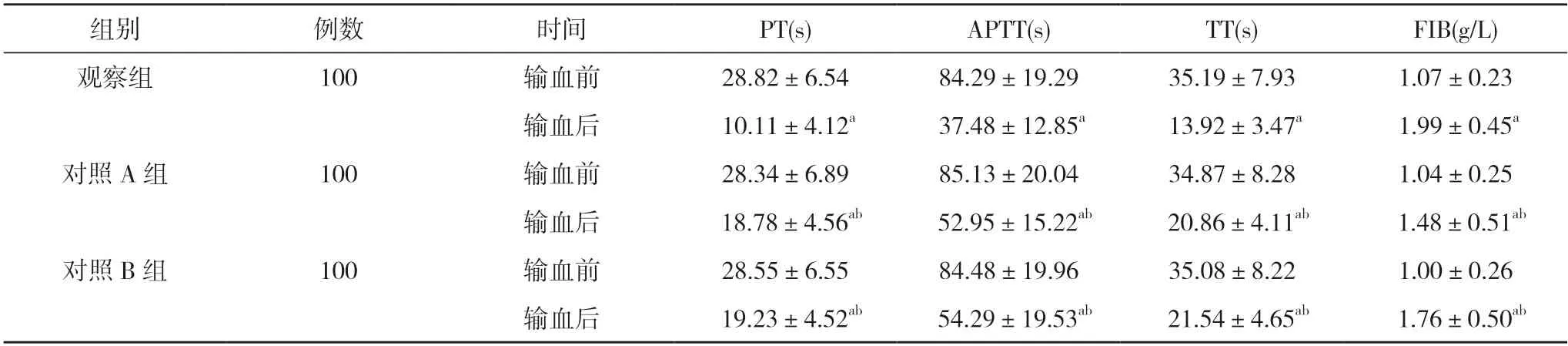
表1 三組患者輸血前后凝血相關指標水平比較()
注:與本組輸血前比較,aP<0.05;與觀察組輸血后比較,bP<0.05
2.2 三組患者出血時間和不良反應發生情況比較 觀察組、對照A 組、對照B 組患者的出血時間分別為(2.98±0.78)、(6.34±1.21)、(7.09±1.35)h,不良反應發生率分別為3.00%(包括發熱1 例、過敏2 例,共3 例)、11.00%(包括發熱3 例、過敏3 例、溶血反應5 例,共11 例)、10.00%(包括發熱3 例、過敏3 例、溶血反應4 例,共10 例)。觀察組患者的出血時間顯著短于對照A 組和對照B 組,不良反應發生率均低于對照A 組和對照B 組,差異均有統計學意義(P<0.05)。
3 討論
臨床急性大出血多發生在嚴重創傷、內傷出血、術中畸形出血、婦科宮外孕破裂等情況下,為促進患者的血容量、紅細胞水平快速恢復,臨床一般會選擇給予大量血液制品輸注[4-6]。常規方式包括全血輸注或者全紅細胞輸注,雖然可以短時間內達到快速擴容的目的,但是與常規輸血的患者不同,急性大出血需要大量輸血的患者起病急、病情進展快[7],短時間內血液中出現血小板和凝血因子大量損失,此時為患者輸注大量庫存血、晶體液、膠體液會導致患者血液中的血小板和凝血因子被稀釋,使正常凝血功能受到嚴重影響,導致出血無法有效控制,甚至出現彌散性血管內溶血等并發癥[8],效果欠佳,浪費大量血液資源的同時,還可能延誤搶救時機,威脅患者的生命安全。此時就需要選擇成分輸血。臨床關于成分血輸血的指征[9,10]:當患者的血紅蛋白(Hb)<70 g/L 時,給予去白細胞懸浮紅細胞輸注,可促進血紅蛋白水平的快速提高,使其達到100 g/L;當患者的血小板計數(PLT)<50×109/L 時,要求以患者可以耐受的最快速度進行輸注,輸注量為1~2 U;當患者的血漿FIB<0.8 g/L,且APTT、TT 延長至正常值1.5 倍時給予冷沉淀輸注,輸注量為12~24 U。大量失血患者一般選擇血小板或者冷沉淀輸血的方式。
血小板是參與機體止血的重要物質,單采血小板中除含有豐富的血小板外,還有凝血Ⅴ、Ⅵ因子和FIB。血小板除了通過本身的粘附、聚集與釋放功能達到止血的目的,還可以參與血管與血塊的回縮、凝血、炎性與免疫反應,發揮維護內皮完整性,保護血管壁,促進血液凝固的功能[11]。冷沉淀是由新鮮冰凍血漿制備而成,含有大量凝血因子Ⅷ、FIB、纖維粘連蛋白、vWF 因子等的濃縮物,可迅速提高凝血因子水平,改善機體的凝血功能,而且能實現對炎性因子、非毒物質、細胞粘連等的清除,提高血管通透性,促進內皮細胞粘附功能的改善、吞噬功能的恢復;另一方面,纖維結合蛋白也能在細胞表面粘附,形成堅固保護網,促進創傷愈合,有利于加速康復[12]。
本文結果中,輸血前,三組患者的PT、APTT、TT、FIB 水平比較差異均無統計學意義(P>0.05);輸血后,三組患者的PT、APTT、TT、FIB 水平均較輸血前顯著改善,觀察組患者的PT、APTT、TT、FIB 水平均優于對照A 組和對照B 組,差異具有統計學意義(P<0.05)。觀察組患者的出血時間短于對照A 組和對照B 組,不良反應發生率均低于對照A 組和對照B 組,差異均有統計學意義(P<0.05)。提示聯合輸注在療效和安全性上都明顯更優,這是由于聯合輸注可以發揮兩種方式的優點,提高患者的凝血、止血效果。無論是血小板、冷沉淀的單獨或聯合輸注,整體上不良反應、禁忌證的報道都不是很多,本文中聯合輸注的不良反應更少,可待更進一步深入研究。
總之,血小板與冷沉淀聯合輸注應用于外科手術中有利于縮短患者的出血時間,降低不良反應發生率,值得臨床推廣應用。

