不同手術方法治療復雜脛骨平臺骨折的臨床對比
孔繁軍
英德市中醫院骨傷科,廣東英德 513000
脛骨平臺骨折為高能量、損傷性骨折,是由于外力作用使膝關節遭受暴力損傷,致脛骨髁骨折,甚至血管、神經損傷,影響關節功能[1]。 近年來,脛骨骨折發生率有增加趨勢,臨床上以活動障礙、脫位、疼痛等為主要表現[2]。復雜脛骨平臺骨折對膝關節的創傷更大,多數患者骨折部位的生理功能無法徹底恢復,影響生存質量[3]。 由于脛骨平臺骨折位置特殊,周圍結構復雜,手術過程中既要充分暴露視野,又需兼顧皮膚血運情況,減少感染發生[4]。 傳統手術方式創傷大,并發癥多,關節恢復欠佳,在臨床應用中存在很大局限性。 因此,如何改進手術方式促進骨折愈合,最大程度恢復膝關節功能成為外科手術的難點及研究熱點。臨床工作中觀察到,治療中選擇不同的手術方式其療效存在差異, 其中手術入路的選擇尤為關鍵。 雙入路的手術方式通過對傳統手術方式進行改良,彌補缺點,逐步在臨床中應用,為脛骨平臺骨折的治療提供新思路。 該研究隨機選取該院2020 年3月—2021 年3 月收治的復雜脛骨平臺骨折患者60例作為研究對象, 對比兩種手術方法治療復雜脛骨平臺骨折的療效,現報道如下。
1 資料與方法
1.1 一般資料
隨機選取該院收治的復雜脛骨平臺骨折患者60 例作為研究對象,隨機分組,雙側組30 例,男14例,女 16 例;年齡 23~66 歲,平均(42.35±6.08)歲;Schatzker 分型:Ⅴ型 11 例,Ⅵ型 19 例。 單側組 30 例,男 15 例,女 15 例;年齡 25~63 歲,平均(42.26±6.11)歲;Schatzker 分型:Ⅴ型 13 例,Ⅳ型 17 例。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。 該次研究通過醫院醫學倫理委員會審核。
納入標準:①符合脛骨平臺骨折診斷標準;②脛骨平臺的初次骨折;③骨折時間<21 d;④簽署知情同意書。
排除標準:①結核、腫瘤等患者;②精神障礙患者;③嚴重感染患者;④多處骨折患者;⑤凝血異常患者;⑥嚴重器官衰竭患者;⑦骨質疏松患者。
1.2 方法
開放性骨折應于手術前予以清創縫合、 脫水消腫等一般處理,評估病情。
單側組:膝關節前外側切口。 打開關節囊,暴露關節面,用頓性器械或異體松質骨平整關節面,打入克氏針,鎖定鋼板固定,沖洗、止血、縫合。
雙側組: 膝關節內后側、 外側分別做10 cm 切口。切開膝關節內后側,充分暴露脛骨內側、內后側,骨折處解剖復位,行鋼板固定。 切開膝關節外側,暴露脛骨外踝,平整關節面,用松質骨填充,行鋼板固定,沖洗、止血、縫合。
1.3 觀察指標
①手術各項指標:手術時長、術中失血量、術后引流量、住院時間;②關節功能;③術后并發癥;④統計并計算關節功能優良率。
關節功能優良率: 依據外科HSS 標準進行評估。包括穩定性、屈曲畸形、疼痛、功能、活動度、肌力及減分項目 (伸直滯缺)。 依據得分進行等級評定:差:<60 分、良:60~90 分、優:≥90 分。 優良率=(優例數+良例數)/總例數×100.00%。
1.4 統計方法
采用SPSS 22.0 統計學軟件進行數據分析,符合正態分布的計量資料以()表示,采用t 檢驗;計數資料以[n(%)]表示,采用 χ2檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者手術各項指標對比
兩組術中失血量、手術時長、術后引流量對比,差異無統計學意義 (P>0.05)。 雙側組住院時間(18.14±2.15)d,短于單側組,差異有統計學意義(P<0.05),見表 1。
表1 兩組患者手術各項治療對比()Table 1 Comparison of surgical treatment between the two groups of patients ()

表1 兩組患者手術各項治療對比()Table 1 Comparison of surgical treatment between the two groups of patients ()
組別 術中失血量(mL)手術時長(min)術后引流量(min)雙側組(n=30)單側組(n=30)t 值P 值325.42±50.24 320.02±51.20 0.412>0.05 137.55±11.25 134.75±17.07 0.750>0.05 139.72±25.63 147.01±31.59 0.981>0.05住院時間(d)18.14±2.15 25.07±2.27 12.140<0.05
2.2 兩組患者膝關節功能對比
雙側組骨折愈合時間為(120.43±20.53)d、全負重時間為(87.78±8.63)d,明顯低于單側組(157.42±21.25)、(101.75±12.05)d, 差異有統計學意義 (P<0.05)。 兩組關節活動度對比,差異無統計學意義(P>0.05),見表 2。
表2 兩組患者膝關節功能對比()Table 2 Comparison of knee function between the two groups()

表2 兩組患者膝關節功能對比()Table 2 Comparison of knee function between the two groups()
組別 骨折愈合時間(d) 全負重時間(d) 關節活動度(°)雙側組(n=30)單側組(n=30)t 值P 值120.43±20.53 157.42±21.25 6.857<0.05 87.78±8.63 101.75±12.05 5.162<0.05 82.25±9.35 84.71±9.22 1.026>0.05
2.3 兩組患者術后并發癥對比
共有15 例發生并發癥,即雙側組1 例,單側組14 例。 雙側組總發生率 (3.33%) 低于單側組(46.66%),差異有統計學意義(P<0.05),見表 3。
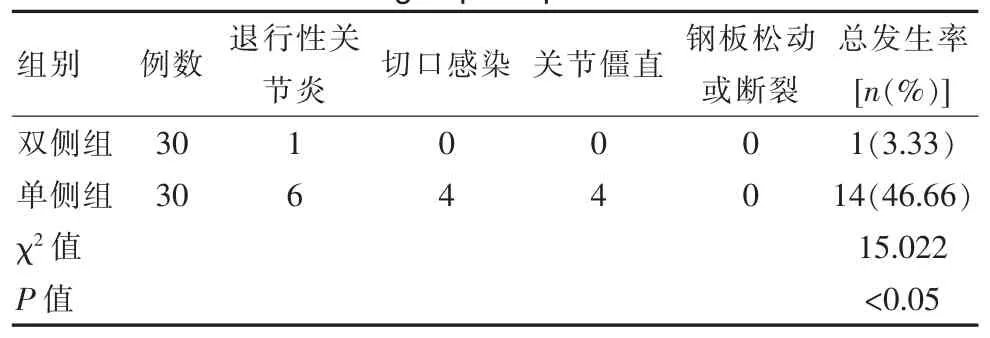
表3 兩組患者術后并發癥對比Table 3 Comparison of postoperative complications between the two groups of patients
2.4 兩組患者優良率對比
雙側組中,優 11 例(36.66%)、良 17 例(56.66%)、差 2 例(6.66%),優良率為 93.33%(28/30);單側組中,優 5 例(16.66%)、良 14 例(46.66%)、差 11 例(36.66%),優良率為63.33%(19/30)。 與單側組相比,雙側組優良率更高,差異有統計學意義(χ2=7.954,P<0.05)。
3 討論
脛骨骨折多于摔傷、高空墜落、車禍后發生,通常并發骨干分離、韌帶損傷、雙踝骨折、半月板損傷、關節面塌陷等[5]。 由于脛骨周圍組織薄弱,創傷后骨折塊多,易造成骨折移位、關節不穩。在治療過程中,需注意減少創傷、 維持骨折部位的血運, 行解剖復位,恢復骨折部位穩定,盡量避免骨膜、骨板間的摩擦[6]。 但由于脛骨解剖位置的復雜性,為該部位骨折的治療增加難度。 如果治療不當,會發生骨不連、關節面欠平整、關節力線不正等情況。 臨床中,手術時間、方式的選擇對手術效果有影響,手術方式復雜多樣,還需考慮患者身體情況、軟組織損傷、骨折位置等綜合評估[7]。 術中注意及時處理軟組織損傷,避免局部缺血壞死、切口感染、固定物外露、切口愈合欠佳等。單側切口的手術方式有良好的手術視野,對于軟組織剝離較多,手術創傷大,并發癥多,如鋼板脫出、缺血壞死、組織感染等,并且對于關節面破壞嚴重的情況無法提供有效的復位和支撐, 影響功能康復,降低患者生存質量[8]。研究表明,手術入路方式的確定需結合具體的骨折特點綜合考慮[9]。對于關節面無塌陷、 內踝明顯移位或者手術耐受性差的患者,前外側入路的方式能夠取得良好效果,但是對手術視野的暴露欠佳,增加手術操作難度,提高感染風險[10]。雙入路的手術方式彌補單入路切口的缺陷,避免過度暴露膝關節,促進骨膜生長,對內外側平臺骨折進行準確復位,同時填補缺損,減少膝內翻畸形、僵硬的發生,并發癥少,促進早期功能鍛煉,術后恢復好, 雙鋼板固定的方式對于穩定性的提高有明顯優勢[11]。 骨折固定術后,患者處于骨折康復階段,若未出現明顯滲血, 應鼓勵患者開始膝關節非負重康復訓練,由易到難,逐步增加關節活動度,減少退行性關節炎、關節僵硬等[12]。
與單側組相比, 雙側組的住院時間縮短 (P<0.05),表明雙切口雙鋼板固定對于患者術后的改善作用明顯。既往研究顯示,采用雙入路的方式可以改善肢體功能,促進恢復[13]。 該研究中,雙側組患者骨折愈合及全負重時間縮短(P<0.05),雙切口雙鋼板固定穩定性更強,在一定程度減少骨折再移位,利于維持正常力線,促進功能恢復,與既往研究結果一致[14]。單側組關節功能欠佳,可能與其并發癥相關,感染、鋼板松動等影響術后恢復。 兩組關節活動度比較差異無統計學意義(P>0.05)。 結果顯示,雙側組并發癥總發生率(3.33%)低于單側組(46.66%)(P<0.05),單側組并發癥多,術后關節活動減少,關節僵直、退行性關節炎發生增多。 雙側組優良率為93.33%(28/30),單側組優良率為 63.33%(19/30),雙側組優良率更高(χ2=7.954,P<0.05),與孫忠武[15]報道的 95%的優良率基本一致。雙側組患者行雙鋼板固定,關節穩定性更高,早期下床活動配合關節康復訓練,可縮短愈合時間,促進功能恢復,減少關節僵硬等[16]。
綜上所述, 雙切口雙鋼板內固定治療復雜脛骨平臺骨折,并發癥少,利于骨折恢復。

