腹股溝疝合并子宮圓韌帶囊腫日間手術的臨床應用
于 鵬,段紹斌
(新疆醫科大學附屬中醫醫院 新疆維吾爾自治區中醫醫院普外一科,新疆 烏魯木齊,830011)
國際日間手術學會將日間手術定義為:患者入院、手術及出院在1個工作日內完成的手術[1]。在歐美發達國家,日間手術已開展了十幾年,在我國尚處在蓬勃發展時期。隨著疝外科手術技術的不斷改善,越來越多的腹股溝疝手術可在日間病房完成,日間手術也因住院時間短、花費低、院內感染率低等優點,獲得了越來越多腹股溝疝患者的歡迎。本研究選取2019年1月至2020年12月就診新疆醫科大學附屬中醫醫院普外一科的35例女性腹股溝疝合并子宮圓韌帶囊腫患者,旨在研究在日間手術模式下,開展保留子宮圓韌帶的腹腔鏡下經腹腹膜前疝修補術(transabdominal preperitoneal,TAPP)聯合子宮圓韌帶囊腫切除術的安全性及可行性。
1 資料與方法
1.1 臨床資料 回顧分析2019年1月至2020年12月就診新疆醫科大學附屬中醫醫院普外一科的35例腹股溝疝并行日間手術的年輕女性患者的臨床資料,選取同期住院行非日間手術的12例女性腹股溝疝患者作為對照組。術前均證實為腹股溝疝合并子宮圓韌帶囊腫,見表1。納入標準:(1)年齡>18歲;(2)術前門診腹股溝區彩超+婦科常規彩超明確診斷為腹股溝疝合并子宮圓韌帶囊腫;(3)同意行日間手術并簽署知情同意書。排除標準:(1)難復性疝、嵌頓疝、復發疝;(2)美國麻醉醫師分期≥Ⅲ級;(3)合并內科疾病未系統治療;(4)隨訪資料不完整。
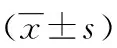
表1 兩組患者臨床資料的比較
1.2 日間手術的手術方法 入院前對患者進行宣教,內容包括:術前準備物品、術前4 h禁食、麻醉方式、手術方式、家屬陪伴等相關內容。常規術前檢查,包括全血細胞分析、肝功、腎功、電解質、傳染病指標、凝血測定、血型鑒定、心電圖、胸片、腹股溝區超聲、婦科常規彩超。術晨禁食水、備皮、簽署知情同意書。術前麻醉評估內容參考中華醫學會麻醉學分會制訂的《日間手術麻醉專家共識》。采用靜吸復合全麻。麻醉生效后,導尿,常規消毒、鋪巾。患者取頭低腳高位,10°~15°。主刀、助手立于疝的對側,顯示器置于患者足部偏疝一側。于臍上做小切口,布巾鉗懸吊皮膚,Veress氣腹針穿刺入腹,壓力維持在12~14 mmHg。穿刺10 mm Trocar作為觀察孔,連接氣腹管,維持氣腹壓力。置入30°腹腔鏡探查腹腔,明確疝的性質、是否合并對側隱匿疝。分別于平臍水平的雙側腹直肌外側緣穿刺5 mm Trocar作為操作孔。沿內環口上緣2~3 cm水平切開腹膜,自臍內側皺襞至髂前上棘拓展腹膜前間隙,充分利用氣腹的“空泡效應”,游離腹膜瓣,進入腹膜前間隙,注意保護腹壁下血管及股外側皮神經(圖1)。 “Ω”形切開下緣腹膜瓣與子宮圓韌帶附著處,由疝囊外上方開始游離疝囊,將疝囊從子宮圓韌帶上完全剝離,疝囊較大時,為避免損傷子宮圓韌帶,可橫斷疝囊,將遠端曠置(圖2)。子宮圓韌帶近端囊腫可行腔鏡下子宮圓韌帶囊腫剝除術(圖3);子宮圓韌帶遠端囊腫若還納腹腔困難時,可待疝修補完畢后,于囊腫上方開一輔助切口,行開放子宮圓韌帶囊腫切除術。沿子宮圓韌帶充分拓展后方腹膜前間隙,將腹膜瓣分離至內環口下方約6 cm,從而實現子宮圓韌帶“腹壁化”,滿意的腹壁化為補片放置預留了充分的空間,避免補片下緣向上卷曲。全程注意保護腹橫筋膜的完整性,避免損傷疼痛三角中的股外側皮神經、生殖股神經股支(圖4)。由腹壁下血管內側向中央分離腹橫筋膜、臍膀胱筋膜,進入Retzius間隙,顯露恥骨梳韌帶至恥骨聯合,向內拓展超過中線,向下越過恥骨梳韌帶2 cm,注意保護膀胱、跨越恥骨梳韌帶的死亡冠血管。進一步拓展腹膜前間隙,內側超過前正中線1~2 cm,外側至髂前上棘腹內側投影,上方覆蓋聯合肌腱2~3 cm,內下方至恥骨梳韌帶下方約2 cm。直疝疝囊回納較易。若直疝缺損較大,可將腹橫筋膜增厚形成的“假疝囊”反向牽拉后固定于恥骨梳韌帶,使用疝釘、縫合、打結器、圈套器等均可。若缺損較小,也可直接曠置。股疝疝囊處理原則與直疝相同,但股疝患者常有腹膜前脂肪嵌頓于股環內,若回納困難,可向上部分打開髂恥束。不可向外側方拓展,避免損傷股血管。將3D MAX Mesh經10 mm觀察孔置入腹膜前間隙,覆蓋整個肌恥骨孔結構,于子宮圓韌帶垂直投影處剪開補片,將子宮圓韌帶由補片中間穿過(圖5),將剪開的游離緣交疊后用醫用膠粘連固定。補片放置滿意后,用醫用膠粘連固定補片。可吸收外科縫線(VLM-1008)連續縫合關閉腹膜。

圖1 游離腹膜瓣,進入腹膜前間隙 圖2 “Ω”形切開下緣腹膜瓣與子宮圓韌帶附著處,游離疝囊

圖3 切除子宮圓韌帶囊腫 圖4 游離后的腹膜前間隙

圖5 剪開補片,將子宮圓韌帶從補片中間穿過
1.3 術后管理 術畢,拔除導尿管,患者送麻醉復蘇室。麻醉清醒后返回普通病房。患者返回病房后,腹股溝區予以鹽袋加壓包扎12 h,術后6 h可進食全流質飲食,術后12 h可進食半流質飲食并下床活動。出院標準:(1)患者意識清楚,各項體征平穩;(2)術區無明顯疼痛感;(3)無明顯腹部癥狀、體征;(4)有家屬陪護出院。評估工作在出院前2 h內進行。住院時間≤24 h。
1.4 隨訪 術后1周:普外科門診隨訪,隨訪內容包括:切口換藥、拆線、了解有無大陰唇水腫、股青腫、切口感染、腹股溝區疼痛。術后3、6、12個月:普外科、婦科門診隨訪,隨訪內容包括:完善腹股溝區超聲、婦科超聲,了解術區慢性疼痛、補片感染、復發、性交痛、子宮脫垂情況。
1.5 統計學處理 采用SPSS 22.0軟件進行數據分析。計量資料滿足正態分布和方差齊,以均值±標準差表示,兩組間比較采用獨立樣本t檢驗;計數資料采用百分比(%)表示,組間比較采用χ2檢驗、Fisher確切概率法。檢驗水準為0.05,P<0.05為差異有統計學意義。
2 結 果
日間手術組住院時間、住院費用少于非日間手術組,差異有統計學意義(P<0.05);兩組手術時間、出血量及術后并發癥發生率差異無統計學意義(P>0.05)。見表2。

表2 兩組患者手術及術后指標的比較
3 討 論
成年女性腹股溝疝盡管發病率低(8%~16%),但更容易嵌頓、絞窄。因此,應盡早進行手術治療。李金斯坦修補術因簡單易行,過去被認為是腹股溝疝治療的“金標準”。然而,研究發現,女性腹股溝疝患者行李金斯坦修補術后復發率顯著高于男性,且復發時間更早[1],其中復發疝中50%為股疝。究其原因主要有以下兩方面:一是女性腹股溝疝急診居多,大部分醫師傾向行開放手術,而李金斯坦修補術主要對內環口及直疝三角缺損進行加強,而忽略下半部的修補,容易造成股疝的發生。二是初次手術時未探查修補股疝。完全腹膜外疝修補術將補片放置于腹膜前間隙,充分覆蓋肌恥骨孔,可有效對內環口、直疝三角、股環進行修補。研究表明,腹腔鏡手術相較開放手術可降低50%的復發率[2-3]。《2018年國際腹股溝疝治療指南》推薦使用腹腔鏡腹股溝疝修補術治療女性腹股溝疝[4-6]。
然而,女性腹股溝疝又有其獨特之處,常涉及合并子宮圓韌帶囊腫手術方案的選擇、術中圓韌帶的處理等問題。子宮圓韌帶囊腫多為先天性,文獻報道,女性腹股溝疝合并子宮圓韌帶囊腫的發生率為12.3%[7-8]。臨床上往往不易與腹股溝疝鑒別,常在術前同時存在,也可于術中探查時發現,容易被認為術后疝復發,因此建議同期行子宮圓韌帶囊腫切除術[3,9]。因女性腹股溝疝疝囊與子宮圓韌帶粘連緊密,不易剝離。因此,很多醫師選擇離斷子宮圓韌帶的方式進行腹股溝疝修補。長期以來,在女性腹股溝疝修補術中普遍存在對子宮圓韌帶保護不足的情況,這在無生育要求的中老年女性腹股溝疝患者中尤為突出。然而,孫惠軍[10]報道,圓韌帶并非完全是腱性結構,中間含有淋巴管狀結構,其在維持子宮前傾前屈位、孕期供血、淋巴回流、預防子宮脫垂方面具有重要作用,離斷子宮圓韌帶會增加術后血清腫及大陰唇水腫的發生率。羅靖等[11-12]也認為,離斷圓韌帶會破壞子宮的前傾、前屈狀態,導致子宮內膜異位癥、慢性盆腔炎的發病率增加,間接造成不孕,因此主張保護圓韌帶的完整性。有學者也采用離斷子宮圓韌帶再重建的方式修補腹股溝疝[13],但此法術后大陰唇水腫及股青腫的發生率會增加。筆者也同意孫惠軍、羅靖等學者的觀點,在臨床實踐中采用內環口處“Ω”形切開腹膜與子宮圓韌帶附著處,再游離遠端疝囊的方法,緊貼子宮圓韌帶的后方、腹橫筋膜的前方拓展腹膜前間隙,此法可保留子宮圓韌帶的完整性;本研究中35例患者術后均未出現大陰唇水腫,隨訪6~12個月,均未出現性交痛及子宮脫垂。
本實驗共納入35例年輕腹股溝疝女性,術前證實合并子宮圓韌帶囊腫,術中均保留子宮圓韌帶,均在日間手術模式下完成手術,術后并發癥發生率與同期非日間手術患者差異無統計學意義,但日間手術組住院時間明顯縮短,住院費用大大降低,更符合加速康復外科理念[14-15];因此在日間手術模式下開展女性腹股溝疝合并子宮圓韌帶囊腫TAPP是安全、可行的。

