五音療法聯合非營養性吸吮在早產兒喂養中的療效
楊嚴政 ,周玉娥 ,李 團 ,陳雙艷
(1)云南中醫藥大學護理學院,云南 昆明 650500;2)云南省第三人民醫院兒科,云南 昆明 650011)
隨著我國圍生醫學、輔助生育技術的不斷發展,以及“三孩政策”的推行,提倡一對夫婦可生育3 個孩子,使得高齡產婦的分娩率不斷上升,早產兒存活率不斷提高。早產兒又稱未成熟兒,是指胎齡 < 37 周的新生兒[1]。與足月兒相比,早產兒的各器官尚未完全成熟,免疫力較為低下,尤其是消化系統功能、吮吸和吞咽功能較差,經口喂養困難,需通過留置胃管來進行營養支持,以滿足生長發育[2]。但在營養支持的過程中,早產兒不僅易發生腹脹、胃潴留、嘔吐等喂養不耐受現象,還可能因為早產兒進食時間長,吸吮無力,易發生嘔吐、誤吸、呼吸暫停等情況[3]。五音療法是以五行學說為基礎的,巧妙地將五行、五臟、五音聯合起來,運用角、徵、宮、商、羽5 種不同音調和音律的音樂來調節臟腑氣血,調暢情志[4]。有研究[5]提出對早產兒實施五音療法,可促進早產兒身高、體質量及神經發育的增長,從而更好的促進早產兒的發育成熟。非營養性吸吮(non-nutritive sucking,NNS)是指對不能經口喂養的早產兒在行鼻飼喂養時對其給予吸吮無孔奶嘴以促進其吸吮反射成熟[6]。研究[7]顯示,非營養性吸吮有利于促進早產兒吞咽、吸吮和呼吸功能的發育,能減少喂養不耐受,改善喂養效果。若是將上述兩種方法分別單獨使用于早產兒喂養中的療效有限。因此,本研究通過臨床試驗探討五音療法聯合非營養性吸吮在早產兒喂養中的療效。
1 資料與方法
1.1 一般資料
采用便利抽樣法選取2020 年12 月至2021年12 月云南省第三人民醫院新生兒重癥監護室(NICU)的120 例早產兒為研究對象。納入標準:(1)32 周 < 出生胎齡 < 37 周;(2)出生體質量<2 000g;(3)出生后24 h 內收治;(4)新生兒Apgar 評分≥6 分;(5)留置胃管。排除標準:(1)有消化道疾病、遺傳代謝性疾病或口腔畸形,如唇裂、腭裂等;(2)有嚴重先天性心臟病、重度感染、外耳道發育畸形、聽力障礙、免疫功能缺陷。剔除標準:(1)研究期間出現嚴重并發癥如新生兒壞死性結腸炎等;(2)患兒轉院、死亡或提前出院。使用隨機數字表法將120 例研究對象隨機分為實驗組和對照組,每組各60 例。
1.2 干預方法
2 組早產兒選用同一型號、廠商生產的暖箱,治療方法基本一致。當生命體征穩定后,對兩組早產兒使用管飼喂養,奶粉均選用同一品牌的早產兒配方奶。喂養過程中對早產兒的呼吸頻率、心率、血氧飽和度、顏面部情況以及吸吮情況進行觀察,發現異常情況及時處理,必要時暫停管飼喂養。對照組采用常規護理,主要包括:口腔、臍帶、臀部護理及鳥巢式護理等,密切觀察病情變化,記錄生命體征、排便、排尿情況。實驗組采用相同常規治療和常規護理的基礎上,開展五音療法聯合非營養性吸吮的干預措施。
1.3 五音療法聯合非營養性吸吮的具體實施方法
1.3.1 成立干預護理小組組建研究小組,對干預護理小組實施方案進行整體統籌和規劃,確保干預實施的可操作性。干預小組成員包括兒科護理專家2 人,碩士研究生2 名,兒科護士數名,組織學習五音療法和非營養性吸吮的相關知識,采用小組討論,查閱相關文獻,形成五音療法聯合非營養性吸吮的護理方案,確定五音療法聯合非營養性吸吮的干預流程。對實施方案的研究者統一進行培訓,通過考核方可進行實施五音療法聯合非營養性吸吮干預,并進行資料的收集。
1.3.2 具體實施方案每次實施五音療法聯合非營養性吸吮干預前,必須先對需要實施干預的早產兒進行評估,以確定其是否符合干預要求,判斷其生命體征平穩,方可進行五音療法聯合非營養性吸吮干預。
干預時間選擇在每天上午09:00-09:20 和下午15:00-15:20,由受訓合格的護士給予實驗組患兒非營養性吸吮,即在喂奶間歇期吸吮消毒的無孔奶頭,并同時播放中華醫學電子音像出版社發行的《中國傳統五行音樂》。播放器統一放置在暖箱床尾處,與早產兒雙耳保持15~25 cm 距離,播放音量控制在35~40 dB 之間。在實施五音療法聯合非營養性吸吮干預期間,盡量減少其他護理操作,減少干擾因素。嚴密對早產兒情況進行觀察,如出現煩躁、抽搐、面色發紺等情況,先暫停干預至早產兒生命體征穩定后再進行,如不能改善,則必須終止干預。
1.4 觀察指標
(1)達到經口全胃腸喂養時間。為早產兒本次住院的護理記錄單所得,其中完全經口喂養的標準為每天經口喂養的奶量≥120 mL/kg[8]。(2)喂養不耐受發生率。統計兩組早產兒喂養過程中出現嘔吐奶液、腹脹、胃潴留的例數。早產兒本次住院期間有上述情況一項發生即為喂養不耐受。(3)早產兒行為神經能力測定。采用新生兒神經行為測定量表(Neonatal Behavioral Neurological Assessment,NBNA)。于早產兒出院時測評。(4)早產兒住院時間和出院時體重。為早產兒本次住院總時間,通過早產兒住院信息獲得。
1.5 統計學處理
采用 SPSS26.0 對數據進行統計分析,計量資料符合正態分布,用均數±標準差()表示,符合正態分布且方差齊者,組內比較采用配對樣本t檢驗,組間比較采用兩獨立樣本t檢驗;偏態分布則用中位數±四分位間距進行描述,采用秩和檢驗。計數資料用[n(%)]描述,采用卡方檢驗。P< 0.05,差異有統計學意義,檢驗水準α=0.05。
2 結果
2.1 一般資料比較
2 組早產兒在性別、頭圍、身長、胸圍、胎齡、1 minApgar 評分和5 minApgar 評分的基線資料方面差異無統計學意義(P> 0.05),具有一定的可比性。實驗組早產兒頭圍中位數為30(28,31)cm,對照組早產兒頭圍中位數為29(28,30)cm,2 組早產兒頭圍無統計學差異(z=0.534,P=0.594);實驗組早產兒胸圍中位數為27(25,28)cm,對照組早產兒頭圍中位數為27(24.6,28)cm,2 組早產兒胸圍無統計學差異(z=0.911,P=0.362);實驗組早產兒身長中位數為42.5(41,45)cm,對照組早產兒身長中位數為43(41,44)cm,2 組早產兒身長無統計學差異(z=0.132,P=0.895);實驗組早產兒胎齡中位數為33(32,34)周,對照組早產兒胎齡中位數為33(31,34)周,2 組早產兒胎齡分布無統計學差異(z=0.522,P=0.602)。實驗組早產兒1 minApgar 評分中位數為9(8,9),對照組早產兒1 minApgar 評分中位數為9(8,9),2 組早產兒1 minApgar 評分分布無統計學差異(z=0.901,P=0.367)。實驗組早產兒5 minApgar 評分中位數為10(9,10),對照組早產兒5 minApgar 評分中位數為10(9,10),2組早產兒5 minApgar 評分分布無統計學差異(z=1.275,P=0.202),見表1。
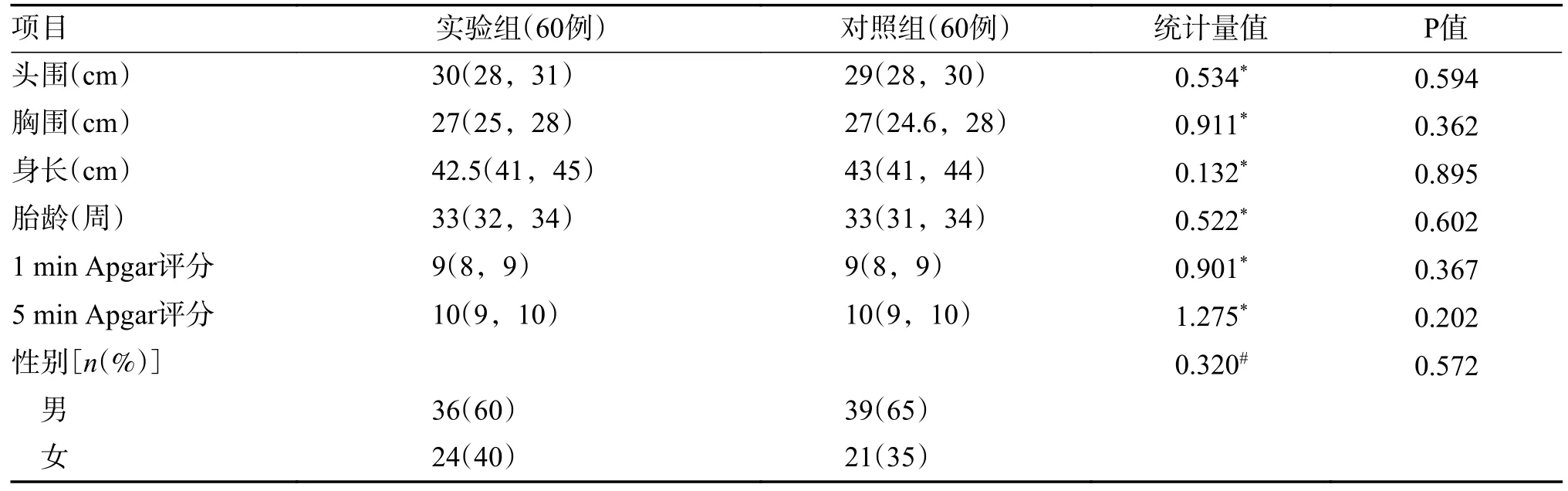
表1 2 組早產兒一般資料比較M(P25,P75)Tab.1 Comparison of general data between two groups of preterm infants M(P25,P75)
2.2 早產兒神經行為能力測定評分比較
實驗組早產兒神經行為能力測定評分為(37.88±1.17)分,對照組早產兒神經行為能力評分為(35.57 ± 1.01)分,2 組數據總體均數存在著統計學差異(t=11.611,P< 0.001),見表2。
表2 2 組早產兒神經行為能力評分比較()Tab.2 Comparison of neurobehavioral ability scores between two groups of preterm infants()

表2 2 組早產兒神經行為能力評分比較()Tab.2 Comparison of neurobehavioral ability scores between two groups of preterm infants()
*P < 0.05。
2.3 早產兒喂養不耐受指標比較
實驗組早產兒嘔吐發生率為8.3%(5/60),腹脹發生率為6.7%(4/60),胃潴留發生率為8.3%(5/60),對照組早產兒嘔吐發生率為23.3%(14/60),腹脹發生率為25%(15/60),胃潴留發生率為21.7%(13/60),2 組數據總體均數存在著統計學差異(P< 0.05),見表3

表3 早產兒喂養不耐受指標比較[n(%)]Tab.3 Comparison of feeding intolerance between preterm infants [n(%)]
2.4 達到經口全胃腸喂養條件的時間和早產兒住院時間比較
實驗組早產兒達到經口全胃腸喂養時間為(17.83±1.54)d,對照組早產兒達到經口全胃腸喂養時間為(21.70 ± 1.79)d,2 組數據總體均數存在著統計學差異(t=12.646,P< 0.001),見表4。
表4 2 組早產兒達到經口全胃腸喂養時間比較()Tab.4 Comparison of the time for achieving oral total gastrointestinal feeding between two groups of preterm infants()

表4 2 組早產兒達到經口全胃腸喂養時間比較()Tab.4 Comparison of the time for achieving oral total gastrointestinal feeding between two groups of preterm infants()
*P < 0.05。
2.5 兩組早產兒住院時間和體質量的比較
實驗組早產兒住院時間為(20.33±2.04)d,對照組早產兒達到經口全胃腸喂養時間為(23.75±2.68)d,2 組數據總體均數存在著統計學差異(t=7.862,P< 0.001),見表5。
表5 2 組早產兒住院時間比較()Tab.5 Comparison of hospital stays in two groups of preterm infants()

表5 2 組早產兒住院時間比較()Tab.5 Comparison of hospital stays in two groups of preterm infants()
*P < 0.05。
實驗組與對照組干預前早產兒出生體質量和出院體質量比較差異無統計學意義(z=0.376,P=0.707);實驗組與對照組干預后早產兒出生體質量和出院體質量比較差異無統計學意義(z=0.596,P=0.553);實驗組干預前后早產兒神經行為能力評分差異有統計學意義(z=5.777,P< 0.001);對照組治療前后早產兒神經行為能力評分差異有統計學意義(z=4.937,P< 0.001),見表6,表7。
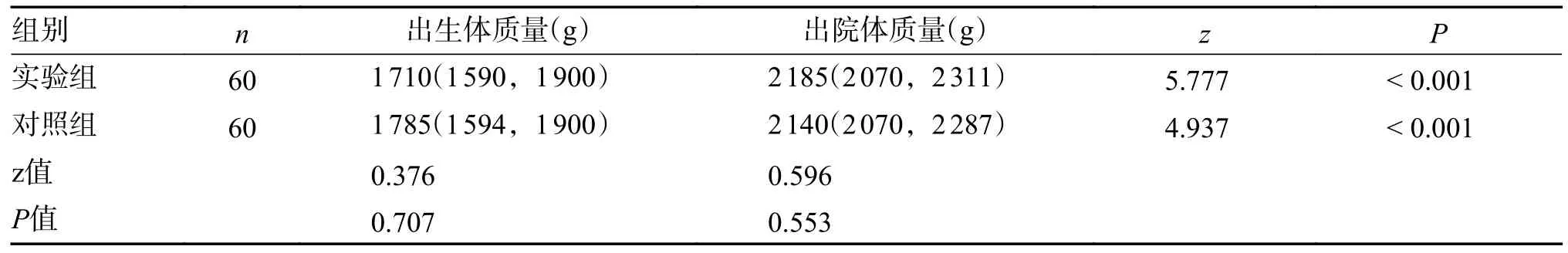
表6 2 組早產兒出生體質量和出院體質量比較[M(P25,P75)]Tab.6 Comparison of birth and discharge quality of preterm infants between the two groups [M(P25,P75)]
表7 兩組早產兒出生體質量和出院體質量差值比較()Tab.7 Comparison of differences in birth and discharge quality between the two groups of preterm infants()

表7 兩組早產兒出生體質量和出院體質量差值比較()Tab.7 Comparison of differences in birth and discharge quality between the two groups of preterm infants()
實驗組、對照組治療前后2 組早產兒出生體質量和出院體質量差值總體分布無統計學差異(t=0.606,P=0.545)。
3 討論
本研究顯示,五音療法聯合非營養性吸吮組與對照組相比,不僅能縮短早產兒達到經口全胃腸喂養條件的時間,還能降低喂養不耐受發生率。早產兒消化系統尚未完全發育成熟,吸吮和吞咽功能較差,臨床常用鼻飼管方式為其提供營養支持,但該方法常增加腸壁壓力、不能及時進行胃排空,易加重早產兒在開奶后喂養不耐受的情況,導致營養物質攝入不足,影響其生長發育[9-10]。非營養性吸吮可通過刺激口腔黏膜的迷走神經和胃壁G 細胞,使胃泌素、胃動素等胃腸道激素分泌增加,增加胃腸道蠕動,有利于胃管向經口喂養過渡,提高吸吮反射成熟度,促進營養性物質的吸收,從而提高胃腸道耐受力[11-12]。此外本研究顯示五音療法聯合非營養性吸吮能提高早產兒神經行為能力測定評分,并且可以縮短早產兒住院時間,促進體格生長發育。研究[13]表明,音樂可以促進早產兒神經元的激活,對早產兒聽覺中樞和大腦皮層發育有促進作用,甚至可增加垂體各類促激素分泌量,尤其是生長激素量,有助于早產兒的發育成長,縮短早產兒住院時間。早產兒屬中醫“胎怯”“胎弱”范疇,中醫認為與先天稟賦不足有密切關系,胎兒稟受母親先天之精不足,加上后天氣血不足,則可導致胎怯發生[14]。而中醫五行音樂與五臟相對應,宮調通脾,有敦厚、莊重的特點,可以調節脾胃升降的功能;羽調通腎,具有奔放的特點,可助養腎氣;角調通肝,有柔和舒暢的特性,可以調節肝和膽的疏通排泄的功能;徵調通心,具有活潑、歡快的特點,可以助養心氣;商調通肺,具有優美、高亢的特點,可以調節肺的宣發肅降的功能。運用“五音應五臟”理論,促進患兒發育成熟,尤其在患兒胃腸功能方面,能有效促進胃腸吸收蠕動,起到健運脾胃、促進腦發育的作用,有效降低患兒喂養不耐受,縮短住院時間[15]。
綜上所述,五音療法聯合非營養性吸吮可以縮短早產兒達到經口全胃腸喂養條件的時間,減少喂養不耐受,還促進早產兒神經行為能力,并且可以縮短早產兒住院時間。但由于五音療法聯合非營養性吸吮的應用頻率和時間方面尚無權威的推薦指南,本研究只將五音療法和非營養性吸吮運用到早產兒餐前開始干預,并未運用到其他時間點,如餐后,餐中或根據中醫的子午流注時間來進行干預,因此在應用的時間點上需要作進一步探討,以期探索出更為合適優化的干預方法。另外,本研究只對早產兒住院期間進行了五音療法聯合非營養性干預的研究,并未探討和研究出院后繼續使用五音療法聯合非營養性吸吮的可行性和效果,并且研究對象僅為低出生體重兒,極低出生體重兒尚未納入研究,其效果存在一定的局限性。將來可以將五音療法聯合非營養性的應用延續到極低體重出生兒上,并且加強出院后的情況追蹤,并觀察遠期早產兒的生長發育和神經行為的發育。

