護士主導的護理模式在腹腔鏡肝切除患者中的應用效果
郭 敬,張 英,楊鳳霞,周 燕,馮 濤
(陸軍軍醫大學第二附屬醫院肝膽外科,重慶 400037)
原發性肝癌(primary hepatic carcinoma,PHC),是全球常見的惡性腫瘤,我國發病人數占全球的46.7%[1],近年來發病率及死亡率均呈上升趨勢[2-4]。最有效的治療方法為手術切除,目前臨床首選腹腔鏡肝切除術(laparoscopic hepatectomy,LH)其安全性及有效性得到了充分驗證[5]。隨著醫保DRGs 付費模式的實施[6],及快速康復的開展[7],對醫療技術水平和護士照護能力,提出了更高的要求。護士主導的護理模式是以護士占據主體地位的護理模式,將被動護理轉變為主動護理,根據患者的病情特點和具體護理要求,針對性地設計每例患者的護理方案和等級,將護理方案制訂得更加合理、可靠[8-9]。2021 年01 月至12 月,肝膽外科對腹腔鏡肝切除患者實施了以護士主導的護理模式,取得滿意效果。
1 資料與方法
1.1 一般資料
選擇2021 年01 月至12 月在肝膽外科首次行腹腔鏡肝切除患者,共120 例作為研究對象。已通過醫院倫理委員會審批,可應用于臨床研究。其中:男87 例,女33 例,年齡29~70 歲,平均(51.4±8.8)歲。中國肝癌分期方案[10](China liver cancer staging,CNLC):Ⅰa 期 57 例,Ⅰb 期38 例,Ⅱa 期25 例。將患者用隨機數字表法分為觀察組和對照組,各60 例。2 組患者一般資料,差異無統計學意義(P> 0.05),有可比性。納入標準:(1)原發性肝癌的診斷符合2019 年國家衛健委醫政醫管局頒布的《原發性肝癌診療規范(2019 版)》關于原發性肝細胞癌的診斷標準[11];(2)腹部超聲、CT、核磁共振成像等影像學或病理學證實為肝癌;(3)肝功能Child-Pug 分級B 級及以上;(4)年齡18~70 歲;(5)能使用電子通訊設備,信息化交流無障礙者;(6)自愿參與本研究。排除標準:(1)多個腫瘤;(2)有轉移病灶;(3)非首次手術;(4)凝血功能異常,合并嚴重基礎疾病;(5)存在其它手術禁忌癥;(6)無法進行信息化交流。本研究過程中患者可隨時退出,無退出者。
1.2 方法
(1)對照組:對患者實施常規整體護理模式(術前、術中、術后);(2)觀察組:在對照組的基礎上實施護士主導的護理模式:建立以護士為主導的多學科醫療團隊和微信群,共10 名團隊成員。多學科聯合制作腹腔鏡術前全身評估導航手冊及圍手術期健康宣教視頻。護士參加全面系統地培訓,學習腹腔鏡肝切除圍手術期醫療護理知識,并考核通過。院前確診為原發性肝癌,需行腹腔鏡肝切除術患者,護士為其建立個案管理檔案;發放術前全身評估導航手冊,詢問患者有無基礎疾病(如高血壓、糖尿病等)及控制情況,指導患者完成相關檢查,將陽性結果匯報至微信群,多學科聯合會診,進行術前風險篩查,護士全程追蹤處置進度及結果,快速完善術前準備。入院后對患者及家屬進行圍手術期健康宣教,通過視頻、展板、圖文等形式學習術后康復相關知識并掌握,醫護患陪共同制定術后康復計劃[12]。患者術后安全返回病房6 h 后,醫療團隊根據患者生命體征及腹腔引流等情況,采取早期進食、早期活動、早期拔管、早期康復等個體化干預措施。
1.3 評價指標
(1)比較2 組患者術前術后肝功能指標:丙氨酸氨基轉移酶(ALT)、門冬氨酸氨基轉移酶(AST)、總膽紅素(TBIL)、白蛋白(ALB);(2)比較2 組患者術后并發癥(出血、膽漏、腹水、腹脹);(3)比較2 組患者術后下床活動時間、進食時間、肛門排氣排便時間、拔出腹腔引流管時間、住院時間;(4)比較2 組患者術后3 d 疼痛評分、自理能力評分、醫護滿意度。
1.4 統計學處理
經雙人核對將資料錄入數據庫,采用SPSS26.0 軟件進行系統分析。計量資料以()表示,組間比較采用t檢驗,P< 0.05 為差異有統計學意義。
2 結果
2.1 2 組患者術前術后肝功能指標比較
2 組患者術前肝功能指標差異無統計學意義(P> 0.05),但術后觀察組肝功能各項指標明顯優于對照組,差異有統計學意義(P< 0.05),見表1。
表1 2 組患者術前術后肝功能指標比較()Tab.1 Comparison of preoperative and postoperative liver function indexes between two groups()
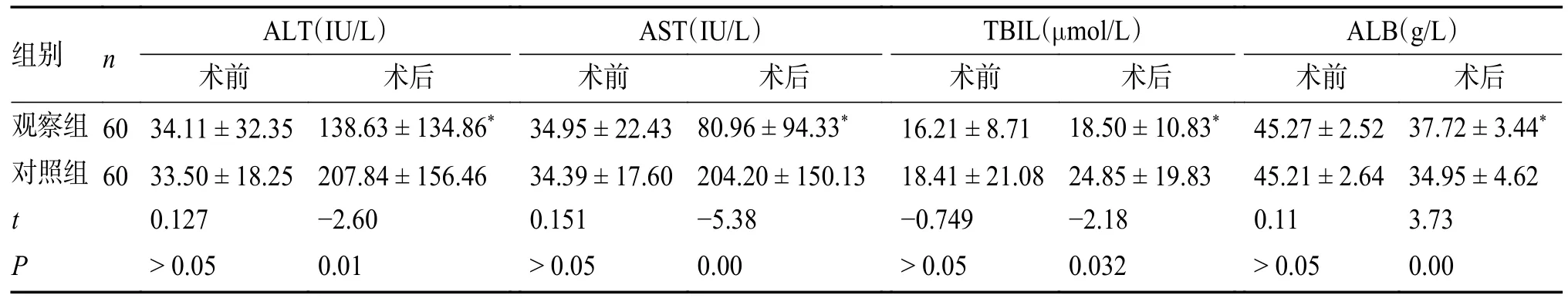
表1 2 組患者術前術后肝功能指標比較()Tab.1 Comparison of preoperative and postoperative liver function indexes between two groups()
與對照組比較,*P < 0.05。
2.2 2 組患者術后并發癥(出血、膽漏、腹水、腹脹)比較
2 組患者術后并發癥比較中,除膽漏發生例次無統計學意義外,其余指標差異有統計學意義(P< 0.05),見表2。
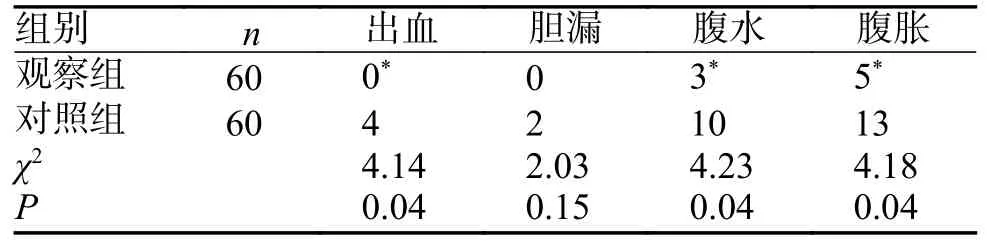
表2 2 組患者術后并發癥(出血、膽漏、腹水、腹脹)比較(n)Tab.2 Comparison of postoperative complications(bleeding,bile leakage,ascites,abdominal distension )between the two groups(n)
2.3 2 組患者術后下床活動時間、進食時間、肛門排氣排便時間、拔出腹腔引流管時間、住院時間比較
2 組數據比較中,觀察組患者術后下床活動時間、進食時間、肛門排氣排便時間、拔出腹腔引流管時間、住院時間均優于對照組,差異有統計學意義(P< 0.05),見表3。
表3 2 組患者術后下床活動時間、進食時間、肛門排氣排便時間、拔出腹腔引流管時間、住院時間比較()Tab.3 Comparison of postoperative ambulation time,eating time,anal exhaust defecation time,abdominal drainage tube extraction time and hospitalization time between the two groups()
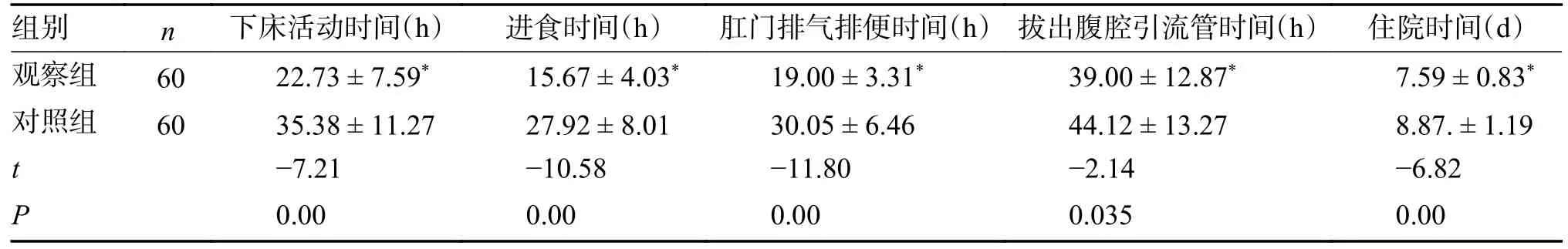
表3 2 組患者術后下床活動時間、進食時間、肛門排氣排便時間、拔出腹腔引流管時間、住院時間比較()Tab.3 Comparison of postoperative ambulation time,eating time,anal exhaust defecation time,abdominal drainage tube extraction time and hospitalization time between the two groups()
與對照組比較,*P < 0.05。
2.4 比較2 組患者術后3 d 疼痛評分、自理能力評分、住院醫護滿意度。
2 組數據比較,觀察組患者術后3 d 疼痛評分、自理能力評分、出院醫護滿意度均優于對照,差異有統計學意義(P< 0.05),見表4。
表4 2 組患者術后3 d 疼痛評分、自理能力評分、住院醫護滿意度()Tab.4 The pain score,self-care ability score and hospital satisfaction of patients in 2 groups 3 days after surgery()
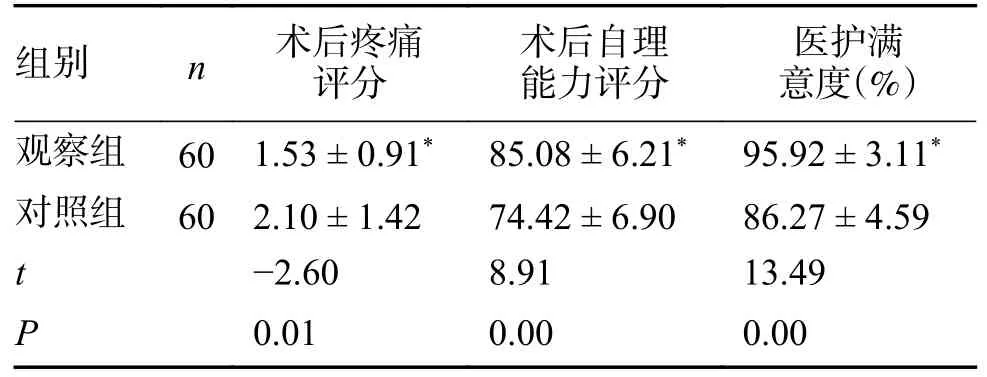
表4 2 組患者術后3 d 疼痛評分、自理能力評分、住院醫護滿意度()Tab.4 The pain score,self-care ability score and hospital satisfaction of patients in 2 groups 3 days after surgery()
與對照組比較,*P < 0.05。
3 討論
隨著醫療微創技術的不斷發展和創新,腹腔鏡肝切除術廣泛應用于臨床[13-14],在國家大力推行按疾病相關分組(diagnosis related groups,DRGs)醫保支付形勢下[15],如何利用最低的醫療成本獲取最大的醫療效果是筆者亟需解決的問題。陸軍軍醫大學第二附屬醫院肝膽外科以護士為主導的護理模式,是在多學科聯合指導下實施的,是安全可行的。護士全程關注患者的檢查進度及結果,院前利用全身評估導航手冊,完善術前風險評估,節省術前準備時間。患者及家屬在術前,通過護士講解、觀看視頻及圖文手冊等多樣化的宣教形式,掌握術后的康復知識;術后6 h[16],護士即實施康復計劃。護士主導的護理模式,對護士提出了更高的要求,必須具備扎實的專業知識、熟練的操作技能、良好的溝通協調能力,主動的服務意識,全過程參與患者的治療與護理,全面掌握患者病情,及時發現問題,早期干預并實施個性化指導。本研究顯示:采用護士主導的護理模式對腹腔鏡肝切除患者在飲食活動管理、疼痛控制、胃腸道功能恢復、提高患者自理能力及醫護滿意度方面明顯優于對照組。護士主導的護理模式,從院前至出院對患者實施全程管理,按需及時個性化調整治療護理方案,讓患者獲得優質的醫療護理服務,實現患者快速康復,值得臨床開展和研究。

