基于Caprini風險評估模型的護理干預預防顱腦術后下肢靜脈血栓的效果
林虹瓊 陳莉 林瑞端
廈門大學附屬中山醫院神經外科 361000
顱腦損傷是神經外科常見的多發性疾病,患者具有高死亡率及高致殘率,顱腦手術是目前挽救顱腦損傷常用的手段,由于術中麻醉藥物的使用及術后長時間臥床休息,導致患者術后下肢靜脈血栓(DVT)發生率較高〔1〕。研究指出,顱腦損傷患者傷后72 h內DVT發生率高達11%〔2〕。抗凝治療在一定程度上能預防顱腦損傷患者術后DVT發生,但抗凝治療會增加患者顱內再出血風險,危害患者生命安全〔3〕。顱腦手術結束后篩查DVT發生高風險人群并對該類人群加強護理干預,能有效預防DVT發生。基于Caprini血栓風險評估模式屬于個體化DVT風險評估量表,該量表被廣泛應用在不同患者DVT風險評估中〔4〕。本研究將探討基于Caprini風險評估模型的護理干預預防顱腦手術術后DVT發生的效果,旨在為顱腦損傷患者術后DVT預防提供指導。
1 資料與方法
1.1 一般資料
選取廈門大學附屬中山醫院2017年6月至2020年6月收治的顱腦手術患者480例為研究對象。納入標準:①患者經頭部CT或MRI確診為顱腦損傷;②顱腦損傷至送院時間≤72 h;③患者對本次研究知情,并愿意配合。排除標準:①送院24 h內死亡者,②既往下肢靜脈血栓史者,③雙下肢損傷無法行多普勒超聲檢查者,④合并心肝腎等臟器功能異常者。應用隨機數字表將患者分為觀察組和對照組各240例。觀察組男122例,女118例;年齡18~75歲,平均(52.82±3.42)歲;格拉斯昏迷評分(GCS)8~12分,平均(10.85±2.11)分;致傷原因:車禍傷120例,高空墜落100例,重物致傷20例;顱腦損傷類型:創傷性蛛網膜下腔出血120例,腦干損傷10例,硬膜外血腫10例,急慢性硬腦膜下血腫80例。對照組男127例,女113例;年齡18~75歲,平均(52.77±3.38)歲;格拉斯昏迷評分(GCS)8~13分,GCS評分(10.72±2.78)分;致傷原因:車禍傷115例,高空墜落105例,重物致傷20例;顱腦損傷類型:創傷性蛛網膜下腔出血118例,腦干損傷8例,硬膜外血腫82例,急慢性硬腦膜下血腫8例。兩組患者的一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組患者術后行常規多普勒超聲檢查雙下肢血流情況,并對患者開展DVT健康指導,包括體位干預(每2 h為患者翻身扣背1次)、心理干預、飲食護理(指導患者進食高蛋白、富含維生素的食物)、早期功能鍛煉(指導患者麻醉蘇醒后在床上行被動功能鍛煉或雙下肢主動鍛煉),干預時間為14 d。觀察組在對照組基礎上基于Caprini風險評估模型實施護理干預,具體措施如下。
1.2.1血栓Carprini量表 量表包括患者性別、年齡、體重指數、外傷、是否接受激素治療、吸煙史、臥床或制動時間、住院時間等,包含45個危險因素,根據每個危險因素分別賦予不同評分,最后根據患者總評分對DVT進行風險分級,分別分為低危組(≤1分),中危組(2分),高危組(3~4分),極高危組(≥5分)。
1.2.2分級護理干預 不同Carprini量表評分患者采用不同的干預方法,具體如下:(1)低危組:①飲食指導:指導患者圍手術多飲水,戒煙戒酒,進食富含纖維素及優質蛋白的食物,避免攝入高脂肪高熱量的食物。②健康宣教:術前對患者及其家屬行DVT知識宣教,指導患者家屬協助其進行翻身及按摩雙下肢,鼓勵患者盡早下床活動。③加壓包扎:術后采用彈性繃帶對患者雙肢進行加壓包扎,協助患者抬高雙下肢以促進淋巴液回流,指導患者行踝泵鍛煉、股四頭肌鍛煉。④血管保護:靜脈穿刺時盡量選擇彈性好的血管,做到一針見血,避免反復穿刺對血管造成損傷。(2)中危組:①向患者講解DVT常見癥狀(如雙下肢疼痛、腫脹),告知患者不適時立刻上報主管護士。②責任護士每天測量患者雙肢大腿周徑并做好相應記錄。③提高靜脈一次性穿刺成功率,避免反復穿刺引起血管壁損傷。④指導家屬術后為患者按摩下肢肌肉及并進行關節屈伸鍛煉,以減少血液淤積,促進下肢靜脈回流。⑤指導患者穿戴彈力長襪。(3)高危組:①責任護士每4 h監測患者皮膚溫度,詢問患者肢體感覺,并做好相應記錄,同時指導患者穿戴彈力襪及使用彈力繃帶預防DVT。②避開下肢輸液,盡量選擇對血管刺激性小的藥物,持續靜脈滴注時間<48 h。③對于腫脹不能按摩的患者,指導患者平臥,以膝關節、髖關節為支點,反復進行蹬腿運動,以促進下肢靜脈回流,減輕疼痛及腫脹感。對于昏迷患者在床上行提起腳跟及屈伸膝關節運動,以促進靜脈血回流。
1.3 觀察指標
比較兩組患者干預前后血流動力學、D-二聚體(D-D)、下肢血流速度、血栓評估準確率、DVT發生率及患者滿意率。①血流動力學:分別于治療前、治療14 d后應用旋轉黏度計測定兩組全血黏度(BVL)、高切率全血黏度(BVH)、血漿黏度(PV)。②D-D:分別于治療前、治療14 d后抽取空腹靜脈血3 ml,以3 000 r/min速度離心處理5 min后留取上清液,置于-20℃保存待測,應用ELISA法測定D-D水平。③下肢血流速度:分別于治療前、治療14 d后應用多普勒超聲檢測兩組下肢底動脈、脛前動脈、腓動脈下肢動脈血流最大流速。④DVT發生率:采用多普勒超聲平均DVT發生情況。⑤滿意率:應用《患者滿意度調查問卷》進行評價,問卷共10個條目,根據患者滿意度程度分為不滿意(0分)、一般(1分)、滿意(2分)、非常滿意(3分),總評分0~30分,>20分為滿意。
1.4 統計學方法
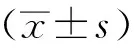
2 結果
2.1 兩組患者干預前后血液黏稠度及D-D水平比較
兩組治療前D-D、PV、BVL、BVH水平比較差異均無統計學意義(均P>0.05)。兩組治療后D-D、PV、BVL、BVH水平較治療前顯著下降,而干預后觀察組D-D、PV、BVL、BVH較對照組顯著下降,差異均有統計學意義(均P<0.05),見表1。

表1 兩組患者干預前后血液黏稠度及D-D水平比較
2.2 兩組患者干預前后下肢血流速度比較
兩組治療后前足底動脈、脛前動脈、腓動脈下肢動脈血流最大流速較治療前明顯改善,觀察組治療后足底動脈、脛前動脈、腓動脈下肢動脈血流最大流速顯著大于對照組,差異均有統計學意義(均P<0.05),見表2。

表2 兩組患者干預前后下肢血流速度比較
2.3 兩組下肢腫脹疼痛率、DVT發生率及患者滿意率比較
觀察組下肢腫脹疼痛率、DVT發生率低于對照組,觀察組滿意率高于對照組,差異均有統計學意義(均P<0.05),見表3。

表3 兩組下肢腫脹疼痛率、DVT發生率及患者滿意率比較〔n(%)〕
3 討論
顱腦損傷患者術后由于長時間臥床導致患者血流減慢,血液黏稠度增加,加之手術長時間制動及麻醉藥物影響,因此術后容易發生DVT〔5〕。DVT早期缺乏明顯的癥狀,臨床上約50%DVT患者由于早期缺乏典型癥狀而導致誤診或漏診〔6〕。DVT不僅延長患者住院時間,增加患者醫療費用,而血栓脫落更會引起肺栓塞,危及患者生命〔7〕。研究指出,盡早識別膝關節置換手術患者中DVT高危人群并采取有效的干預措施將有助于降低DVT發生率,促進患者術后康復〔8〕。因此,尋找一種準確、簡便、高效的DVT評估工具將有助于盡早發現DVT高危人群,從而為患者有針對性的預防措施,降低DVT發生率。
基于Caprini風險評估量表是目前用于評估靜脈血栓常用的工具,采用Caprini風險評估量表評估顱腦損傷患者術后血栓發生風險并進行風險分級,根據評估結果采取針對性干預措施能有效預防DVT發生〔9-10〕。對于中危風險組患者加強健康宣教,向患者詳細講解DVT發生病因及危險因素,引起患者重視,提高了患者DVT預防意識〔11〕。此外,通過指導患者術后在床上進行足背部被動運動,觀察四肢是否腫脹并及時采取有效的干預措施能有效預防DVT發生〔12〕。對于高危組患者通過指導患者學會識別DVT形成的先兆,能有效預防DVT發生,同時通過減少穿刺有效預防血管壁損傷,降低DVT發生風險〔13〕。本研究結果表明,基于Caprini風險評估的護理干預能有效預防顱腦損傷患者DVT發生。
凝血指標是反映血液是否處于高寧狀態的重要指標,機體處于高凝狀態會增加血栓形成風險〔14〕。D-D是纖維蛋白溶酶介導的蛋白溶解衍生物,其水平高低能反映血液高凝狀態,因此通過測定患者凝血指標及D-D指標能動態了解患者血栓形成情況〔15〕。本研究中兩組患者干預前D-D、PV、BVL、BVH處于較高水平,而干預后兩組D-D、PV、BVL、BVH水平較干預前明顯下降,表明基于Caprini風險評估模型的護理干預能有效降低顱腦損傷患者術后凝血指標及血液中D-D水平,這是由于Caprini風險評估模型能對顱腦損傷患者血栓發生風險進行準確的評價,并指導中高風險患者穿戴彈力長襪,通過穿戴彈力長襪能通過循環性壓力作用產生波動性血流,降低血液黏度,預防凝血因子在血管內膜聚集,從而增加系統纖維蛋白溶解活性,有效預防血栓形成〔16-18〕。此外,顱腦外傷患者由于長期臥床或癱瘓導致下肢靜脈血流緩慢,因此容易形成DVT〔19〕。通過測定患者靜脈血流速度能有效評價患者血栓預防效果。本研究中觀察組治療后足底動脈、脛前動脈、腓動脈下肢動脈血流最大流速顯著大于對照組,這是由于基于Caprini風險評估模型的護理干預通過篩選出顱腦損傷中高危患者,并對該類患者進行主動或被動下肢運動,從而促進下肢血流,有效預防血栓形成〔20〕。
綜上所述,采用Caprini風險評估模型能準確篩選出顱腦手術術后DVT高風險人群,有助于臨床對該類人群采取有效的干預措施,從而預防DVT發生。
利益沖突所有作者均聲明不存在利益沖突

