醫院-社區-家庭一體化模式對哮喘患兒肺功能及照顧者壓力的影響
陳曉蕊, 常君靜, 劉志敏, 谷曉蕊
支氣管哮喘是一種常見的慢性氣道疾病[1]。患兒在遇到一些刺激性因素情況下,可以出現發作性氣道痙攣,從而導致患者出現咳嗽、胸悶、喘息,甚至是呼吸困難的癥狀。支氣管哮喘患兒出現急性發作時,可立即吸入短效的支氣管擴張劑進行治療,這些短效的支氣管擴張劑可快速緩解哮喘導致的胸悶癥狀。但是哮喘是一種慢性疾病,需長時間用藥和監測患兒哮喘發作。因此臨床上通常采用常規護理和健康教育治療患兒哮喘。常規護理和健康教育不僅能監測患兒哮喘發作情況,還可以避免患兒接觸過敏原,引發哮喘發作,且患兒急性發作時能及時得到救治[2]。但是,患兒長時間住院需要家屬陪伴,這不僅影響患兒家屬正常工作時間,還給家庭造成不小的經濟負擔。醫院-社區-家庭一體化模式管理不僅能及時了解患兒哮喘情況,還可以增加患兒的依從性,能更有效改善肺功能。現報道如下。
1 對象與方法
1.1 研究對象 選擇2017年9月至2019年12月我院收治的支氣管哮喘患兒92例為研究對象,按抽簽法分為對照組和觀察組各46例。對照組中男23例,女23例;年齡1~5歲,平均(2.64±1.64)歲;病程1~3個月,平均(1.29±1.67)個月。觀察組中男24例,女22例;年齡1~5歲,平均(2.19±1.06)歲;病程1~3個月,平均(1.34±1.08)個月。兩組患兒性別、年齡、病程比較差異均無統計學意義(P>0.05),具有可比性。
1.2 診斷標準 參照《兒童支氣管哮喘規范化診治建議(2020年版)》中支氣管哮喘的診斷標準[3]。
1.3 納入標準 (1)符合支氣管哮喘的診斷標準;(2)年齡1~5歲;(3)患兒家屬知情同意,且醫院倫理委員會審核同意。
1.4 排除標準 中途放棄治療患者;資料不齊全者。
1.5 方法
1.5.1 對照組 進行常規護理。患兒在住院期間給予藥物對癥治療,并對患兒進行病情觀察,采取相應預防措施,由醫護人員指導患兒家屬飲食、護理、運動方法等,定期辦理健康宣講,告知患兒家屬生活注意事項和藥劑服用量及次數。
1.5.2 觀察組 進行醫院-社區-家庭一體化模式管理。(1)醫院干預:醫護人員對患兒進行治療,直至患兒癥狀消失,做好患兒呼吸道、生活、心理上護理,由主治醫師,專業護士對患兒家屬進行健康教育,與社區醫院簽訂雙向轉診協議。(2)社區工作者干預:由醫護工作者定期對社區工作者進行哮喘長期管理培訓,經考核合格者可對患兒進行干預;社區工作者為有哮喘的患兒建立檔案,對全部患兒進行定期病情評估,為患兒提供藥物,制定管理方案,并對患兒家屬進行健康指導,定期上門隨訪,經常組織社區哮喘講座,告知患兒家屬早期預防、早期識別、早期控制的措施。每個月由醫院主治醫師對患兒進行隨訪。(3)家庭干預:全科醫師指導家屬使用呼吸峰流速儀,并由家屬負責監測和記錄結果,掌握哮喘處理措施,密切關注患兒病情進展,必要時及時向上級醫院轉診。為患兒提供溫馨舒適環境,不養寵物、不吸煙,購買凈化器對空氣進行清潔,出行時為患兒佩戴好口罩。
兩組患兒均干預4個月。
1.6 觀察指標 (1)臨床療效:根據兒童哮喘控制測試(childhood asthma control test,C-ACT)[4]判斷患兒哮喘控制度,共5個問題,總分25分,得分越高說明哮喘控制越好。(2)肺功能:干預前及干預2周后使用S-980AⅠ型肺功能儀(四川思科達科技有限公司)測量患者第1秒用力呼氣末容積(forced expiratory volume in one second,FEV1)、用力肺活量(forced vital capacity,FVC),通過呼氣峰流速檢測儀檢測干預前后呼氣峰流速(peak expiratory flow,PEF)。(3)照顧者壓力:父母壓力指數(parents pressure index,PSI)量表用來評估家屬對哮喘患兒感知壓力,整個表總分489分,分數越高,表示壓力越大。通過家庭環境量表(family environment scale,FES)[5]評價家庭社會和環境特征,共有10個分量表,分數越高說明家庭功能狀態越好。
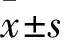
2 結果
2.1 兩組患兒哮喘控制度比較 兩組患兒C-ACT較對照組高,且觀察組高于對照組,差異有統計學意義(P<0.05)。見表1。
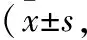
表1 兩組患兒哮喘控制度比較分)
2.2 兩組患兒肺功能比較 治療后兩組患兒FEV1、FEC、PEF較治療前高,且觀察組高于對照組,差異有統計學意義(P<0.05)。見表2。
2.3 兩組照顧者壓力比較 觀察組FES評分較對照組高,PSI評分較對照組低,差異有統計學意義(P<0.05)。見表3。

表2 兩組患兒肺功能比較
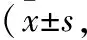
表3 兩組照顧者壓力比較分)
3 討論
支氣管哮喘是一種支氣管發生慢性炎癥,并伴有氣道高反應性[6]。好發于兒童和過敏體質者。發作時起病急,如果未及時服藥可能會威脅到生命。這不僅威脅到患兒的身心健康,還給患兒的家庭帶來負擔。支氣管哮喘主要是變態反應、氣道高反應、慢性炎癥等因素造成,這些因素會促使患兒發生氣道堵塞、痙攣,進而產生胸悶、氣喘、呼吸困難等癥狀。臨床上通常以快速緩解氣道痙攣、改善低氧血癥、恢復肺功能為治療目標。使哮喘癥狀消失,機體指標維持到正常狀況。但是哮喘易反復發作,需要長時間治療,且患兒屬于兒童,情緒易發生波動,不利于疾病康復。因此,專業人員護理和教育是解決此類問題的關鍵。其中常規護理及健康教育[7]通過合理管理,使患兒發生急性期哮喘時能夠快速解決問題,并可以避免接觸過敏原,防止反復發病。有利于患兒預后。常規護理和健康教育工作中還存在醫護人員時間缺乏保障、管理欠科學等方面問題。會造成護理人員在教育過程中出現紕漏,促使干預不當的事件發生。醫院-社區-家庭一體化模式管理通過社區管理督促,醫護人員定期走訪詢問情況,不僅解決了醫院床位緊張的問題,還減輕患兒家庭負擔,同時,社區醫院方便與社區內人員建立更多聯系,能即時、準確知道患兒情況,并給予解決的方法。
不同個體患病,其病情發展也不同,部分經過用藥后癥狀得到緩解,部分患兒隨著年齡的增長,機體免疫力增高,哮喘可自行緩解,但是,還有部分患兒長期服藥后仍有高氣道反應,且氣道也逐漸發生改變。因此,患兒的護理和健康的指導十分重要,其中兒童哮喘控制測試C-ACT是檢測患兒哮喘控制程度,可以更好地評估治療手段是否有用[8]。實驗結果顯示,兩組患兒C-ACT較對照組高,且觀察組高于對照組(P<0.05)。說明醫院-社區-家庭一體化模式管理可以對患兒的哮喘起到控制。常規護理及健康教育[9]通過對患兒運動、飲食、用藥、心理指導與護理,避免患兒接觸過敏原,避免哮喘復發,同時,督促患兒增強運動,可以加快機體新陳代謝,增強機體免疫力,可使哮喘自行緩解。但是常規護理和健康教育會使患兒感到緊張和局促不安,使得患兒情緒不穩定,易增加患兒哮喘發作次數。醫院-社區-家庭一體化模式管理是通過醫護人員、社區基層醫護人員及患兒家屬共同建立,不僅能及時知道患兒的病情進展,還可以減輕三級醫院的負擔。同時,社區基層人員有更好地理優勢,在慢性治療的過程中可以與患兒建立友好關系,不僅提高患兒的依從性,還使患兒情緒變得穩定,有助于減少患兒發作次數。
哮喘發作時,患兒機體內可逆性氣流受阻,使患兒肺內壓力升高,促使機體內肺功能下降,因此控制患兒哮喘發作對患兒肺功能起到保護作用。其中FEV1、FES是肺功能檢測指標,減低說明患兒術后預后不好,不利于肺功能恢復。PEF是指患兒肺活量中呼氣流量最快的瞬間流速,主要反映呼吸肌力量和呼吸道有無阻塞。實驗結果顯示,治療后,兩組患兒的FEV1、FES、PEF較治療前高,且觀察組高于對照組(P<0.05)。說明醫院-社區-家庭一體化模式管理可以改善肺功能指標。常規護理和健康教育可增加與患兒家屬交流溝通,在交流溝通的過程中形成雙向反饋,利于患兒家屬及醫務人員對相關內容了解和掌握,并予以針對性措施,減少患兒哮喘發作。但是常規護理和健康教育增加了醫護工作者的負擔,促使醫院床位緊張,耽誤急性發作期哮喘患兒治療。醫院-社區-家庭一體化模式管理通過對病情穩定和潛在性哮喘患兒進行管理,并制定康復計劃,不僅明確三級醫院和社區醫院分工,還能根據及時監測患兒情況并給予訓練指導,增加患兒運動量,促進患兒肺擴張,從而有效改善患兒改善呼吸道通氣功能,改善患兒肺功能指標[10]。
良好的家庭環境能緩解患兒的心理壓力,有利于患兒的恢復。因此,照顧者壓力與患兒哮喘的監測程度密切相關。其中PSI量表是對患兒家屬壓力進行測定、FES分別從凝聚力、表達力、沖突、獨立等十個方面來評價不同的家庭社會和環境特征[11]。實驗結果顯示,觀察組FES評分較對照組高,PSI評分較對照組低(P<0.05),說明醫院-社區-家庭一體化模式管理可以減少患兒家屬心理壓力,更好為患兒建立良好的環境。主要是醫院-社區-家庭一體化模式管理強調家庭的重要性,通過社區醫護人員對患兒家屬進行指導,能夠在患兒急性發作期可以及時做預處理,且緩解患兒對疾病的恐懼,提高患兒的監測能力。同時,不僅避免患兒家屬沒有時間去醫院陪護情況,更減少醫院住院開支,使患兒家屬心理壓力和經濟壓力得到緩解[12]。
綜上所述,醫院-社區-家庭一體化模式管理對哮喘患兒治療效果好,通過醫院醫護人員和社區醫護人員分工,不僅能更好檢測患兒哮喘情況,改善患兒肺功能,并增加患兒的依從性,還可減輕患兒家屬的壓力。

