孕期規律性訓練聯合導樂陪伴分娩模式對初產婦會陰側切率及分娩結局的影響
狄姍姍
聊城市中醫醫院產房 252000
分娩是妊娠成熟后胎兒從母體娩出的自然生理過程〔1〕。分娩時子宮收縮、宮頸擴張等生理反應給產婦帶來劇烈的痛苦體驗導致多數初產婦出現焦慮情緒,同時初產婦可能會有胎兒巨大、會陰組織彈性差、產力不足等多種因素,最終因滯產選擇剖宮產或會陰側切〔2〕。有研究顯示〔3-4〕,剖宮產胎兒沒有經歷產道擠壓對肺部的刺激,后期會影響胎兒的肺部發育,同時剖宮產會影響產婦的乳汁分泌、傷口愈合、術后子宮復舊等,延緩產婦的產后機體恢復,影響新生兒的健康成長;會陰側切相對于自然分娩產婦疼痛感更強,感染率增加,產后恢復進程緩慢,影響盆底肌快速康復。還有研究顯示,導樂陪伴分娩應用于初產婦分娩中,有利于縮短產程時間,提高經陰道自然分娩率。基于此,本研究旨在探討孕期規律性訓練聯合導樂陪伴分娩模式對初產婦會陰側切率及分娩結局的影響〔5-6〕。
1 對象與方法
1.1 研究對象
選取2019年1月至2020年1月在聊城市中醫醫院收治的初產婦492例為研究對象。采用隨機檔案抽簽法分為研究組和對照組,各246例。納入標準:①單胎產婦;②頭位;③孕周37~42周;④簽訂知情同意書。排除標準:①多胎產婦;②胎兒體重低于2.5 kg;③孕期低于37周;④不配合研究者。研究組年齡20~45歲,平均(32.51±6.32)歲;孕期:37~42周,平均(38.16±1.02)周;胎兒體重:2.5~4.0 kg,平均(3.22±0.51)kg。對照組年齡20~46歲,平均(33.21±6.36)歲;孕期:37~41周,平均(38.18±1.03)周;胎兒體重:2.5~4.0 kg,平均(3.23±0.55)kg。兩組患者年齡、孕期、胎兒體重等基本資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組給予常規護理,包括①健康教育:產前給產婦發放健康分娩的宣教手冊,簡單介紹相關知識,并囑咐產婦自行學習,鼓勵其進行健康咨詢;②產前準備:指導產婦定期進行常規產前檢查,產前準備好產床用品,做好產床消毒、儀器消毒;③初產婦分娩時,助產士進行產程管理、陪伴、助產;④產后指導,指導產婦進行產后會陰護理,囑咐產婦適當休息緩解生產疲勞,飲食清淡,以流食為主。研究組在對照組基礎上實施孕期規律性訓練聯合導樂陪伴分娩模式干預。具體措施如下。
1.2.1組建干預小組 由助產醫師2名、產科護士長1名與資深護士6名組成干預小組,邀請婦產科專家對干預組員進行孕期規律性訓練、導樂陪伴分娩、助產相關知識進行培訓,明確組員職責,醫師與護士長負責干預統籌安排,護士負責孕期訓練及導樂陪伴分娩等干預措施實施,組員依據培訓知識及查閱相關資料庫,結合初產婦臨床資料進行討論交流,制定孕期規律性訓練聯合導樂陪伴分娩模式干預方案。
1.2.2干預方案實施 ①提高認知,產科護士在孕產婦每次入院產檢時給患者發放健康分娩干預方案宣教手冊,以ppt講座的形式講解孕期營養、規律性訓練、導樂陪伴分娩、分娩及會陰護理等相關知識,鼓勵并指導產婦關注微信公眾號,每天定期推送健康營養表、規律性培訓任務表、分娩知識。主動與產婦聊天,關心產婦近期飲食、生活狀況,建立友好相處關系。②孕期規律性訓練,孕期分為孕早、中、晚三個周期,對初產婦進行孕中、晚期規律性訓練:孕中期(4~6月),在家屬陪護下,進行每日慢走訓練,15 min/次,2次/d;每周三進行孕婦瑜伽訓練,由專業的瑜伽指導護士進行指導,訓練時間及強度依據產婦自身情況決定〔7〕,每周日在家屬陪護下進行凱格爾運動(盆底肌訓練),時間為15 min;孕晚期(7~10月):在家屬陪護下,進行每日上下樓梯5 min/次,1次/d;每周一進行上肢、下肢肌肉訓練,時間為10 min;每周三進行括約肌收縮訓練、拉瑪澤減痛法訓練,每日各訓練1~2組;每周日進行分娩球(導樂球)運動訓練,每日訓練1~2組〔8〕。孕期訓練前測量血壓,訓練強度依據孕產婦的身體舒適情況調整,有任何不適立即停止訓練,并及時告知干預組員,注意作息及飲食用餐規律,營養均衡。③導樂陪伴分娩,入院至分娩前,組員將初產婦安排在衛生整潔、配有家電及獨立衛生間的待產房,導樂護士“一對一”陪護待產婦,給產婦講解分娩知識,鼓勵其積極對分娩疑惑進行提問并耐心回答,指導產婦數宮縮次數,評估其心理狀態、疼痛感受,滿足其身心需求,給予其人文關懷。陪同待產婦依據自身體力情況選擇走動或休息,指導其以鼻吸氣、口呼氣方式進行放松解壓,鼓勵其以腹式深呼吸緩解宮縮時的疼痛,可通過撫摸、按摩在家屬全程陪伴支持下,給予導樂車、導樂枕分散孕產婦對宮縮痛的注意力〔9〕;密切關注宮縮頻率及胎心率,待接近自然分娩時機時由產婦家屬及導樂護士陪同進入產房。分娩期間,組員提前準備好助產工具并擺放置產床旁邊,穿好無菌助產服,鋪好產床,熱情接待產婦進入產房待產,播放輕音樂,采用分娩球(導樂球)進行助產,延續到宮口完全打開,緩解產婦緊張情緒,指導產婦平躺于產床(配有導樂墊、導樂凳),告知產婦利用拉瑪澤減痛法進行深呼吸放松,導樂護士給予水療鎮痛(黃豆袋熱敷),經皮電神經刺激(導樂儀)、按摩球等措施進行腰骶部的按摩和穴位按壓〔10〕;囑咐產婦跟著助產醫師用力,密切觀察胎頭位置及產程情況(發現滯產立即給予相應剖宮產或會陰側切),正確安排產婦發力時機,隨時給予產婦正能量鼓勵,待胎頭出來時,告知產婦喜訊,并鼓勵其繼續發力,囑咐產婦深呼吸使勁,直到胎兒順利娩出。待新生兒出來后,停留2~3 min后剪斷臍帶,按揉子宮底部,控制性牽拉臍帶協助娩出胎盤〔11〕,查看胎盤娩出完整性,檢查宮頸是否裂傷及會陰損傷程度,必要時進行會陰縫合,使用積血袋收集并測量產后出血量,正確指導產婦進行會陰清潔。
1.3 觀察指標
①采用該院發放的會陰受傷及側切情況調查量表,該量表包括行會陰側切的例數及受傷程度,比較兩組產婦的會陰受傷程度及側切率。會陰受傷程度可分為完整、Ⅰ級、Ⅱ級、Ⅲ級〔12〕,級別越高代表受傷越嚴重。②采用該院發放的分娩結局調查量表,該量表包括分娩方式、產程時間、產后2 h出血量3個指標,記錄兩組產婦的指標參數,比較兩組產婦的分娩結局。③采用院發放的并發癥發生情況調查量表,該量表包括會陰水腫、產后尿潴留、會陰感染3個指標,并發癥總發生率=(會陰水腫例數+產后尿潴留例數+會陰感染例數)/總例數×100%。
1.4 統計學方法
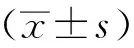
2 結果
2.1 兩組產婦會陰受傷情況及會陰側切情況比較
護理后,研究組產婦會陰受傷程度輕于對照組,研究組產婦會陰側切率低于對照組(P<0.05),見表1。

表1 兩組產婦的會陰受傷情況及會陰側切情況比較〔n(%)〕
2.2 兩組產婦的分娩結局比較
護理后,研究組產婦的分娩方式、產程時間、產后出血量均優于對照組(P<0.05),見表2。

表2 兩組產婦的分娩結局比較
2.3 兩組產婦的產后并發癥發生情況比較
護理后,研究組產婦的會陰水腫、產后尿潴留、會陰感染等并發癥發生率低于對照組(P<0.05),見表3。

表3 兩組產婦的產后并發癥發生情況比較〔n(%)〕
3 討論
自然分娩具有促進胎兒發育、加快產婦產后恢復進程的優勢〔13〕。有關研究顯示〔14〕,分娩鎮痛可有效緩解產婦疼痛,保障子宮血液供應,降低胎兒宮內窘迫風險,藥物鎮痛效果較佳,但易出現子宮松弛、抑制胎兒呼吸等不良反應。孕期規律性訓練聯合導樂陪伴分娩模式是現代產科高端醫療服務的新式助產模式,孕期進行盆底肌、括約肌等一系列身體部位的規律訓練,采用分娩期導樂陪伴分娩(多方位的精神支持,導樂球、導樂儀、水療及拉瑪澤減痛等多種方式物理減痛法),從而全面減輕產婦分娩疼痛,提高分娩效率及改善分娩結局〔15〕。王美燕等〔16〕研究表明,孕期規律鍛煉應用于超重孕產婦中,能夠顯著降低糖尿病發生率,改善分娩結局。郝艷媛〔17〕有關研究顯示,助產士導樂分娩模式應用于初產婦分娩中,可顯著縮短產程時間,改善分娩結局。
3.1 孕期規律性訓練聯合導樂陪伴分娩模式能改善初產婦會陰受傷情況,降低會陰側切率
本研究結果顯示,實施孕期規律性訓練聯合導樂陪伴分娩模式干預后,研究組產婦會陰受傷程度輕于對照組,研究組產婦會陰側切率低于對照組。究其原因:通過組建干預小組,提升助產干預組員的會陰側切評估能力,促使助產護士能夠準確掌握會陰側切知識及技能,有效降低會陰側切率。通過提升初產婦分娩認知,促使其意識到自然分娩的重要性,增強其積極參與孕期規律性訓練,孕期保持營養均衡。組員指導產婦作息規律,嚴格控制產婦及胎兒的體重,避免巨大兒增加分娩難度,進行孕婦瑜伽、慢走等促進胎兒健康生長,凱格爾運動、減痛法訓練及括約肌訓練有效提高產婦會陰組織彈性及柔韌性,有效改善分娩時會陰受傷情況,通過導樂陪伴分娩干預,心理上給予產婦支持及鼓勵產婦自然分娩,行動上正確安排產婦發力,避免產婦用力過度加重會陰受傷程度及其他身體傷害,從而有效改善會陰受傷程度,降低會陰側切率。
3.2 孕期規律性訓練聯合導樂陪伴分娩模式能改善分娩結局
本研究結果顯示,實施孕期規律性訓練聯合導樂陪伴分娩模式干預后,研究組產婦的分娩方式、產程時間、產后出血量情況均顯著優于對照組。究其原因:通過提高產婦認知,促使其提升健康分娩的意識及自我保護技能;孕中期、晚期不同階段給予合理的規律訓練,提高初產婦身體不同部位的肌肉力量,為產程增加產力,有效縮短產程時間;導樂陪伴分娩對產婦分娩前、分娩期間及分娩后進行一系列導樂措施,有效減輕分娩期疼痛,提升初產婦對助產士的信任,增加產婦的自然分娩配合度,從而有效提升分娩效率,改善分娩結局。
3.3 孕期規律性訓練聯合導樂陪伴分娩模式能降低初產婦并發癥發生率
本研究結果顯示,實施孕期規律性訓練聯合導樂陪伴分娩模式干預后,研究組產婦的會陰水腫、產后尿潴留、會陰感染等并發癥發生率低于對照組。究其原因:通過健康宣教措施,提高產婦會陰自我保護意識及技能;通過括約肌訓練、盆底肌訓練、分娩球訓練等措施提高產婦分娩能力,增強其機體功能恢復能力,從而提升會陰組織的修復能力。通過正確的導樂分娩降低會陰側切率,有效促進產婦自然分娩,減輕生產時會陰受傷嚴重程度,促進產婦產后會陰快速康復,減少產后會陰感染及會陰水腫等發生情況,從而減少產婦產后并發癥發生情況。
綜上所述,初產婦應用孕期規律性訓練聯合導樂陪伴分娩模式,可改善其會陰部受傷情況,降低其會陰側切率,改善其分娩結局,降低產后并發癥發生率。
利益沖突所有作者均聲明不存在利益沖突

