康復路徑護理聯合中頻電刺激對腦卒中偏癱患者肢體功能的影響
查曉靜 張亞琴 范玲玲
常熟市第一人民醫院神經內科 215500
腦卒中是危及人類健康的首要病因〔1〕。由于腦卒中患者出現腦實質神經細胞損傷,患者出現不同程度的功能障礙,嚴重影響其生活質量。康復訓練是提高患者運動功能及日常活動能力、促使患者早期回歸社會的重要途徑。康復路徑護理是對患者實際情況進行把握,制定符合患者康復轉歸的方案,提高患者的依從性,幫助患者更好地恢復。張靜〔2〕將康復路徑護理應用在髖關節置換術后護理中,有效提高患者的生命質量以及髖關節功能。本文擬分析腦卒中偏癱患者在中頻電刺激治療過程中實施康復路徑護理的臨床效果。
1 資料與方法
1.1 一般資料
選取2019年9月至2020年9月于常熟市第一人民醫院治療的腦卒中患者96例為研究對象,根據患者入院先后順序分為對照組與觀察組,各48例。納入標準:①患者經過CT或MRI檢查確診為腦卒中,患者符合美國腦卒中協會制定的腦卒中診斷標準,病變位置在一側大腦半球〔3〕;②患者或家屬知情同意;③均為首次發病且病情穩定;④未合并其他系統嚴重并發癥者;⑤意識清醒;⑥有固定的家庭照顧者,能夠輔助患者完成康復訓練計劃者。排除標準:①伴有精神障礙系統性疾病者,②既往運動功能障礙史,③合并中毒代謝性疾病者,④多發性硬化疾病者,⑤合并嚴重的心肺腎功能受損者,⑥近期服用過肌肉松弛或鎮靜止痛類藥物者,⑦合并帕金森、中樞神經系統感染、癡呆、顱內腫瘤、頭顱損傷等疾病者。對照組男22例,女26例;年齡62~75歲,平均(69.36±2.98)歲;卒中類型:腦梗死25例,腦出血23例;住院時間19~30 d,平均(25.36±2.17)d;左側肢體偏癱22例,右側肢體偏癱26例。觀察組男21例,女27例;年齡61~74歲,平均(68.13±2.76)歲;卒中類型:腦梗死22例,腦出血26例;住院時間17~29 d,平均(26.17±2.34)d;左側肢體偏癱25例,右側肢體偏癱23例。兩組患者的年齡、性別、卒中類型及住院時間等基本資料比較差異均無統計學意義(均P>0.05),具有可比性。本研究經醫院倫理委員會批準。
1.2 方法
1.2.1對照組 對照組患者實施康復護理路徑,成立康復路徑小組:由護士長1名、副主任護士2名、主管護師5名及護師級別及以下護理人員10名,小組成員均從事神經內科工作5年以上,其中護師及以下護理人員注意要負責完成小組活動和反饋活動過程中問題;主管護師主要負責培訓職稱以下護理人員的專業技能;副主任護師主要負責監督職稱以下護理人員專業技能;護士長主要負責職稱以下護理人員的考核與評價。小組成員均熟練掌握關于臨床護理路徑相關內容,考核通過后參加本次調查。見表1。
1.2.2觀察組 觀察組在對照組基礎上聯合實施中頻電刺激康復理療,具體如下:儀器應用腦電仿生電刺激儀(石家莊市福賽醫療器械有限公司 CVFT-012M),電極貼粘貼部位做好清潔,將藍色電極片貼于患者雙側耳后乳突部位,黃色電極貼片貼于患者肢體內側,強度以患者耐受為宜,時間15~25 min,2次/d。
1.3 觀察指標
觀察兩組患者的神經功能、肢體功能及日常生活能力。
1.4 評判標準
1.4.1神經功能缺損程度 采用神經功能缺損程度評分量表(NIHSS)與格拉斯哥-庇斯布赫昏迷分度表(G-PCS)進行評分。NIHSS總分45分,分值越低神經功能恢復效果越佳。G-PCS共包括運動、言語以及動眼3項,共7個評定因素,總分35分,分數越高、功能恢復越好〔13〕。
1.4.2上肢運動功能 采用Fugl-Meyer上肢功能運動評分量表對患者上肢坐位、下肢俯臥位功能及坐位活動進行評分,滿分100分,分數越高表示患者的肢體功能恢復越好〔14〕。
1.4.3日常生活能力 采用Barthel指數進行評價,該量表包括日常生活范圍內的各項生理功能,共計10項,總分100分,>60分為良好,40~60分為一般,<40分為極差〔15-16〕。
1.5 統計學方法
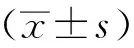
2 結果
2.1 兩組患者的神經功能評分比較
干預前,兩組患者的NIHSS、G-PCG評分比較差異均無統計學意義(均P>0.05)。干預后,觀察組NIHSS評分有所降低,G-PCG評分有所提高,差異均有統計學意義(均P<0.05),見表1。

表1 兩組患者的神經功能評分比較(分,
2.2 兩組患者的FMA評分比較
干預前,兩組患者的FMA評分比較差異無統計學意義(P>0.05)。觀察組患者的FMA評分有所提高,且與干預前和干預后對照組比較,差異均有統計學意義(均P<0.05),見表2。

表2 兩組患者的FMA評分比較(分,
2.3 兩組患者的Barthel指數評分比較
干預前,兩組患者的Barthel指數評分比較差異無統計學意義(P>0.05)。干預后,觀察組Barthel指數評分有所提高,且與干預前和干預后對照組比較,差異均有統計學意義(P<0.05),見表3。

表3 兩組患者的Barthel指數評分比較(分,
3 討論
腦卒中偏癱是由于腦血液循環障礙而引起的一系列功能障礙的并發癥〔16〕。若對腦卒中偏癱患者護理不當,可引起關節攣縮、姿勢異常,導致患者失去生活自理能力〔17〕。近年來,隨著醫療技術水平的提高,腦卒中病死率下降、致殘率升高,給家庭帶來沉重的經濟負擔,且嚴重影響患者的生存質量。研究表明,良好的運動控制主要依賴于運動系統及感覺系統之間的相互協作。現代康復理論認為,腦卒中偏癱患者除了常規治療與自然恢復外,需要通過運動訓練,促使中樞神經系統功能重建,以促進偏癱側肢體的恢復〔18〕。因此,對腦卒中患者實施有效的康復訓練對促進患者肢體功能的恢復、改善患者神經功能具有積極意義〔19〕。
康復路徑護理能夠知道護士開展預見性護理,促使患者明確自己的訓練目標,積極地參與到整個臨床護理中,以最經濟最舒適的方式獲得最佳護理效果。康復路徑護理中,早期良肢擺放能夠有效地控制肢體靜止性反射來緩解患者異常的運動模式,預防足內翻肩關節脫位等并發癥。李金梅等〔20〕研究發現,在腦卒中患者實施治療中,對患者實施早期患側臥位、床上臥位及仰臥等干預措施,有效的改善患者的生活質量。而本文研究中,兩組干預后Barthel指數評分均比干預前有所提高,且觀察組Barthel指數評分高于對照組。表明對患者盡早實施良肢體位擺對促進患者日常生活能力的恢復具有促進意義。在上肢康復訓練中,能夠提高大腦的可塑性,促進大腦神經元細胞軸突的發育,幫助大腦功能的恢復。此外,反復的肢體康復訓練能夠提高控制該部位大腦皮層活動能力,從而促進非損傷的相鄰部位神經組織功能的重建與再生,從而修改受損的神經功能,提高運動功能。本研究結果說明,康復路徑護理能夠改善神經功能與運動功能。綜上所述,康復路徑護理聯合中頻電刺激助于腦卒中偏癱患者神經功能的恢復,改善患者肢體運動功能,進而間接提升患者的日常生活能力。
利益沖突所有作者均聲明不存在利益沖突

