無創通氣模式下采用納洛酮聯合中藥湯劑方對老年COPD合并Ⅱ型呼吸衰竭患者血氣指標、肺功能及心理狀態的影響*
和建武,郭春麗,程西安,申丁丁
陜西省銅川市人民醫院呼吸內科,陜西銅川 727000
慢性阻塞性肺疾病(COPD)是一種具有氣流阻塞特征的慢性支氣管炎和(或)肺氣腫,可進一步發展為肺心病和呼吸衰竭的常見慢性疾病。與有害氣體及有害顆粒的異常炎性反應有關,致殘率和病死率很高,全球40歲以上發病率已達9%~10%[1]。COPD主要有咳嗽、咳痰、呼吸困難、胸悶氣促、食欲減退、口唇發紺、鼻翼扇動、桶狀胸等癥狀。吸困難是COPD最常見的癥狀,早期僅在勞動之后出現,之后逐漸加重,在日常活動或休息的時候,也會感到氣短[2]。咳嗽、咳痰是COPD患者的早期癥狀,起初是早晨咳嗽較重,隨著病情加重,會出現早晚整日都咳嗽。咳痰一般是黏液性痰,但是如果合并感染的時候也會出現膿性痰。COPD是老年人的常見疾病之一,其致殘率及致死率均很高,給患者家庭和社會帶來巨大負擔。COPD極易引發Ⅱ型呼吸衰竭,因此,在治療過程中除進行藥物治療之外,建議配合氧療緩解其臨床狀況[3]。對于COPD來說,急性期可采用西藥的吸入性藥物及抗感染治療,緩解急性加重癥狀,在緩解期采用中藥的補肺、健脾、補腎的方法。COPD在中醫稱為肺脹,證型不同治療方法也不相同[4]。本研究針對老年COPD合并Ⅱ型呼吸衰竭患者在無創機械通氣模式下使用納洛酮聯合中醫辨證論治理論支持下的自擬湯劑進行治療,起到較好的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料 選取2016年3月至2018年3月本院收治的152例老年COPD合并Ⅱ型呼吸衰竭患者作為研究對象,分為觀察組和對照組,每組各76例。診斷標準:(1)癥狀診斷。患者表現為急性熱病容,高熱、寒戰、全身肌肉酸痛、咳嗽、咳膿痰伴胸痛及呼吸困難[5]。(2)體征診斷。觀察患者胸廓會發現,患者胸廓前后徑比值下降,呈桶狀;因為患者肺部發生感染,引發肺實變,在觸診時可觸及語音共振加強;聽診時可聽到典型的干啰音和濕啰音;叩診胸廓時呈鼓音[6]。(3)實驗室檢查診斷。患者血常規檢查可見血白細胞計數升高,一般為(1.0~2.0)×109/L,中性粒細胞及中性粒細胞比率同時也有上升情況;痰液檢查可分離出致病微生物[7]。(4)通過影像學檢查診斷。胸部X線片檢查可見患者胸廓呈散在斑片狀陰影。(5)肺功能檢查診斷。FEV1<1 L提示肺功能損害極為嚴重,急性加重期患者常難以滿意地進行肺功能檢查。因為患者無法配合致檢查結果不夠準確,故急性加重期不推薦進行肺功能檢查[8]。中醫診斷符合《慢性阻塞性肺疾病中醫診療指南》[9]的診斷標準,患者伴有不同程度的喘息、胸悶、氣短、咳嗽等,并伴有消瘦、食欲不振、心煩等。排除標準:合并嚴重糖尿病、心臟病、高血壓。兩組患者性別、年齡、病程等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。見表1。所有研究對象均知情同意并簽署知情同意書。本研究經本院倫理委員會批準(20160342)。
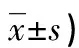
表1 兩組患者一般資料比較(n/n或
1.2 方法 兩組患者均給予營養支持、抗感染、祛痰、平喘、維持水電解質等常規治療,均接受無創呼吸機治療,設置吸氣壓:8~26 cm H2O(1 cm H2O=0.098 kPa),呼氣壓:4~6 cm H2O,每天通氣4~8 h,根據患者具體情況酌情對通氣時間進行調整。均使用納洛酮聯合治療,注意首次可靜脈注射納洛酮0.4~2.0 mg,如果呼吸功能未獲得理想的對抗和改善,可間隔2~3 min重復注射。治療方法如下:取2 mg納洛酮加入45 mL 生理鹽水中,混勻后泵入,每天2次。觀察組患者在以上基礎上給予中藥湯劑加減內服治療,藥方:麻黃10 g,白芥子15 g,魚腥草15 g,茯苓10 g,半夏10g,甘草5 g,陳皮20 g,紫蘇子15 g,萊菔子15 g,防風10 g,桂枝15 g。所有湯劑均由本院煎藥室統一煎制,每劑水煎為400 mL的湯劑,分早晚2次服用。治療期間觀察患者用藥反應,如出現惡心、嘔吐、嗜睡、煩躁不安等納洛酮不良反應引起的癥狀,則必須即刻停止用藥。兩組患者持續治療時間均為7 d。
1.3 觀察指標 治療7 d后觀察兩組患者治療前后血氣分析指標,即動脈血氧分壓(PaO2)、動脈血二氧化碳分壓(PaCO2)。同時記錄兩組患者治療前后心率及呼吸頻率,并觀察其癥狀以判定療效。療效標準:患者Ⅱ型呼吸衰竭的臨床癥狀完全消失,包括呼吸困難、胸悶及咳嗽等,且動脈血氣分析結果正常。患者呼吸衰竭癥狀消失,脈象及舌象等中醫指征明顯改善判斷為顯效;患者呼吸衰竭癥狀有明顯改善,動脈血氣分析結果正常,脈象及舌象等中醫指征有所改善判斷為有效;患者治療后臨床癥狀無明顯改善,呼吸甚至急促加重,動脈血氣分析結果異常,提示Ⅱ型呼吸衰竭依然存在,脈象及舌象等中醫指征無明顯改善則判斷為無效。治療總有效率=(顯效例數+有效例數)/總例數×100%。記錄治療期間少數患者可能會出現的口干、惡心嘔吐、厭食、困倦、血壓升高和心率加快等不良反應情況。治療滿意度評價采用自擬滿意度調查問卷對患者治療滿意度進行評價,分為非常滿意、滿意、不滿意3項,治療總滿意度=(非常滿意例數+滿意例數)/總例數×100%。治療前后,采用肺功能儀檢測患者肺功能指標,包括第1秒用力呼氣容積(FEV1)/用力肺活量(FVC)、 FEV1實際值與預計值比值(FEV1% pred)、 最大自主通氣量(MVV)。治療前后,接受焦慮自評量表(SAS)[10]和抑郁自評量表(SDS)[11]評估患者焦慮和抑郁情況,每個量表均包括20個條目,每個條目1~4分,分值越高說明焦慮和抑郁情緒越嚴重。所有檢測均由相同的2名醫生完成。
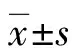
2 結 果
2.1 兩組患者中醫辨證分類情況比較 對照組患者痰濁阻肺型39例(51.32%),肺內郁熱型10例(13.16%),肺腎兩虛型5例(6.58%),脾胃虛弱型16例(21.05%),兼顧失眠6例(7.89%);觀察組患者痰濁阻肺型41例(53.95%),肺內郁熱型11例(14.47%),肺腎兩虛型5例(6.58%),脾胃虛弱型14例(18.42%),兼顧失眠5例(6.58%)。兩組患者中醫辨證分類情況比較,差異無統計學意義(P>0.05)。
2.2 兩組患者動脈血氣指標水平比較 兩組患者治療前PaO2比較,差異無統計學意義(P<0.05);兩組患者治療后PaO2均有所升高,且觀察組患者高于對照組,差異均有統計學意義(P<0.05)。兩組患者治療前PaCO2比較,差異無統計學意義(P<0.05);兩組患者治療后PaCO2均降低,且觀察組患者低于對照組,差異均有統計學意義(P<0.05)。見表2。
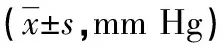
表2 兩組患者動脈血氣指標水平比較
2.3 兩組患者心率和呼吸頻率比較 兩組患者治療前心率和呼吸頻率比較,差異均無統計學意義(P<0.05);兩組患者治療后心率和呼吸頻率均低于治療前,且觀察組患者低于對照組,差異均有統計學意義(P<0.05)。見表3。
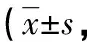
表3 兩組患者心率和呼吸頻率比較次/分)
2.4 兩組患者療效比較 觀察組患者治療總有效率明顯高于對照組,差異有統計學意義(χ2=12.672,P<0.05),見表4。

表4 兩組患者治療總有效率比較[ n(%)]
2.5 兩組患者不良反應情況比較 兩組患者治療期間均未發生嚴重不良反應事件,對照組患者不良反應發生率為7.89%,觀察組為9.21%,兩組患者不良反應發生率比較,差異無統計學意義(χ2=0.872,P=0.967)。見表5。
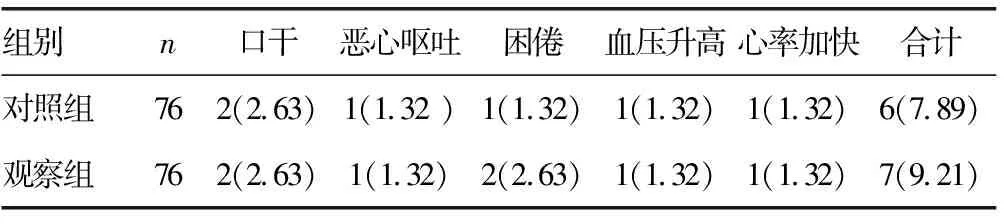
表5 兩組患者不良反應情況比較[ n(%)]
2.6 兩組患者治療滿意度情況比較 對照組患者治療滿意度為63.16%,觀察組為89.47%,觀察組患者治療滿意度高于對照組,差異有統計學意義(χ2=18.017,P<0.05),見表6。
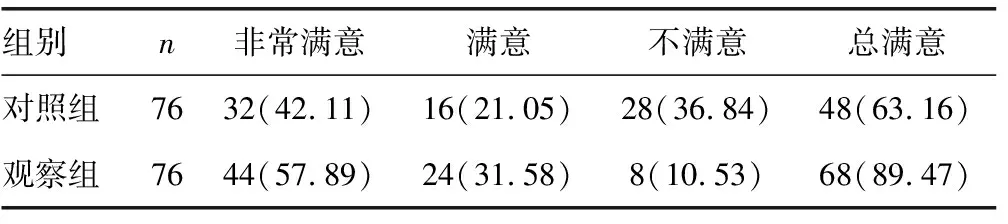
表6 兩組患者治療總滿意度情況比較[ n(%)]
2.7 兩組患者肺功能指標水平比較 兩組患者治療前FEV1/FVC、FEV1%pred 和 MVV比較,差異均無統計學意義(P>0.05);觀察組患者治療后FEV1/FVC、FEV1%pred和 MVV 均明顯高于治療前和對照組治療后,差異均有統計學意義(P<0.05)。見表7。
表7 兩組患者肺功能指標水平比較
2.8 兩組患者SAS和SDS評分比較 兩組患者治療前SAS和 SDS評分比較,差異均無統計學意義(P>0.05);兩組患者治療后SAS和 SDS評分均明顯低于治療前,且觀察組患者均低于對照組,差異均有統計學意義(P<0.05)。見表8。
表8 兩組患者SAS、SDS評分比較分)
3 討 論
COPD中醫稱之為喘證。喘證是由于外邪侵襲、飲食不當、情志失調、久病勞欲等導致肺失宣降、肺氣上逆、或肺腎出納失常,出現呼吸困難、鼻翼煽動、張口抬肩甚至不能平臥等癥狀[12]。病變部位主要在肺和腎,與肝、脾、心有關。病性有虛實之分,實喘在肺,是外邪,痰濁,肝郁,氣逆等壅滯肺氣,導致宣降不利;虛喘在肺和腎,為氣陰虧虛,導致肺腎出納失常[13]。COPD嚴重階段可病及于心,此時肺腎俱虛,肺虛則肺氣生成不足,腎陽虛而無以溫煦心陽,導致心氣、心陽衰憊、鼓動血脈無力、血行瘀滯,可看到面色、口唇、舌頭、指甲青紫,喘促大汗,甚至出現四肢冰涼,意識喪失等[14]。
中醫學認為,肺上疾病的治療以祛邪為主,分別采取去邪宣肺、降氣化痰、溫陽利水、活血化瘀、甚或開竅、熄風、止血等方法。平時偏于正虛,側重以扶正為主,根據臟腑陰陽不同,分別以補養心肺,益腎健脾,或氣陰兼調,或陰陽兼顧[15]。正氣欲脫時則應扶正固脫,救陰回陽。扶正與祛邪一般相輔為用。以往對COPD患者治療時,藥物治療有一定效果,但大部分藥物在長期服用過程中有一定程度的不良反應,且應用過程中還需考慮患者是否有耐藥情況出現,故篩選藥物進行治療還需考慮多種因素[16]。因此,本研究采用納洛酮與無創呼吸機聯合治療作為基礎方案,并在此基礎上對觀察組患者給予中醫辨證理論支持下的自擬湯劑進行輔助治療。
本研究結果顯示,采用納洛酮聯合無創機械通氣對老年COPD合并Ⅱ型呼吸衰竭患者有一定的臨床療效,能夠明顯改善患者血氣指標等情況。在此基礎上給予觀察組患者自擬中藥湯劑,則更好地改善患者PaO2、PaCO2、心率及呼吸頻率情況,效果均優于對照組。觀察組患者治療后FEV1/FVC、FEV1%pred和 MVV 均明顯高于治療前和對照組治療后,差異均有統計學意義(P<0.05)。兩組患者治療后SAS和SDS評分均明顯低于同組治療前,且觀察組患者治療后SAS和SDS評分均低于對照組,差異均有統計學意義(P<0.05)。納洛酮是嗎啡受體拮抗劑,結構類似嗎啡,通過競爭阿片受體而起作用,同時伴有激動作用,即激動-拮抗結合作用。在治療COPD時,納洛酮有效降低肺動脈高壓,同時提高氧分壓、抑制腺體分泌,從而減少痰液生成,改善患者肺功能[17]。納洛酮能夠更好地促進氣體循環到肺泡的作用,從而緩解呼吸衰竭情況。目前關于中醫治療COPD機制的研究越來越多,而現代醫學治療COPD的機制是以抑制氣道炎癥、調節抗氧化系統功能、改善呼吸功能、調節血流動力及免疫系統等多方面來解釋中醫治療,但是由于患者病情復雜,證候較多而導致中醫治療過程中存在諸多問題[18]。如患者多伴有痰多及喘的癥狀,西醫治療很難很快緩解這一系列癥狀,而在辨證理論指導下使用中藥湯劑進行自擬加減方治療,繼往報道有一定臨床療效,如白芥子等具有溫肺化痰、理氣散結的功效,能夠很好地利氣消痰和平喘,在很多肺系疾病中較常應用,而半截子常配伍萊菔子能夠進一步入肺經[19],對咳嗽痰多的癥狀有更明顯的緩解作用,在治療COPD中對緩解癥狀也有明顯作用。
綜上所述,無創通氣模式下,對老年COPD合并Ⅱ型呼吸衰竭患者采用納洛酮聯合辨證理論指導下的中藥湯劑加減治療,能明顯改善患者血氣指標、心率、呼吸頻率,有效緩解患者臨床癥狀,提高臨床療效和患者滿意度,有望在今后臨床中推廣使用。

