高危兒管理聯合早期綜合干預對患兒體格及智能發育的影響
徐晶玉,張 媛
(永城市婦幼保健院兒童保健科,河南 永城 476600)
高危兒指嬰兒于胎兒期、分娩時或新生兒期伴有各種可能導致腦損傷的高危因素,如早產、窒息等,可能出現或易出現行為異常、智力低下及腦癱等各種異常表現。有研究[1]顯示,我國每年新發現高危兒高達100萬,在新出生嬰兒中占比約為7%。近年來隨著新生兒搶救技術不斷提高,我國高危新生兒存活率明顯提高,但預后仍然不佳。相較于無高危因素嬰兒,高危兒發生認知、運動功能障礙或發育落后的風險更高,進而對患兒日后學習、生活等產生不利影響[2]。有研究[3]證實,0~2歲是嬰幼兒神經系統發育的關鍵時期,后期環境對其大腦重塑具有一定影響。對于高危新生兒,臨床常規處理措施包括早期疾病篩查、加強對新生兒監護(觀察呼吸、皮膚顏色及脈搏等)、指導產婦合理喂養等,通過以上措施可提高產婦對育兒方法的了解程度,指導產婦科學育兒。但以上措施并未重視對高危兒視覺、聽覺及運動功能干預,不利于高危兒的體格及智能發育。高危兒管理及早期綜合干預是近年來臨床上采用的新型高危兒干預模式,有利于早期識別高危因素,幫助醫護人員及時了解患兒病情,指導醫生調整綜合干預方案,而綜合干預方案的實施可加強對患兒進行多感官刺激,促進患兒體格及智能發育。由此可見,高危兒管理及早期綜合干預對高危兒而言臨床意義重大。鑒于此,筆者采取對比研究的方法探討高危兒管理聯合早期綜合干預對患兒體格及智能發育的影響,報告如下。
1 資料與方法
1.1 一般資料
選取2018年5月至2020年5月永城市婦幼保健院收治的高危兒74例,按隨機數字表法分為2組:對照組37例,男21例、女16例,出生時間1~11周、平均(5.26±2.25)周,胎齡33~40周、平均(36.56±1.15)周,剖宮產24例、自然分娩13例,出生時Apgar評分[4]5~10分、平均(8.16±1.04)分,出生時體重1.8~3.9 kg、平均(3.02±0.37)kg;觀察組37例,男20例、女17例,出生時間2~11周、平均(5.33±2.18)周,胎齡32~40周、平均(36.28±1.22)周,剖宮產25例、自然分娩12例,出生時Apgar評分5~10分、平均(8.24±1.12)分,出生時體重1.8~4.1 kg、平均(3.10±0.41)kg。2組患兒的性別、年齡、胎齡等一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經本院醫學倫理委員會審批批準。
1.2 病例選擇標準
入選標準:1)存在窒息、早產、低出生體重、顱內出血、母孕期合并高血壓或糖尿病、新生兒高膽紅素血癥、缺氧或缺血性腦病等高危因素,經臨床診斷為高危兒;2)臨床資料完整;3)患兒家長自愿參與本研究,并簽署知情同意書。排除標準:1)存在家族遺傳史者;2)合并先天性畸形者;3)視聽障礙者;4)中途退出者。
1.3 保健方法
對照組予以常規高危兒保健指導干預,早期包括加強消毒、隔離,給予保暖、吸氧等,及時監測高危兒皮膚顏色、呼吸、脈搏及體溫等,并行視網膜病變篩查、聽力篩查等,后期開展包括科學育兒、合理喂養、預防接種及常規疾病預防等主題的知識指導,于出院時為高危兒建立隨訪記錄檔案,指導家長定期帶高危兒來門診體檢。
觀察組予以高危兒管理及早期綜合干預。1)高危兒管理:設立高危兒管理系統,記錄高危兒母親孕期情況、性別、年齡、姓名等,定期更新高危兒信息,及時記錄不同階段高危兒體格生長評價資料,并開展心理行為發育評估及神經系統檢測,對高危兒病例信息、干預方法及檢查結果進行及時更新。組織家長參加講座:定期組織家長參加知識講座,為家長詳細講解嬰幼兒各階段發育特點、育兒知識等,并強調早期干預對高危兒后續發育的重要性;為家長解答疑問,并開展心理疏導;高危兒每次體檢后,指導家長學習并掌握有關促進智能發育知識及正確培訓方法,并囑咐家長定期帶患兒來院進行檢測及治療。2)早期綜合干預包括營養指導、視覺及聽覺訓練、觸覺訓練、姿勢誘發訓練、運動功能訓練及水療等,每天1次,每次30 min。營養指導:確保高危兒每日營養需求,注意對脂肪、蛋白質及碳水化合物進行科學配比,向家長強調母乳喂養的重要性,若無法進行母乳喂養,需添加配方奶粉,出院后注意為高危兒提供維生素D。視覺及聽覺訓練:高危兒出生后開始覺醒時,指導家長用玩具、音樂及語言等方式對其進行視覺、聽覺刺激。觸覺訓練:指導家長在專業人員引導下采用穴位按摩、撫觸、嬰兒體操及專業捏脊等方式對高危兒進行觸覺刺激,穴位按摩包括太陽穴、足三里穴及合谷穴等。姿勢誘發訓練:誘發高危兒出現正常扭動動作,改善高危兒異常姿勢及運動模式。運動功能訓練:嚴格遵循兒童運動發育規律,指導家長對高危兒進行運動功能訓練,包括翻身、坐姿、爬行及四肢協調能力訓練等;訓練過程中誘導高危兒主動參與訓練,調動其大腦興奮性。水療:利用水的物理特性,如靜壓、水溫等方式作用于高危兒,以改善其肢體肌張力、呼吸頻率及血液循環等。
2組高危兒出院后定期上門隨訪,每3個月開展1次隨訪,將隨訪過程及結果記錄在隨訪檔案或管理系統中。
1.4 觀察指標
觀察2組干預前后體格發育及智能發育情況。1)體格發育情況:記錄2組干預后6個月、12個月頭圍、體重及身長3項體格發育指標。2)智能發育情況:分別于干預后6個月、12個月采用Gesell發育量表[5]評價2組患兒智能發育情況,量表包括語言、大動作、適應性、精細動作及社會行為等5個維度,每個維度0~100分,評分高低與智能發育程度成正比。
1.5 統計學方法
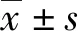
2 結果
2.1 2組干預后體格發育情況比較
2組干預后6個月身長、體重及頭圍比較,差異無統計學意義(P>0.05)。與干預后6個月比較,2組干預后12個月身長、體重及頭圍等項數據均顯著增大,且觀察組干預后上述指標數據增大的幅度更為明顯,差異有統計學意義(均P<0.05)。見表1。

表1 2組干預后體格發育情況比較
2.2 2組干預后智能發育情況比較
與對照組比較,觀察組干預后6個月及12個月語言、大動作、適應性、精細動作及個人社交評分均顯著升高,差異有統計學意義(均P<0.001)。見表2。
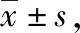
表2 2組干預后智能發育情況比較 分
3 討論
我國每年出生約2000萬新生兒,其中存在圍產期高危因素者占比高達10%[6]。對于高危兒,其發生腦癱、智力發育遲緩、孤獨癥、精神發育遲滯、視覺障礙及聽覺障礙等問題的可能性明顯高于正常嬰兒。既往研究[7]證實,0~2歲是嬰兒大腦發育最快、也是可塑性最強的時期,早期給予高危兒干預可促進嬰幼兒腦損傷修復,可能機制包括神經細胞再生、次要通道重新啟用及突觸發芽等,可降低高危兒發生神經系統障礙風險。由此,對高危兒開展早期干預,并實施規范管理,極為重要。
本研究發現,觀察組干預后12個月身長、體重及頭圍均顯著高于對照組(P<0.05),提示高危兒管理聯合早期綜合干預可促進患兒體格發育。筆者分析其原因,高危兒出生后的前12個月是其追趕性生長最快速的時期,早期干預可促進高危兒體格發育,促使其更好地追趕性增長,以提高高危兒生活質量。本研究還發現,觀察組干預后6個月及12個月語言、大動作、適應性、精細動作及個人社交評分均顯著高于對照組(P<0.001),提示高危兒管理聯合早期綜合干預可促進患兒智能發育,與范忠媛等[8]的研究結果一致。分析其原因可能在于,早期識別高危因素嬰兒特別是早產兒,并對其進行早期干預,可促進嬰兒語言、運動、認知及行為發育[9]。本研究在高危兒中應用高危兒管理聯合早期綜合干預,其中高危兒管理是確保早期綜合干預順利實施的可靠保證。對高危兒實施管理期間,通過記錄并更新復查結果、體格發育情況等,可促使醫護人員及時、準確地了解患兒病情變化,以指導臨床合理調整干預計劃,提高早期綜合干預效果。在早期綜合干預過程中對患兒進行視覺、聽覺、觸覺等多感官刺激,可起到撫慰、喚醒及激勵等精神作用,可視音樂可促進患兒智能發育,并提高其社會適應能力。穴位按摩可促進血液循環,提高韌帶彈性及關節活動性,從而促進患兒體格及智能發育。
綜上所述,高危兒管理聯合早期綜合干預應用于高危兒,可改善其體格發育情況,并促進其智能發育。

