植入式手臂輸液港和胸壁輸液港在肺癌化療患者中的應用比較
郭小玲,邱亞萍,謝夢珊,王 燕
(南昌大學第一附屬醫院呼吸與危重癥醫學科,南昌 330006)
肺癌是臨床上一種常見的腫瘤疾病,由于肺癌的發病率高,隱匿性強,許多患者在確診后基本已經處于肺癌中晚期,這給患者及其家屬帶來了巨大的痛苦。對于肺癌中晚期患者多采用化療、放療以及免疫治療以延長患者的存活時間[1]。由于化療藥物對外周血管刺激性大,采用常規外周靜脈輸液的方式無法滿足患者的化療耐受度,經輸液港輸注化療藥物治療是肺癌的有效給藥渠道,目前臨床上比較常見的有手臂輸液港和胸壁輸液港2種方式[2]。本研究探討植入式手臂輸液港和胸壁輸液港在肺癌化療患者中的應用效果。
1 資料與方法
1.1 一般資料
選擇2021年1—6月在南昌大學第一附屬醫院進行肺癌化療的患者60例,采用隨機數字表法將其分為手臂港組(植入手臂式靜脈輸液港)30例和胸壁港組(植入胸壁式靜脈輸液港)30例。手臂港組男15例、女15例,年齡45~69歲、平均(56.7±2.8)歲;其中腺癌10例,鱗癌12例,小細胞癌8例。胸壁港組男17例、女13例,年齡47~71歲、平均(59.3±2.3)歲;其中腺癌12例,鱗癌11例,小細胞癌7例。2組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。
納入標準:肺癌首次化療;醫生評估患者的生存期超過1年;積極配合治療;符合植入輸液港的標準;對本研究內容知情同意。
排除標準:有血栓病史;精神異常;營養不良;患者或家屬不配合或依從性差。
1.2 輸液港置管方法
1)手臂港組:手臂港組采用植入式手臂輸液港方法。①讓患者保持仰臥位,手臂外伸,與身體呈120°角;②專科護士在超聲檢測下評估穿刺手臂靜脈直徑、走向、深度等,標記好穿刺點;③對患者上臂結扎壓脈帶然后對刺穿點消毒,進行局部麻醉;④在血管超聲儀的引導下進針,待穿刺回血后,從尾部置入導絲,然后縱向切開皮膚,拔出穿刺針,置入穿刺鞘及擴張器,將導絲及穿刺鞘一同撤出后送入導管;⑤助手協助患者頭向置管側轉頭,使下頜貼近肩部;⑥將導管送入預定長度后撤出擴張器判斷有無異位;⑦置管成功后醫生在距離穿刺點2 cm處建立囊袋,用于容納港體,接輸液管并固定,最后縫合傷口并包扎。
2)胸壁港組:胸壁港組采用植入式胸壁港方法。①讓患者仰臥,將其肩部墊高使頸部充分暴露;②對刺穿點進行消毒然后局部麻醉,在超聲/透視引導下行右頸靜脈穿刺,采用微針套件,然后交換置入8F可撕脫鞘;③于右鎖骨中線下1 cm處局部麻醉后切開皮膚創建囊肚;④透視下經可撕脫鞘置入輸液港導管,導管位置為上腔靜脈與右心房交界處;⑤根據透視結果將輸液管導管裁剪合適長度,連接輸液管并固定,最后縫合傷口并包扎。
1.3 護理方法
2組患者植入輸液港置管手術均一次性成功,未出現血氣胸等并發癥,術后返回病房后采用相同的護理措施,具體內容如下:1)疼痛護理。正確區分癌痛和穿刺處疼痛,護理時首先觀察患者疼痛部位、面色、表情,然后詢問患者的感受,鼓勵患者主動向醫務人員描述疼痛的性質,對患者進行相應的干預。根據患者的疼痛情況制定相應的止痛方案。在止痛過程中,根據WHO三階梯止痛原則[3]來控制患者的用藥劑量及用藥時間。患者用藥后,密切觀察患者的疼痛緩解程度、睡眠質量等,以判斷止痛效果。教會患者自我緩解疼痛的方法,此外保持病房內合適的溫度濕度,讓患者更加舒適。2)心理護理。與患者多溝通,與患者談論病情以外的話題,轉移患者注意力[4]。對于患者的負面情緒,采用心理疏導的方式,鼓勵患者多參加自己喜愛的文化娛樂活動,使自己的身心得到放松;護理人員也應該保持樂觀的態度,給予患者積極的暗示;并幫助患者與家人多進行溝通,讓患者在情感方面得到滿足。3)營養支持。注意患者營養均衡,建議患者選擇高蛋白、高熱量的食物,少食多餐,以滿足患者的營養需要。讓患者在化療期間多食用一些魚類、蛋類、新鮮的水果蔬菜,盡量避免過于油膩的食物,尊重患者的個人意見,選擇適宜患者的口味。4)輸液港維護。物品準備齊全,穿刺時選用無損傷針并遵循無菌原則,用不少于10 mL注射器沖管和封管,每次給藥后、抽血、輸血、輸注高粘滯性藥物后均沖洗導管;治療間歇期每4周回醫院維護1次,保持局部皮膚清潔干燥,局部清潔時避免用力擦拭,患者可從事一般性日常家務勞動,但需避免用同側手臂提過重的物品、過度活動等,避免用力撞擊輸液港部位。
1.4 觀察指標和評價標準
1)觀察2組患者術后并發癥(包括感染、導管堵塞、血栓以及滲液)發生情況。
2)在術后4 h、10 h、第2天和1周,使用疼痛視覺模擬評分法(VAS)測評2組患者的疼痛情況,評分越高,表示患者的疼痛越嚴重。
3)采用中文版癌因性疲乏量表(CFS)[5]評價2組患者穿刺術后疲乏程度。該量表分為軀體、情感、認知等3個維度,每個維度最低分0分,最高10分,得分越高,代表疲乏程度越重。該量表信效度為0.98,各維度的Cronbach’s α系數為0.89~0.93,量表總的Cronbach’s α系數為0.91。
4)采用生活質量綜合評定問卷(GQOLI-74)量表[6]評估2組術后生活質量。該量表包括心理功能、物質生活、社會功能、軀體功能等共4個維度,每個維度最低0分,最高100分,得分越高表明生活質量越高。
1.5 統計學方法
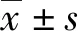
2 結果
2.1 2組患者術后并發癥發生率比較
手臂港組和胸壁港組患者并發癥發生率分別為6.66%和13.33%,2組比較差異無統計學意義(P>0.05),見表1。

表1 2組患者術后并發癥發生率比較 n(%)
2.2 2組患者術后穿刺處疼痛VAS評分比較
手臂港組患者術后4 h、10 h、第2天和1周疼痛VAS評分均低于胸壁港組(P<0.05或P<0.001),見表2。
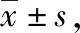
表2 2組患者術后穿刺處疼痛VAS評分比較 分
2.3 2組患者術后癌因性疲乏評分比較
手臂港組患者術后癌因性疲乏評分低于胸壁港組(均P<0.001),見表3。
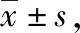
表3 2組患者術后癌因性疲乏評分比較 分
2.4 2組患者術后生活質量評分比較
手臂港組患者生活質量評分高于胸壁港組(均P<0.001),見表4。
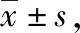
表4 2組患者術后生活質量評分比較 分
3 討論
一般情況下,肺癌患者的化療周期比較長,如果采用外周靜脈一次性輸液方式,一方面增加了患者靜脈炎的發生率,另一方面加重了醫護人員的護理困難。植入式靜脈輸液港通過輸液導管將藥物直接輸送到患者的上腔靜脈,大大降低了藥物引起的不良反應[7];且植入式靜脈輸液的導管位于人體內,能夠滿足化療周期長的需求,因此臨床上多用植入式靜脈輸液港的方式進行化療[8]。
手臂港較胸壁港可操作性高,手臂港穿刺部位為外周血管,穿刺過程中血胸、氣胸等并發癥發生概率較小[9],即便出現誤穿動脈現象,較之于頸總動脈更容易壓迫止血。有學者[10]研究表明手臂港的動脈損傷發生率明顯低于胸壁港,這也驗證了上面的說法。本研究結果顯示手臂港組和胸壁港組患者并發癥發生率分別為6.66%和13.33%,2組比較差異無統計學意義(P>0.05),表明手臂港不增加并發癥發生率,具有良好的安全性。
本研究結果顯示手臂港組患者術后4 h、10 h、第2天和1周疼痛VAS評分均低于胸壁港組,究其原因為目前手臂港由醫生及專科護士配合完成,胸壁港由醫生單獨完成,相較之下,在護理人員配合下,可縮短部分手術時間,同時可更多關注患者精神狀態及情緒,及時予以相應干預措施。且手臂港港座小使得囊袋的切口小,隧道短,疼痛感減輕。
肺癌患者在疾病發展及治療過程中往往要經歷嚴重的生理、心理癥狀困擾。本研究結果顯示,手臂港組患者術后癌因性疲乏評分低于胸壁港組,生活質量評分高于胸壁港。與胸壁港相比,手臂港不易產生摩擦感,更方便患者使用汽車安全帶,女性患者更好保護隱私以及更好佩戴胸罩,且對日常活動影響較小。手臂港連接導管的港體置于手臂皮下,具有不受胸部手術和頸部手術限制的優勢,且在日常活動中不會有頸部牽拉感。
綜上所述,肺癌化療患者植入輸液港時應根據患者自身需求及病情需要選擇合適入路,但更推薦使用植入手臂輸液港。

