脆性骨折住院患者保健技能培育對健康生活質量的影響
杜淑芳 陳亞楠 喬 爽 劉月梅 賀靖瀾 張 楠
(河北工程大學附屬醫院骨科中心,河北 邯鄲,056002)
骨質疏松癥(OP)是一種因骨量減少、強度降低、微細結構損壞導致患者易骨折的全身骨代謝性疾病,脆性骨折(FF)為其晚期主要表現,一旦發生,可導致身體殘疾與肌骨慢性疼痛,嚴重威脅患者健康生活質量與生命安全。臨床診療存在嚴重并發癥、二次骨折甚至死亡等風險,患者依從率低。近年來,骨折聯絡服務、骨折疼痛評估與管理、多學科診療與急癥護理等護理措施的價值逐漸得到驗證,但實際臨床醫患OP 認知與應用并不理想,缺乏對疾病誘因與患者及其親屬針對性健康教育和保健或康復技能指導。骨質疏松疼痛病(OPD)是指諸多健康危險因素侵擾機體肌骨細胞代謝,導致肌骨細胞老化為主要病因、骨質疏松為主要病理、慢性疼痛為主要臨床表現的一類全身肌骨代謝性疾病。為融合近10 年年齡相關性肌骨疼痛病如肌少癥、骨性關節炎、退行性椎間盤突出癥和OP 等前沿理論技術提出的創新概念,提出基于肌骨能力健康(MAH)的OPD 防控體系,本文以2019年10 月~2021 年7 月河北工程大學附屬醫院預期住院診療確診FF 的患者120 例為研究對象,分為對照組和試驗組,其中試驗組實施基于MAH 的保健技能培育指導及護理延伸服務措施,觀察其對FF 患者中遠期健康生活質量的影響。驗證OPD 防控理論技術的科學性與實用性,旨在強化醫患雙方疾病認知與自我管理為基礎的保健與康復技能培育,提高OPD 防控水平,維護中老年人的健康生活質量。
1 資料與方法
1.1 一般資料
選取2019 年10 月~2021 年7 月于河北工程大學附屬醫院預期住院診療確診FF 的患者120 例,采取隨機數表法分為OPD 整體診療護理組(對照組)和基于MAH 的保健技能指導組(試驗組),每組60 例。兩組患者要求符合:年齡60~80歲,性別不限;既往職業不限;體質量指數21~30 kg/m。患者本人及其家屬充分了解研究相關內容后,自愿簽署知情同意書。本研究已獲得河北工程大學附屬醫院醫學倫理委員會批準。
1.2 納入與排除標準
納入標準:①FF 符合OP 診斷標準;②不影響FF 藥物與疼痛康復治療的并存OPD 其它疾病或相關共病者;③具有初中及以上文化水平。
排除標準:①非骨質疏松癥骨折;②預期不能按計劃完成診療;③不同意或不能配合護理管理。
1.3 方法
對照組患者在實施OPD 整體診療方案的基礎上,采取重點護理措施有:常規基礎護理同時給予FF 患者合理的體位與運動康復指導,重點指導患肢推拿按摩與非患肢抗阻力運動鍛煉,配合藥物預防深靜脈血栓;全程均衡膳食營養指導,進食高蛋白、高礦物質、高維生素與低脂低糖低鈉飲食,盡力避免不良飲食習慣,杜絕吸煙飲酒;配合患肢牽引或術后切口護理,重點采取預防壓瘡護理措施;動態疼痛評估,指導患者合理使用鎮痛藥物,重點實施疼痛認知療法,保障有效睡眠;全程觀察并適時進行心理干預指導,盡力維持相對樂觀的情緒以促進康復,維護相對較好的健康生活質量。
試驗組患者在對照組整體診療與重點護理基礎上,實施基于MAH 培育的保健技能指導。MAH 是基于肌骨穩態失衡的病因病理評估與MAH 創新概念基礎上的FF 二級預防措施,內容包括:①基于肌骨穩態的OPD 病因病理評估。不同個體致病健康危險因素不同或肌骨組織機械應力穩態失衡承受閾值不同,發生OPD 相關疾病特點不同,但其健康危險因素、低度炎癥級聯反應與機械應力失常致肌骨穩態失衡的病因病理基本相同。②肌骨能力健康是指個體在意識或感受到肌骨穩態失衡風險時所具備的自我管理與應對能力。隨著OPD 相關疾病流行病學與近年骨科護理技能研究的變遷,接納-承諾認知療法提升保健技能水平要求與MAH 培育理念貼切,確認為OPD 防控管理基本技術。③接納-承諾療法(ACT)為近年心理障礙與肌骨慢性疼痛治療中應用的方法,明確矯正不良健康生活行為與習慣的重要性并通過MAH培育達到維護肌骨健康、防控OPD 的目的。④健康管理服務。將FF 住院患者MAH 培育指導與健康管理服務相融合,重點是應用ACT 方法,強化對患者健康認知與監督的指導,使患者切實將肌骨保健技術轉化為OPD 防控與維護健康生活質量的能力。⑤護理延伸服務。通過網絡或定時深入社區乃至家庭,為出院后OP 患者提供健康教育、指導與康復治療,可彌補住院后高質量護理與治療的缺陷。本文明確以患者住院責任醫生(主管醫師與護士的統稱)為基礎,通過醫院回訪網絡系統和醫患微信群,適時給予患者針對性的健康教育與指導,使術后疼痛康復管理(對照組)和保健技能培育(試驗組)維持較好的依從率與達標率。⑥重點保健技術。綜合評價OP 及共病健康危險因素的致病風險程度,結合區域民眾生活風俗習慣特點確認保健技術指導重點:瘦肉、硬殼食物和新鮮蔬果為基礎的膳食營養均衡搭配;控制煙酒與功能飲料使用;適宜個體間歇性中高強度運動鍛煉并融合OPD運動康復治療;日常生活姿勢調控與睡眠質量指導;可理解、可管理和有意義的心理思維與行為統合能力指導;參與社會生活、發揮自身潛能與促進家庭及鄉鄰和諧的社會角色適應指導等。
1.4 觀察指標
所有患者入院后24 h 由責任醫生應用肌骨能力健康問卷(MAHS)和西安大略和麥克馬斯特大學(簡稱:西麥)骨關節炎指數(WOMAC)評分表進行MAH 評估與肌骨疼痛及功能評估。MAHS 問卷為選取與肌骨穩態失衡密切相關的年齡、性別、體質量指數、營養、運動、睡眠、心理、角色、自我管理與應對能力等20 項健康危險因素,參照目前常用的簡易健康問題(SF-36)量化評分方法,每項因素以致OPD 風險程度分別賦分0~5 分,總分94 分,分值越高風險越大。WOMAC 評分表由疼痛、僵硬和功能等三項指標24 個問題構成,滿分96 分,分值越高病情越重。
術前24 h 應用肌骨影像評分(MIS)標準進行患者肌骨影像檢查資料閱讀并評分。MIS 選取OPD 病因病理變化密切相關的20 項評價指標如骨骼肌-骨骼(簡稱:肌骨)質量,骨骼肌面積、灰度、間隙,肌骨間隙,骨皮質、松質與骨紋理,骨髓等不同影像病變信息,并以病理生理演變風險程度分別賦分0~4 分。其中,數碼X 線平片、肌骨超聲分別以密切相關的10 項指標進行評分,滿分40 分;CT 或MR 包含所有20項指標,滿分80 分,分值越高病變越重。兩組患者術前均有肌骨超聲、數碼X 線平片、責任病灶CT 和MR 等檢查,并應用MIS 標準閱片及評分。本文所有患者均應用西門子3.0 MR行責任病灶檢查,因包含了其它影像檢查項目參數且質量更優,統一以MR-MIS 評分進行統計分析。
所有患者分別于出院后3、6、12 個月時按要求進行門診復查,并重復上述三項效果評估及相應的影像檢查。所有患者住院期間指導其熟悉MAHS 與WOMAC 問卷評分相關指標,同時,掌握數字疼痛評分(NRS)與身體殘疾生活評價方法,并指導患者掌握康復日記記錄方法,分別記錄上述相關指標參數的變化,并讓患者了解接納-承諾認知療法,以提高康復與保健水平。在觀察結束時由指定專業護士依據患者康復日記分別進行年疼痛指數、身體殘疾生活天數進行統計。其中,年疼痛指數以患者實際出院天數計算,以每30 天為1 個月,12 個月為1 年,以每月NRS 平均數的和計算年疼痛指數;年身體殘疾生活天數是指患者感受到因肌骨疼痛和/或肌骨關節畸形影響身體功能,并致生活質量下降的生活天數,均以患者出院當日開始計數至慢性疼痛NRS<4 分,責任病灶所致畸形及功能障礙完全不影響日常生活與睡眠時止的實際天數。同時以患者出院當日至觀察結束的時間段內所有醫療單位OPD 相關疾病醫療收費單據為依據,統計年醫療負擔(包括門診與再次住院診療的醫療支出總數)等康復指標。
1.5 統計學分析
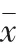
2 結果
2.1 兩組患者一般資料比較
兩組患者一般資料比較,差異均無統計學意義(P>0.05)。見表1。
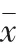
2.2 兩組患者肌骨能力健康評分(MAHS)比較
兩組入院后24 h 的評分比較,差異無統計學意義(P>0.05)。隨著康復時間延長,組內肌骨能力健康水平前后比較有顯著改善,差異有統計學意義(P<0.05);各時間點組間比較,試驗組患者肌骨能力改善顯著優于對照組,差異有統計學意義(P<0.05)。見表2。
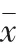
2.3 兩組患者西麥骨關節炎指數(WOMAC)評分比較
兩組入院后24 h 的評分比較,差異無統計學意義(P>0.05)。隨著時間延長,組內各時間點前后評分比較均有明顯降低,差異有統計學意義(P<0.05);組間各時間點比較,試驗組患者肌骨慢性疾病與關節功能改善顯著優于對照組,差異有統計學意義(P<0.05)。見表3。
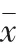
2.4 兩組患者肌骨影像評分(MIS)比較
兩組術前24 h 的肌骨影像評分比較,差異無統計學意義(P>0.05)。出院后,組內各時間點復查數據前后比較均有顯著改善,差異有統計學意義(P<0.05);組間各時間點比較,試驗組患者責任病灶病理改善程度顯著優于對照組,差異有統計學意義(P<0.05)。見表4。
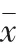
2.5 兩組患者年疼痛指數、殘疾生活天數與醫療負擔比較
結果顯示試驗組三項指標均顯著優于對照組,差異有統計學意義(P<0.05),進一步驗證了試驗組提升患者遠期健康生活質量的優勢。見表5。
3 討論
3.1 MAH 培育
醫患對骨質疏松癥導致脆性骨折認知不足、脆性骨折術后抗骨質疏松藥物與非藥物技術應用比率低和患者診療依從性與達標率低下是二次脆性骨折、身體殘疾甚至死亡的主要因素。本文試驗組實施以接納-承諾認知療法為重點、MAH 培育為目標的肌骨保健技能培育,使醫患雙方明確侵擾肌骨細胞代謝的致病原因,以及MAH 防控疾病的科學性與實用性,并通過保健技能,動態指導與監督執行。在骨質疏松癥與骨性關節炎相同或不同的病理機制中,明確健康危險因素致病與肌骨機械應力穩態的差異相關性分析,明確自我管理與應對能力的信念基礎,搭建以患者健康為中心的健康醫療服務平臺。數據比較結果顯示,試驗組患者肌骨健康自我管理與應對能力顯著提升,健康生活質量顯著改善,肌骨慢性疼痛顯著降低,肌骨關節功能得以顯著恢復,軀體殘疾生活時間減少,醫療負擔降低,是健康生活質量穩步提升的基礎。
3.2 居家保健培育管理為脆性骨折出院后康復質量達標的關鍵
本文脆性骨折術后康復及居家保健技能指導中融合了骨折聯絡服務、基于骨健康的營養與運動保健和應用社區衛生保健成果(ECHO)項目等護理延伸技術與方法。患者反饋信息顯示,試驗組患者健康“警醒”的關鍵是自我管理與應對能力,尤其是自身社會角色適應能力。預試驗過程要求責任醫生體驗基于MAH 的OPD 保健技術,將自身健康生活能力與事業發展相結合,評價自我管理與應對能力對自身健康的影響。患者社會角色適應能力教育,尤其是明確地參與社會生活、發揮自身潛能、促進家庭與鄉鄰和諧的相關技能指導,使患者更加體會到MAH 的重要性,使患者加深樂觀情緒、體能提升與有效睡眠等MAH 培育效能的切實體會。
3.3 營養均衡與運動康復為慢性病防控保健技術關注的核心
本文預觀察時,同樣將營養運動保健視為“關鍵”性康復技術,但發現基于瘦肉、硬殼食物和新鮮蔬果膳食營養或運動康復為重點的OPD 保健技術的依從性與達標率并不理想,且與其他常見慢性病營養保健技術相沖突。匯總分析近年研究成果,從慢性病營養代謝性疾病核心原則角度明確“三高三低”原則,明晰營養失衡、不良生活習慣及行為,與肌骨穩態評估中確認個體營養失衡要點,給予針對性矯正指導,并強調營養與運動康復保健技能相匹配。試驗組患者圍手術期并發癥、體能恢復與三項評估指標及三項患者關注指導指標均較對照組有極顯著的改善(P<0.05),表明患者MAH 的“警醒”認知均有均衡營養與提高運動康復效能的作用。這與地中海飲食、高蛋白飲食、中高強度運動康復等老年骨質疏松癥患者防控文獻相符合,證實基于MAH 的個體化營養運動保健指導在骨質疏松癥尤其是脆性骨折后康復的作用。

