胸壁神經鞘瘤MSCT影像診斷的價值*
常春,樊琦,周健文,成瑤,王強榮
(江蘇省東臺市人民醫院 影像科,江蘇 東臺 224200)
胸部神經鞘瘤多見于后縱隔,是后縱隔最常見的良性腫瘤。腫瘤多起源于脊神經,影像主要表現后縱隔脊柱旁軟組織腫塊影,多為椎管內外溝通的啞鈴狀影,診斷相對容易[1-2]。對于發生胸壁神經的腫瘤,臨床上對孤立性腫塊性質的判斷較為困難。多層螺旋CT(MSCT)能夠各向同性掃描、容積數據采集、多期動態增強掃描,強大的后處理軟件能夠對掃描層面內圖像進行重組,可得到冠狀、矢狀或任意角度的重組圖像,從不同角度觀察組織結構的解剖關系及影像學變化[3]。本研究所有病例均經手術病理證實,回顧性分析影像特點,以提高對本病診斷及鑒別診斷的能力。現報道如下。
1 資料與方法
1.1 一般資料
選取2012 年4 月至2021 年4 月經手術病理證實的胸壁神經鞘瘤7 例,其中男性3 例,女性4例,年齡29~85 歲,中位年齡66 歲。7 例中4 例體檢時發現,2 例出現繼發性咳嗽、咯血、胸痛,1 例為前胸壁軟組織結節漸漸增大。
1.2 檢查方法
檢查前禁食 6~8 小時,采用西門子SOMATOM Definition 64 層128 排螺旋CT 掃描機掃描,層厚2.0~5.0 mm,7 例均進行平掃加動態增強掃描,增強掃描使用碘海醇100 mL 經肘正中靜脈血管高壓注射器(使用套管針)高壓注射,速率3.5 mL/s,作動脈期、實質期兩期動態掃描。管電壓120 kV、管電流80 mA,矩陣512×512,視野(FOV)26 cm,層厚2 mm,掃描時間:動脈期為25 s,靜脈期為40 s,延遲期為110 s。
1.3 圖像處理
CT 掃描后容積數據導入后處理工作站重組薄層冠狀位,所有影像圖像上傳到影像診斷工作站;主要觀察腫塊的大小、形態、有無強化及強化特征,相鄰肋骨是否有侵犯,血管是否有推移;將影像表現與術后病理相對照。
2 結果
2.1 部位及大小
7 例患者3 例位于后胸壁脊柱旁(如圖1);1例位于前胸壁(如圖2);1 例位于膈肌(如圖3);2 例位于側胸壁(如圖4)。大者為膈肌,約10.0 cm×9.5 cm,小者位于左前胸壁;約3.0 cm×2.2 cm。
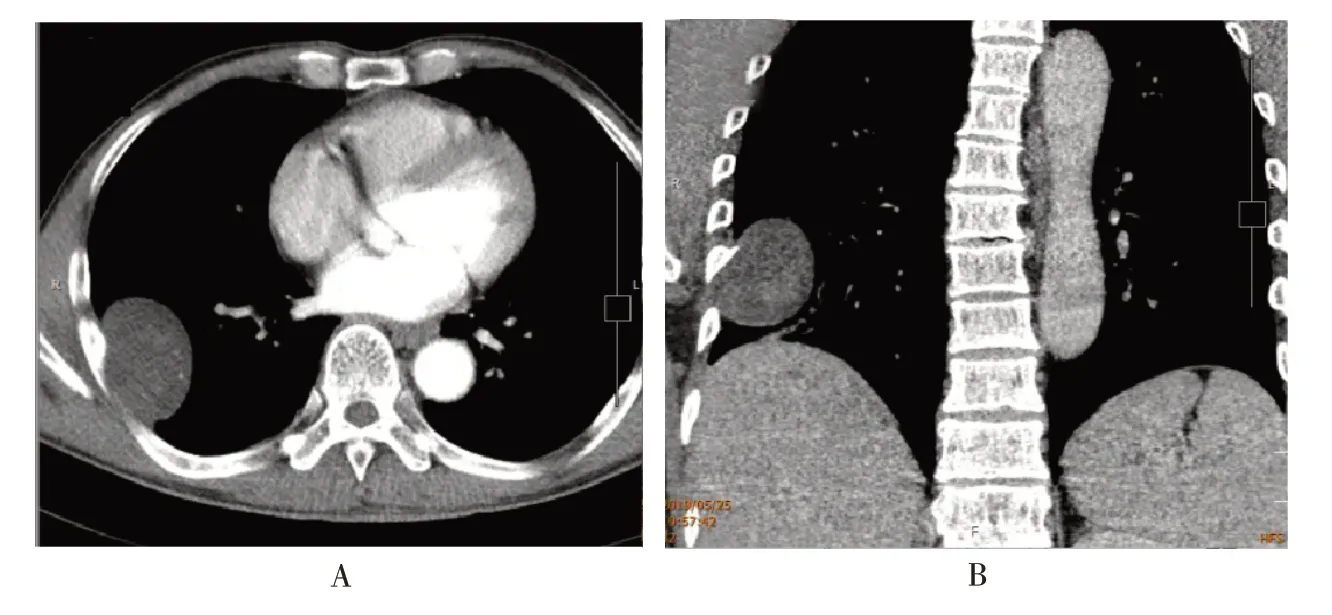
圖4 右側側胸壁神經鞘瘤
2.2 形態
3 例病灶為圓形或橢圓形,突向肺側,寬基底貼近胸壁。4 例為不規則形,其中1 例跨胸壁同時向胸腔內及前壁皮下生長呈啞鈴狀改變(如圖2),1 例位于膈頂,同時向膈上膈下生長(如圖3B、3C)。
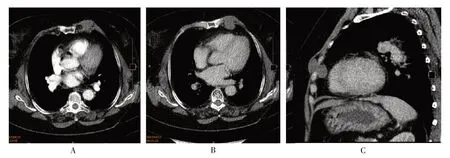
圖2 左側前胸壁神經鞘瘤
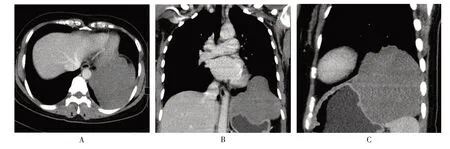
圖3 左側膈肌神經鞘瘤
2.3 密度
7 例CT 平掃均為軟組織腫塊影,密度低于胸壁肌肉組織,CT 值8~28 HU±3 HU;4 例病灶較大者密度不均,混雜低密度中夾雜更低密度影,1 例內且見小沙粒樣鈣化影;3 例病灶稍小,為均勻稍低密度影。7 例患者增強后病灶動脈期輕度不均勻強化,強化方式為延時強化,強化程度動脈期幅值約(10±3)HU,實質期最大幅值約(12±2)HU。
2.4 其它間接征象
2 例病灶累及相連后肋,局部骨質壓迫性吸收。1 例發現肋間上下動脈分叉角擴大(如圖1),2 例后胸壁脊柱旁鞘瘤與縱隔側脂肪間隙存在(如圖1),肺實質有受壓推移。
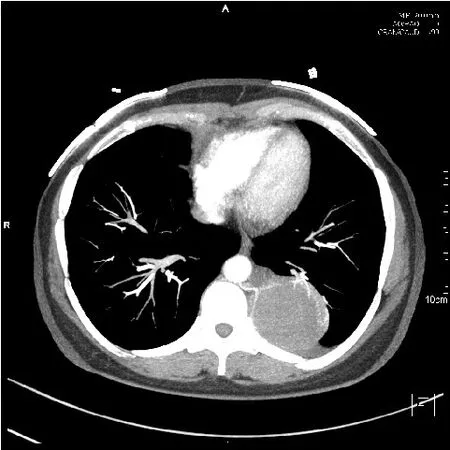
圖1 左側后胸壁神經鞘瘤
3 討論
脊神經發出胸神經后分為后支和前支,后支由椎旁向后穿過肌肉向皮下走行,前支(肋間神經和肋下神經)前行于肋間溝內與肋間動脈并行,肋間神經主干沿肋間肌走向前胸壁并發出皮支,同時發出側支支配肌肉運動、臟層胸膜的感覺[4]。胸壁神經鞘瘤可發生在上述任何區域,以胸神經后支的肋間神經和肋下神經為多見[5]。
神經鞘瘤實質主要由神經鞘細胞構成,偶見成熟神經節細胞和神經干參與。病灶內含有致密型和網狀型兩種組織結構[6]。致密型組織(Antoni A 型)表現為施萬細胞呈竇狀或束條狀排列,有細的結締組織纖維;胞核有呈柵欄狀排列傾向,并與無核區相間。網狀型(Antoni B 型)施萬細胞排列疏散紊亂,間質水腫,可見基質黏液變性形成多個小囊變,小囊變可相互融合形成大囊腔,腔內充滿液體。腫瘤內血管壁薄,尤其是網狀區伴有血栓形成及出血[7]。病灶內可見鈣化,本組就有1 例病灶內見沙礫狀鈣化影。腫瘤有完整的包膜,與鄰近組織分界清。
由于腫瘤內Antoni A 及Antoni B 區混雜出現[8],本組7 例患者CT 平掃均為低于胸壁肌肉組織的軟組織腫塊影[9],筆者認為是此病的特征之一。兩者占比不同,密度不同,病灶較小時Antoni A 區占比大時密度均勻,病灶較大時Antoni B 區占比大時密度不均,甚至表現為囊實性、囊性改變。增強后掃描病灶動脈期輕度強化,強化方式為延時漸漸性強化,呈輕度均勻、雪片狀或片狀強化[10],囊變區無強化。
胸壁神經鞘瘤生長緩慢,常表現為無痛性腫塊,體積增大可引起相連肋間隙擴大,鄰近骨質壓迫性吸收[11],部分患者可見邊緣骨質硬化,本組7 例患者未見明顯骨質硬化現象,3 例位于脊柱旁患者均無椎間孔擴大現象。胸壁神經鞘瘤與后縱膈內脊神經鞘瘤因起源不同,MSCT 掃描時可發現以下兩種征象提示腫塊為胸壁神經鞘瘤可能大:腫塊與縱隔之間脂肪間隙存在,腫塊引起肋間上下動脈分叉角擴大、內移,本研究中1 例女性患者(如圖1)即出現分叉角擴大,具有一定特異性。胸神經皮支及后支為穿肋間隙分布皮層,因此其鞘瘤可同時向胸腔內及前壁皮下生長呈啞鈴狀改變,病灶出現此征象,更能提示神經源性腫瘤可能大(如圖2);本研究中罕見1 例患者跨左側膈肌生長的軟組織腫塊,向上突入胸腔,向下突入腹腔,術中病灶位于膈頂中部,術后病理為神經鞘瘤,與文獻報道[12]的胸壁神經鞘瘤可向膈下區域發展形成軟組織腫塊相符。
胸壁神經鞘瘤需要與以下鑒別:①胸腔孤立性纖維瘤:平掃密度較神經鞘瘤高且多均勻,邊界不清楚,沒有完整的包膜,增強后地圖狀強化為其特征,最終需依靠免疫組織化學和病理確診。②胸膜間皮瘤:起源于胸膜的原發性腫瘤,多表現為胸膜結節狀或團塊狀增厚,平掃和增強密度多均勻,多伴有胸腔積液。③胸膜腔結核:多繼發于肺內結核,患者臨床低熱、盜汗等癥狀,病灶多為環狀稍低密度影,中央見更低密度的干酪性壞死灶,可伴有鄰近骨質破壞,鑒別診斷較易,易合并胸腔積液。④局部包裹性胸腔積液:患者有胸膜或胸壁原發病史,增強后無強化。
綜上所述,胸壁神經鞘瘤的臨床癥狀隱匿、特異性不高。MSCT 各向同性掃描、容積數據采集、強大的后處理軟件能顯示鞘瘤的各種特征性影像表現:胸壁神經源性腫瘤為均勻或不均勻低于肌肉密度的軟組織結節,境界清,增強后見輕度強化,可見縱膈脂肪間隙、肋間上下動脈分叉角增大,跨肋間隙穿行征等特異性間接征象。MSCT 為患者術前的精準診斷提供了依據,當然最終診斷需依靠病理學診斷。

