左甲狀腺素聯合厄貝沙坦氫氯噻嗪治療老年重癥心力衰竭的效果及對心功能、內分泌功能、血流動力學的影響
于紅波,李楠楠,張 芹
心力衰竭為內科常見疾病,是由心臟負荷加大、感染、嚴重心律失常等因素引起以呼吸困難、不同程度乏力為主要表現的臨床癥候群[1]。重癥心力衰竭是各種器質性心血管疾病的終末階段,同時也是我國老年人死亡的重要因素,該病每年病死率為15%~20%,5年生存率僅為25%[2]。重癥心力衰竭發病原因復雜,患者心室泵血及充盈能力低下,心肌收縮功能減弱,致心臟泵血量減少,且多伴血流動力學、內分泌等功能紊亂,影響患者日常生活[3]。近年由于我國老齡化程度不斷加大,重癥心力衰竭發病率逐年升高[4]。老年患者因免疫功能低下、生理功能衰退嚴重,臨床治療較為困難,若救治不及時,病死率較高,預后較差。臨床治療老年重癥心力衰竭以減輕心臟負擔、增強心肌收縮功能、改善心肌供血為主要原則,治療藥物以血管緊張素轉化酶抑制劑為主。厄貝沙坦氫氯噻嗪為一種復方制劑,可拮抗血管緊張素轉化酶Ⅰ受體而減輕心肌損傷,預防水鈉潴留,有效擴張血管,減輕心臟后負荷,降低血壓,改善微循環及心肌缺血癥狀[5]。但有研究發現,單獨應用厄貝沙坦氫氯噻嗪對老年重癥心力衰竭患者內分泌代謝紊亂及心功能改善效果不佳[6]。近期研究發現,老年重癥心力衰竭患者在出現心肌損傷的同時,還會產生一系列神經內分泌變化,甲狀腺激素多有不同程度降低,聯合應用左甲狀腺素治療可緩解因甲狀腺素(T4)低下引起的內分泌紊亂狀況進而改善心功能,起到較好的治療效果[7]。甲狀腺激素能有效緩解血管阻力,增加心臟正性肌力及心排血量,減輕心臟負荷,改善心肌供血狀態,避免老年重癥心力衰竭患者因甲狀腺激素水平降低而影響心臟功能,使心力衰竭癥狀得以糾正[8]。基于此,本研究旨在觀察左甲狀腺素聯合厄貝沙坦氫氯噻嗪治療老年重癥心力衰竭的效果及對心功能、內分泌功能、血流動力學的影響。
1 資料與方法
1.1納入與排除標準 ①納入標準:符合重癥心力衰竭診斷標準[9];年齡>60歲,性別不限;心功能分級Ⅲ~Ⅳ級,伴不同程度呼吸困難;超聲心動圖示左心室擴大,左心室射血分數(LVEF)≤45%;近1個月無影響甲狀腺激素代謝類藥物服用史;無肺源性疾病、嚴重感染、惡性腫瘤等疾病;精神及認知功能正常;對本研究藥物不過敏;臨床資料完整。②排除標準:伴心肌梗死、心包填塞、心肌炎、心源性休克、瓣膜性心臟病、甲狀腺疾病者;患有肝、腎、肺等臟器功能衰竭者;伴精神及認知功能異常者;近1個月有影響甲狀腺激素代謝類藥物服用史者;對本研究使用藥物過敏者;臨床資料欠缺者。
1.2一般資料 選取2019年4月—2021年5月我院收治的老年重癥心力衰竭84例,根據治療方法不同均分為觀察組和對照組,每組42例。觀察組男28例,女14例;年齡(72.34±5.17)歲;體質量指數(23.15±4.24)kg/m2;心功能分級:Ⅲ級32例,Ⅳ級10例;病程(3.32±1.11)個月。對照組男27例,女15例;年齡(73.03±6.11)歲;體質量指數(23.06±3.89)kg/m2;心功能分級:Ⅲ級33例,Ⅳ級9例;病程(3.13±1.02)個月。兩組上述基線資料比較差異無統計學意義(P>0.05),具有可比性。
1.3治療方法 ①對照組:入院后給予強心、吸氧、利尿、調脂、糾正電解質紊亂、擴張血管等常規治療,戒煙酒,并限制鈉鹽攝入,水攝入量控制在每日1500~2000 ml。同時予厄貝沙坦氫氯噻嗪(浙江華海藥業股份有限公司,國藥準字H20058709)150 mg口服,1/d,連用24 d。②觀察組:在對照組基礎上,觀察組加用左甲狀腺素片(深圳市中聯制藥有限公司,國藥準字H20010522)口服,初始劑量12.5 μg/d,1/d,3 d后調整劑量為25.0 μg/d,1/d,連用14 d,后7 d內逐漸減量至停用。
1.4觀察指標
1.4.1臨床療效:①顯效:治療后患者癥狀體征基本消失,LVEF提升≥10%,心功能改善≥2級;②有效:治療后患者癥狀體征明顯改善,LVEF提升≥5%,心功能改善≥1級;③無效:治療后患者癥狀體征未改善甚至加重,LVEF及心功能均無明顯改善[10]。總有效率=(顯效+有效)/總例數×100%。
1.4.2心功能指標:兩組治療前后行超聲心動圖檢查測定左心室舒張末期內徑(LVEDD)、左心室收縮末期內徑(LVESD)、左心室后壁厚度(PWT)及LVEF水平。
1.4.3血清學指標:治療前后抽取兩組空腹肘靜脈血4 ml,2000 r/min離心5 min取血清,采用ELISA法檢測腦鈉肽(BNP)水平,采用電化學發光法檢測N-末端腦鈉肽前體(NT-proBNP)水平,采用放射免疫分析法測定三碘甲狀腺原氨酸(T3)、T4。
1.4.4血流動力學指標:兩組治療前后采用心臟血流動力監測儀(廣州岳信儀器有限公司)檢測中心靜脈壓(CVP)、心排出量(CO)、每搏輸出量(SV)。
1.4.5不良反應:比較兩組治療期間不良反應發生情況。
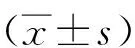
2 結果
2.1臨床療效比較 治療后,觀察組顯效22例、有效15例、無效5例,總有效率為88.10%。對照組顯效15例、有效13例、無效12例,總有效率為66.67%。觀察組總有效率高于對照組(P<0.05)。
2.2治療前后心功能指標比較 治療前,兩組LVEDD、LVESD、PWT及LVEF比較差異無統計學意義(P>0.05);治療后,兩組LVEDD、LVESD、PWT均較治療前降低,LVEF均較治療前升高;且觀察組降低或升高程度均大于對照組(P<0.01)。見表1。
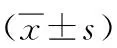
表1 不同方法治療老年重癥心力衰竭兩組治療前后心功能指標比較
2.3治療前后血清學指標比較 治療前,兩組BNP、NT-proBNP、T3及T4比較差異無統計學意義(P>0.05);治療后,兩組BNP、NT-proBNP均較治療前降低,T3及T4均較治療前升高;且觀察組降低或升高程度均大于對照組(P<0.05,P<0.01)。見表2。
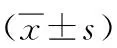
表2 不同方法治療老年重癥心力衰竭兩組治療前后血清學指標比較
2.4治療前后血流動力學指標比較 治療前,兩組CVP、CO及SV比較差異無統計學意義(P>0.05);治療后,兩組CVP、CO及SV均較治療前升高,且觀察組CVP及SV高于對照組(P<0.01)。見表3。
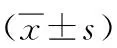
表3 不同方法治療老年重癥心力衰竭兩組治療前后血流動力學指標比較
2.5不良反應比較 兩組不良反應總發生率比較差異無統計學意義(P>0.05)。見表4。兩組治療期間無嚴重不良反應發生,所發生不良反應均較輕微,未予特殊處理,均未影響后續治療,停藥后癥狀自行緩解或消失。

表4 不同方法治療老年重癥心力衰竭兩組不良反應比較[例(%)]
3 討論
重癥心力衰竭是臨床較危重心功能障礙綜合征,為各種器質性心臟疾病終末期階段,發病因素較多,發病機制極為復雜,有學者認為本病發生與機體缺血引發左心室過度擴張及心肌肥厚性重塑有關[11]。重癥心力衰竭患者常會因缺血而發生左心室肥厚性重塑或過度擴張,心室充盈、心室射血功能受損,動脈系統血液灌注不足,致心功能、血流動力學及代謝功能異常,影響患者生活質量甚至威脅生命安全[12-14]。老年人因免疫功能低下,合并基礎疾病多,生理功能衰退嚴重,是本病易患人群,病死率高且預后較差[15]。
臨床治療老年重癥心力衰竭藥物以血管緊張素轉化酶抑制劑為主,但單獨應用厄貝沙坦氫氯噻嗪對患者內分泌代謝紊亂及心功能改善效果不佳。左甲狀腺素可提高機體T4水平,對左心室功能、交感腎上腺素能系統功能、外周血管阻力產生作用,增強心肌收縮力,減輕心臟負荷,增加冠狀動脈血流量,改善心肌供血狀態,緩解患者癥狀[16-18]。重癥心力衰竭會嚴重影響患者心室射血、心室充盈及動脈血液灌注,進而影響患者血流動力學與心功能[19-20]。BNP、NT-proBNP與心室收縮能力密切相關,對判斷心力衰竭病情及預后有重要的臨床價值。LVEDD、LVESD、PWT、LVEF是臨床常用于反映心功能的超聲參數。本研究結果顯示,觀察組總有效率高于對照組;治療后,LVEDD、LVESD、PWT、BNP、NT-proBNP均較治療前降低,LVEF均較治療前升高,且觀察組降低或升高程度均大于對照組。提示左甲狀腺素聯合厄貝沙坦氫氯噻嗪可減輕老年重癥心力衰竭患者心臟負荷,起到改善心肌供血和心功能的作用,從而提高治療效果。
有研究表明,重癥心力衰竭患者可出現明顯的神經內分泌功能障礙(尤其是甲狀腺激素),引起全身組織器官血液灌注不足,出現循環功能障礙[7]。重癥心力衰竭患者T3、T4水平降低,使血管、心肌對腎上腺素的敏感性降低,不利于心功能改善。左甲狀腺素可通過影響左心室功能、外周血管阻力和交感腎上腺素能系統功能,促使T3、T4水平上升,顯著提高血管、心肌對于腎上腺素的敏感性,進而減輕心臟負荷,改善心功能;左甲狀腺素還可影響心肌能量代謝,提高Na+-K+-ATP酶和肌漿網Ca2+-ATP酶活性,促進心肌收縮,增加心輸出量,促進冠狀動脈血流量增加[21]。本研究結果顯示,治療后,兩組T3、T4、CVP、CO及SV均較治療前升高,且觀察組T3、T4、CVP及SV高于對照組。提示左甲狀腺素聯合厄貝沙坦氫氯噻嗪治療老年重癥心力衰竭可改善內分泌功能及循環功能,進而利于心功能的改善。且兩組治療期間總不良反應發生率比較差異無統計學意義,提示聯合治療安全性良好。
綜上,左甲狀腺素聯合厄貝沙坦氫氯噻嗪可提高老年重癥心力衰竭患者的治療效果,有利于心功能、內分泌功能、血流動力學的改善,且安全性高。今后將進一步研究左甲狀腺素的最佳治療劑量,以便更好地改善患者預后。

