1 例不典型的胸椎壓縮性骨折診治體會
王瑞斌,賈正常
(晉中市第二人民醫院,山西 太谷 030800)
隨著年齡的增長,骨質疏松癥增加了老年患者骨折的風險。雖然椎體壓縮性骨折較為常見,但不典型的臨床癥狀需要提高警惕,細心甄別,給予合理化的治療方案及健康指導,才能提高患者的生活質量。
患者,女性,95 歲,主因“頭暈伴腹痛4 d”于2020年9月10日入院。既往有高血壓病史10年,口服苯磺酸左旋氨氯地平片,每日1次,每次2.5 mg,血壓控制在150~160/90~100 mmHg(1 mmHg≈0.133 kPa),否認病前外傷史。于入院前4天清晨下床活動時無誘因出現右側上腹部脹痛,右側肋緣下明顯,與體位有關,臥位休息癥狀緩解,坐位和立位時疼痛再次出現,同時伴有頭暈,無惡心、嘔吐、發熱、腹瀉、咳嗽及肢體活動不靈等伴隨癥狀,以“腹痛、頭暈原因待查”收入院。
入院后查體:血壓160/90 mmHg,顱神經正常,心肺聽診正常,全腹觸之軟,無壓痛,無反跳痛,聽診腸鳴音減弱,四肢肌張力正常,感覺對稱,無病理征。
心電圖:竇性心動過緩,大致正常心電圖;頭顱核磁:陳舊性腔隙性腦梗死、腦白質疏松,老年性改變;腹部彩超:肝膽胰脾雙腎未見異常;腹部平片(立位):無液平面,未見異常;血常規:白細胞(WBC) 8.9×109/L,紅細胞(RBC) 4.26×1012/L,血紅蛋白(HGB) 136 g/L,血小板(PLT) 189×109/L,中性粒細胞百分比(NEUT%)49.9%;即刻血糖:6.0 mmol/L;電解質:K+3.93 mmol/L,Na+137.5 mmol/L,CL-100.0 mmol/L;肝腎功能化驗:谷丙轉氨酶(ALT)16.8 U/L,天門冬氨酸氨基轉移酶(AST)24.4 U/L,血尿素氮(BUN) 4.40 mmol/L,血肌酐(Cr) 63.0 μmol/L。
入院后給予一般對癥支持治療:促進胃腸動力(莫沙必利片)、灌腸(開塞露)、通便治療(聚乙二醇4000散劑),患者的癥狀不能改善。次日請相關科室給予院內討論,根據患者體位相關的腹痛特點,補充查體:胸8椎體局部壓痛、叩痛。骨密度檢查提示重度骨質疏松,立即行胸椎X片檢查,結果提示:胸8椎體壓縮性骨折(見圖1)。建議行經皮椎體成形術(PVP),家屬拒絕手術,選擇保守治療,對癥、補鈣、臥床護理一個月,患者腹痛癥狀緩解,頭暈逐漸消失,隨訪患者生活質量恢復病前狀態。
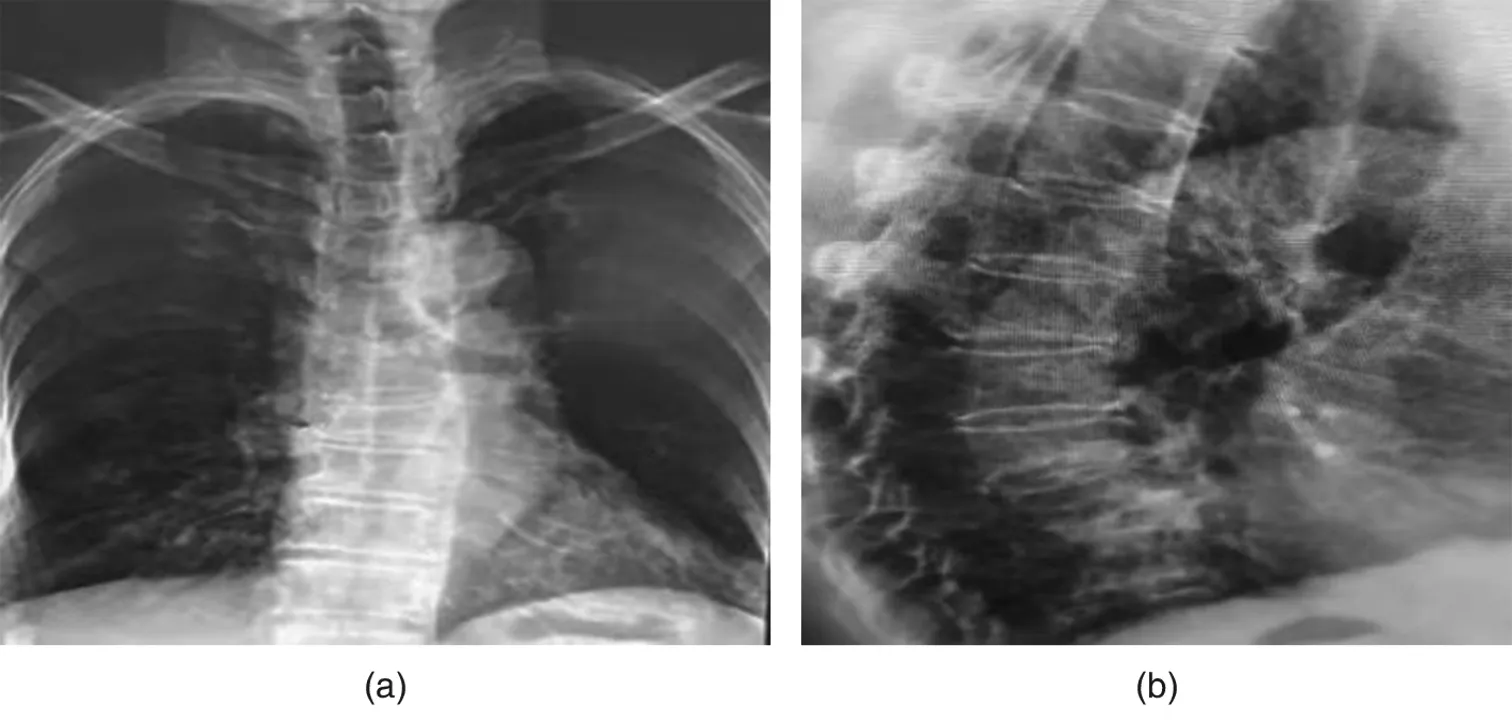
(a):正位,紅色箭頭提示為胸8椎體壓縮性骨折;(b):側位
討 論
骨質疏松癥是常見的老年性疾病,是以骨量減少、骨小梁稀疏、骨皮質變薄、骨組織微結構受損為特征的全身性代謝性骨疾病,也是增加骨折風險的重要因素之一。骨折與年齡有相關性,80~90 歲的女性人群發病率高達45%~55%;出現不同程度的骨痛、腰背痛、骨折、駝背等[1]。椎體的壓縮性骨折是骨質疏松的常見并發癥,表現為相應部位的疼痛、畸形和活動受限。本例患者的疼痛有其特殊之處,即疼痛不在椎體部位,站立時腹痛明顯,臥位休息時減輕。分析原因:壓縮骨折后影響了相應的神經根,胸8椎體對應的體表部位在肋緣處,由于重力的作用,站立位時,神經受壓明顯,癥狀較突出,臥位時,重力解除,癥狀緩解。研究[2]指出,腰椎骨折時,局部出血會導致血腫形成,在血腫刺激下,引起椎旁交感神經興奮,使得迷走神經相對抑制,腸蠕動減緩產生腸麻痹,表現為腹痛、便秘等消化道癥狀,甚至出現惡心嘔吐,聽診腸鳴音減弱或消失,因此細致的病史詢問和查體是準確診斷的關鍵所在。臨床遇到腹痛、腹脹的患者,除了考慮消化系統的病變之外,一定排除椎體的病變,尤其是老年高齡患者,認知功能逐漸衰退,對疼痛的感受與描述缺乏準確性,影響對病情的判斷。
在急性期患者需絕對臥床、保證入量、加強護理、預防并發癥,多食用一些富含鋅、鎂、銅以及鉀的食物,避免鈣流失,注意蛋白的攝入;加強床上運動,逐漸起坐訓練及下床活動;每天日照30 min,促進鈣的吸收[3]。骨質疏松嚴重時,輕微外傷可導致骨折,甚至在沒有明確的外傷史情況下,自身的重力和用力不當也會導致椎體的壓縮性骨折,其中胸椎骨折并不少見[3],因此做好健康教育防患于未然尤為重要。
臨床上用于治療骨質疏松的藥物包括促進骨形成藥、抑制骨吸收藥和兼具雙重作用的藥物。骨質疏松癥屬于慢性疾病,用藥時間長且聯合用藥普遍,因此為患者制訂個體化給藥方案至關重要[4]。對骨質疏松患者實施健康教育有利于提高患者的健康信念,糾正不良行為[5]。張振山等[3]將經皮椎體成形術應用于老年壓縮性骨折療效良好,但需要患者和家屬知情同意。此例患者95 歲高齡,家屬拒絕手術,要求保守治療,絕對臥床1個月后患者癥狀緩解,生活恢復自理。故治療不可千篇一律,需要遵循個體化原則。
頭暈是老年患者常見的主觀感受,排除了軀體疾病的診斷,很大一部分是持續性、姿勢性、知覺性頭暈,可給予患者心理安慰、暗示治療,隨著疾病的好轉,頭暈均可以得到改善。隨著年齡的增長,認知和表達能力逐漸衰退,醫生需要有全科基礎知識才能更好地為老齡化人群服務。根據原發性骨質疏松癥基層診療指南的建議對患者進行生活方式的指導:保持健康的生活方式,加強營養,均衡膳食;規律運動,防止跌倒,充足日照;戒煙、限酒,避免過量飲用咖啡及碳酸飲料;盡量避免或少用影響骨代謝的藥物。同時給予患者骨健康基本補充劑(鈣劑和維生素D)及骨吸收抑制劑,指導家屬使用康復工程中的家用助行器,預防意外發生[6]。對于高齡患者,可以使用國際骨質疏松基金會(IOF)骨質疏松風險一分鐘測試題,初步篩選出可能具有骨質疏松風險的患者,進行基礎防治和酌情治療[6]。
無論設備多么先進,詳細詢問病史和細心查體在任何時候都是無可替代的。常見疾病的不典型臨床表現需要我們加以甄別,精準診治,方能有好的結局。

