復方大黃煎劑保留灌腸治療肝硬化肝性腦病臨床觀察
陳舒婷 胡 甜 彭 莉
肝硬化肝性腦病(Hepatic encephalopathy,HE)指的是肝硬化基礎上出現以代謝紊亂為基礎的輕重程度不同的神經精神異常綜合征[1],常見于失代償期患者,同時也是發生跌倒、骨折、再入院等不良事件的常見原因之一[2]。這樣不僅影響患者生活及生存質量,也加重了患者及家庭經濟等各方面負擔。為了減少不良事件發生率,相關研究已將肝性腦病患者相關意外事件制定了防范指引[3],并提出在臨床醫師基本治療基礎上進行積極有效的護理干預,此舉有利于提高患者治療效果及改善生存質量[4,5]。中醫特色護理在肝硬化肝性腦病治療中積累了豐富經驗,如中藥保留灌腸、肝病磁熱療法、艾灸、穴位貼敷、耳穴壓豆、中藥封包、紅外線照射、中藥離子導入等[6],其中中藥保留灌腸在治療肝性腦病中療效突出,也越來越受到重視,同時所實施中醫護理技術用物及操作方法簡單,臨床易于被患者接受,已是臨床上輔助治療肝性腦病的重要方法。本研究通過觀察在常規內科綜合治療基礎上聯合復方大黃煎劑保留灌腸治療肝硬化肝性腦病療效較好,現報道如下。
1 資料與方法
1.1 一般資料本研究收集2017年1月—2020年12月于湖南中醫藥大學第一附屬醫院肝病研究中心住院的肝硬化肝性腦病患者287例,依據患者入院后給予的相應治療方案,分為內科常規治療組(對照組)75例、內科常規治療聯合乳果糖保留灌腸組(A組)100例、內科常規治療聯合中藥保留灌腸組(B組)112例。3組患者在年齡、性別、病因、病情程度等方面差異均無統計學意義(P>0.05),組間有可比性。
1.2 診斷標準患者有肝硬化疾病基礎,存在感染、消化道出血、過度利尿、大量放腹水、高蛋白飲食等肝性腦病誘因,出現精神行為異常、撲擊樣震顫甚至昏睡昏迷等神經精神癥狀及體征,輔助檢查提示血氨升高或有神經心理學、神經生理學及影像學等檢查證實。具體的診斷依據參照指南《肝硬化診治指南》[7]和《肝硬化肝性腦病診療指南》[1]。
1.3 排除標準患者合并有精神疾病;其他如代謝性腦病、中毒性腦病、神經系統疾病(顱內感染、占位等)導致精神行為異常的疾病;合并心、腦、肺、腎等嚴重臟器損傷者;活動性消化道出血患者;妊娠期婦女;合并藥物過敏者;合并灌腸禁忌證者;病案資料不全者。
1.4 方法3組患者均接受相同的內科基礎治療方法,包括降血氨治療、糾正感染、糾正水電解質代謝紊亂、控制蛋白攝入、保持大便通暢、補充支鏈氨基酸、護肝等。A組加用乳果糖溶液(廠家:湖南科倫,規格:100 ml∶66.7 ml)保留灌腸,藥物制備及灌腸方法[8]:將50 ml乳果糖溶液混合溶于100 ml 0.9%氯化鈉溶液中,將配置好的藥物加溫至37~40 ℃,用注射器抽取后連接14號肛管,使患者保持右側臥位并抬高臀部,將肛管插入直腸20~30 cm,最后緩慢注入藥液,藥液注入完畢后將肛管拔除,操作時保持動作輕柔,盡量使藥液的存留時間為2 h以上,每天灌腸1次,7 d為一個療程。B組加用大黃煎劑保留灌腸治療,大黃煎劑材料為醋制大黃30 g(廠家:益陽恒康藥業)、烏梅30 g(廠家:益陽恒康藥業),由醫院藥劑科煎煮成150 ml規格灌腸液,具體操作方法同A組。
1.5 觀察指標①觀察3組治療前后臨床癥狀與體征變化,不良事件等;②觀察各組治療前后肝功能包括丙氨轉氨酶(Alanine aminotransferase,ALT)、谷草轉氨酶(Aspartate aminotransferase,AST)、總膽紅素(Total bilirubin,TBil)、白蛋白(Albumin,ALB)、內毒素(Lipopolysaccharide,LPS)及血氨(Serum ammonia,NH3)的表達水平;③采用生存質量評分量表(WHOQOL-100),從生理健康(30分)、心理狀態(30分)、社會關系(20分)、周圍環境的關系(20分)4個維度比較各組患者治療前后生存質量。分數越高表示生活質量越高。
1.6 療效判定標準連續保留灌腸15 d后評定治療效果。顯效:患者NH3正常(<51 μmol/L,參考區間11~51 μmol/L),肝性腦病臨床癥狀和體征消失或改善Ⅰ度以上;有效:NH3比治療前下降,但高于51 μmol/L,肝性腦病臨床癥狀和體征明顯改善或改善Ⅰ度;無效:NH3無變化或增高,肝性腦病臨床癥狀和體征無改善或加重。治療總有效率=(顯效+有效)例數/總例數×100%。
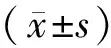
2 結果
2.1 療效3組療效兩兩相比較,A組、B組的療效明顯高于對照組,差異均有統計學意義(P<0.05);A組與B組比較,差異無統計學意義(P>0.05)。見表1。
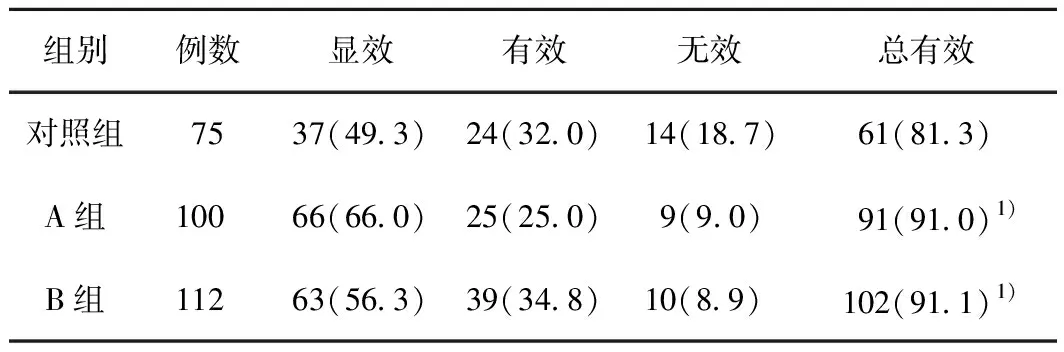
表1 3組患者療效比較 (例,%)
2.2 肝功能3組治療前ALB、ALT、AST、TBil比較,差異無統計學意義(P>0.05);3組治療后各項指標均較治療前改善,除對照組ALB,其余差異皆有統計學意義(P<0.05);A組和B組治療后ALB、ALT、AST、TBil與對照組比較,差異均有統計學意義(P<0.05);B組治療后ALT、TBil改善效果優于與A組,其比較差異有統計學意義(P<0.05)。見表2。
2.3 內毒素血氨表達水平3組患者NH3、LPS表達水平較治療前均明顯下降,差異有統計學意義(P<0.05);A組和B組治療后NH3、LPS下降幅度均明顯高于對照組,差異均有統計學意義(P<0.05);其中B組治療后NH3下降幅度明顯高于A組(P<0.05)。見表3。
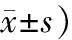
表2 3組患者肝功能比較 (例,
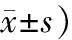
表3 3組患者內毒素 血氨表達水平比較 (例,
2.4 不良反應情況3組患者治療后均未出現嚴重不良反應。A組和B組與對照組相比,均存在較高比例的腹瀉和肛周疼痛表現,其中,B組腹瀉占比最高(16.1%),肛周疼痛占比差異無統計學意義(12%VS 11.6%)。見表4。
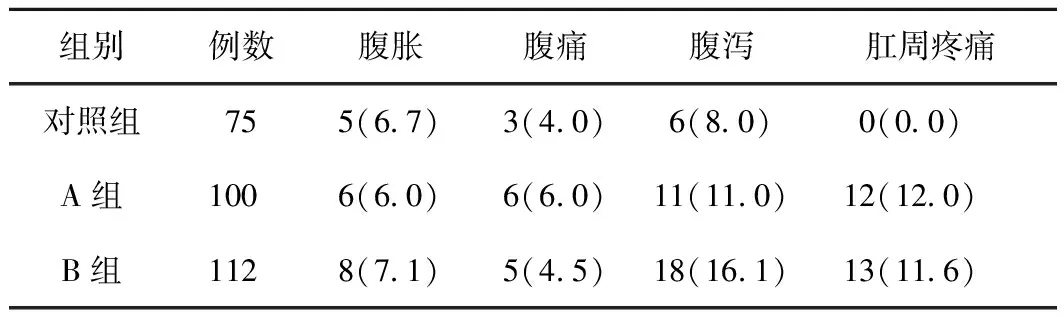
表4 3組患者治療后不良反應情況比較 (例,%)
2.5 WHOQOL-100評分3組患者治療后,生理健康、心理狀態、社會關系、與周圍環境的關系評分均高于治療前;治療后,A組和B組在生理健康、心理狀態、與周圍環境的關系的評分均要高于對照組。見表5。
表5 3組患者WHOQOL-100評分比較 (分,
3 討論
肝性腦病作為肝硬化患者常見并發癥之一,其主要生理病理特點是肝硬化門靜脈高壓時,肝功能障礙導致機體對氨、內毒素等毒性物質的解毒功能降低,同時門靜脈與腔靜脈間側支循環形成,使腸道吸收入血的氨、內毒素等毒性物質繞過肝臟,直接經門靜脈流入體循環甚至腦組織[1]。因此,機體的這種高氨血癥、高內毒素血癥在肝性腦病的發病機制中發揮了重要作用,腸道作為產生、吸收氨和內毒素的重要場所,通過藥物保留灌腸可以直接、快速、有效地降低血氨、內毒素,減少其他相關炎癥介質的產生與吸收,從而達到治療效果。本研究結果已初步證實在內科綜合治療基礎上聯合藥物保留灌腸明顯提高了肝硬化相關性肝性腦病患者的治療效果,同時可以有效改善患者肝功能,降低血氨、內毒素表達,具有不良作用小、操作方便等優點,對患者的生理健康、心理狀態、社會關系及與周圍環境的關系也皆有較好的影響作用,大大提高了患者的生活及生存質量,其中尤以中藥保留灌腸的療效更為顯著。
中醫學上,一般將肝性腦病歸屬于“昏蒙”“閉證”“譫妄”“肝厥”等范疇,是肝病中危重之癥,病機特點為本虛標實。肝硬化患者大多久病體虛,機體正氣不足,則濕熱疫毒之邪易侵犯人體,邪盛正虛,濕熱內結肝膽,肝失疏泄,脾失健運,進而腸道傳導失司,毒濁停滯腸腑,郁久化熱,熱毒上擾元神導致神昏譫語、躁擾不寧等肝性腦病的表現。而大黃、烏梅煎劑高位保留灌腸在降低內毒素、血氨、改善肝功能方面具有確切療效。大黃性苦、寒,主瀉下攻積,可通腑泄熱,現代藥理學研究表明其有抑菌、止血、退黃等作用;烏梅性酸、澀,可澀腸、生津,《神農本草經》謂:“梅實……主下氣、除熱煩滿,安心……”,現代藥理具有抗菌、抑制其腸道收縮、止瀉等作用。二者合用,烏梅可防大黃下瀉過度,且有酸化腸道作用,使腸道內H+與NH3化學反應形成NH4+,并通過酸透析作用,使血液中的氨往腸道擴散,從而降低血氨的含量[9]。同時二者均有抑菌作用,促進益生菌生長的同時抑制有害細菌滋生,從而調節腸道微生態,且在減少腸道內產氨的同時又避免了對氨的過度吸收,最終達到清除腸道內毒素的目的[10]。另一方面,肝硬化肝性腦病患者也會伴隨肝臟炎癥、壞死、中毒等損害,導致ALT、AST及TBiL上升并大量釋放進入血液,同時影響肝臟合成功能導致ALB降低。而現代藥理研究也證實大黃具有保肝、護肝作用,能促進肝細胞再生,改善肝臟的微循環[11],配合烏梅保留灌腸,可直接經腸道吸收快速發揮藥效,從而改善肝功能水平。這種“清下并舉、菌毒并治”治療效果正切合了肝性腦病的發病機制。
綜上,復方大黃煎劑保留灌腸通過降低內毒素、血氨水平,促進肝功能恢復,改善肝硬化相關性肝性腦病患者病情。同時可有效改善臨床癥狀,提升患者生活質量,具有操作簡單、不良反應小的優點,值得臨床推廣。

