小腦水平裂-小腦腦橋裂入路在三叉神經痛微血管減壓術中的應用
呂 波,韓軼鵬
三叉神經痛(trigeminal neuralgia,TN)是指三叉神經某一支或多個分支所分布面部區域的短暫性、陣發性劇烈疼痛。微血管減壓術(microvascular decompression, MVD)是原發性 TN 的首選外科治療方法,治療成功的關鍵是將責任血管無張力墊離三叉神經全程尤其是三叉神經入腦干區(root entry zoon,REZ)。常規小腦上外側(supracerebellar,SC)入路有時會因巖靜脈、面、聽神經及小腦腦葉而阻擋REZ區的顯露,而導致手術風險增加。小腦水平裂-小腦腦橋裂(transhorizontal-cerebello pontine fissure,CHF-CPF)入路通過解剖開放CHF-CPF增加手術暴露空間,減少了巖靜脈及小腦腦葉的牽拉,減少巖靜脈損傷。本研究旨在探討CHF-CPF手術入路在TN微血管減壓術中的應用。
1 對象與方法
1.1 對象 選取2018-03至2020-10在安徽醫科大學附屬第一醫院神經外科就診的TN患者72例。納入標準:(1)原發或復發TN;(2)一般臨床資料(影像學,內科指標)齊全;(3)影像學資料證實有明確責任血管,并且術中有明確責任血管;(4)獲1年及以上隨訪。排除腫瘤、蛛網膜囊腫、動靜脈畸形、動脈瘤和多發性硬化等繼發性TN。根據患者術前MRI 3D-TOF及3D-FIESTA影像學檢查,將存在巖靜脈粗大、小腦外側面與巖骨間隙相對狹小影像學特征,術前預判三叉神經REZ區暴露相對困難的病例納入CHF-CPF入路(腦裂組),余病例納入常規小腦外側入路(常規組)。兩組患者一般資料比較,差異無統計學意義(表1),所有手術均為同一治療組完成。
1.2 臨床癥狀 72例中,右側疼痛44例,左側疼痛28例;三叉神經第一支疼痛6例,第二支疼痛24例,第三支疼痛27例,第二支合并第三支疼痛15例;無雙側疼痛患者。
1.3 影像學特點 兩組病例全部行CT和MRI兩項檢查(術前均行MRI 3D-TOF及3D-FIESTA序列觀察責任血管,術后行CT檢查觀察顱內情況)。螺旋CT(Philips Brilliance,16排)掃描,層距、 層厚均為5 mm; MRI(Siemens Spectrol 3. 0 T)掃描。其中責任血管為小腦上動脈者有47例,責任血管為小腦前下動脈者有29 例,動靜脈混合壓迫者有4 例。
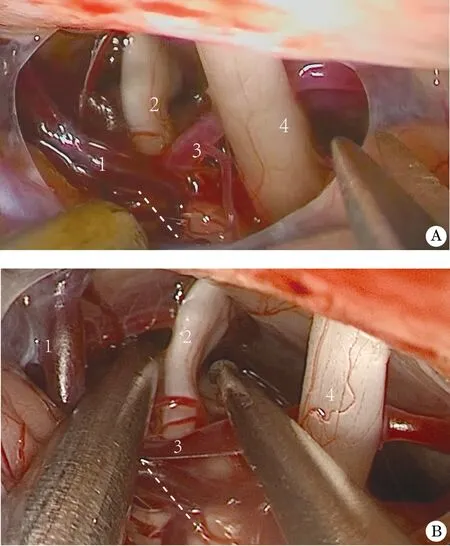
1.4 手術方法 全身麻醉,仰臥位,頭偏一側并用束帶于額部固定,調整手術床位至患側乳突根位于最高點,取耳后發際內橫切口長約5 cm,常規游離骨瓣直徑約2.5 cm。顯露橫竇、乙狀竇交角,緩慢釋放腦脊液降低腦壓。常規組在顯微鏡下通過對小腦腦葉及巖靜脈的牽拉獲得暴露空間來探查三叉神經顱內段全程,腦裂組在顯微鏡下先解剖CHF-CPF,再利用常規小腦上外側間隙及CHF-CPF間隙探查三叉神經顱內段全程(圖1),兩組病例均仔細辨別并明確責任血管,在責任血管和三叉神經間墊入棉片,嚴密縫合硬腦膜,分層縫合手術切口。
1.5 觀察指標 (1)手術后立即復查CT,1周后復查MRI,根據術后影像學檢查結合手術中情況評估手術療效。依據 Brisman 對 TN 的療效判斷標準:治愈,術后疼痛完全消失;顯效,術后疼痛緩解 > 90% ,偶爾服用藥物;有效,疼痛緩解輕或服藥量減少≥50% , 以及多支疼痛術后僅單支疼痛;無效,術后疼痛無緩解。(2)術后并發癥為術后至出院前發生的與手術相關的癥狀,通過對患者進行訪問及頭顱MRI檢查獲得。(3)治療效果非無效的患者在術后6個月后再次出現較前情況加重的疼痛,稱為復發。
2 結 果
2.1 手術結果
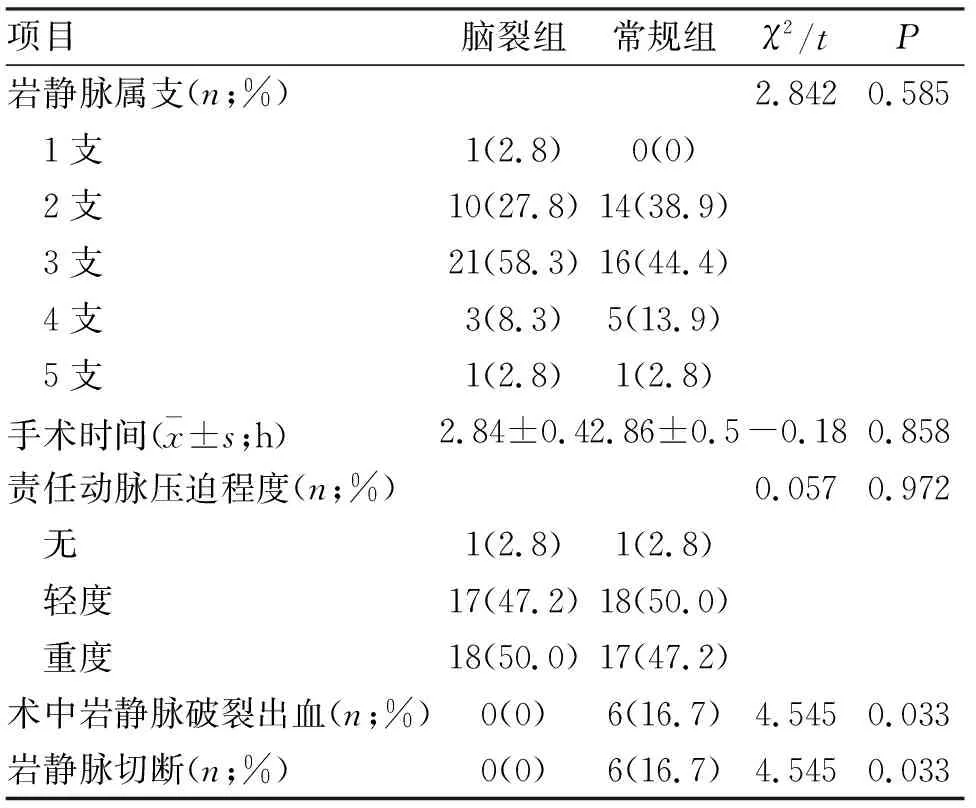
2.1.1 術中所見 巖靜脈術中觀察解剖情況:72例中巖靜脈屬支有1~5支者 分別占1.4%(1例)、 33.3%(24例)、51.4% (37例)、 11.1%(8例)、 2.8%(2例)。 兩組手術時間、術中見責任動脈壓迫程度等比較,差異無統計學意義。腦裂組術中巖靜脈破裂或被切斷的發生率小于常規組,差異有統計學意義(<0.05,表2)。
2.1.2 術后療效 術后第7天,腦裂組治愈29例(80.6%),顯效3例(8.3%),有效1例(2.3%),無效3例(8.3%),有效率為91.6%;常規組治愈20例(55.6%),顯效7例(19.4%),有效5例(13.9%),無效4例(11.1%),有效率為88.9%;兩組療效比較,差異無統計學意義(=6.063,=0.109);但腦裂組治愈率高于常規組,差異有統計學意義(=5.171,=0.023)。
2.1.3 術后并發癥 兩組病例均未出現嚴重的術后并發癥,如聽力喪失、小腦出血或小腦梗死等,無死亡病例。腦裂組術后并發癥包括發熱5例(13.9%),頭痛3例(8.3%),腦脊液漏1例(2.8%);常規組術后并發癥包括發熱3例(8.3%),頭痛5例(13.9%),腦脊液漏1例(2.8%);上述并發癥都在出現后4~10 d內恢復,兩組并發癥發生率比較,差異無統計學意義(=1.000,=0.607)。
2.2 術后隨訪 術后6個月隨訪,腦裂組總有效33例均無復發;常規組總有效32例中,復發6例(18.8%),腦裂組復發率小于常規組(=4.763,=0.029),差異有統計學意義。
3 討 論
微血管減壓術是治療原發性TN的首選手術方法,該治療是將責任血管與三叉神經用墊棉隔離,不破壞神經結構的完整性及保持其正常功能,療效可靠。微血管減壓常用手術入路為枕下乙狀竇后經小腦上外側入路,通常經過開顱前甘露醇脫水、術中充分釋放腦脊液以及利用體位讓小腦半球自然下垂的等手段,可以讓大多數病例獲得較好的暴露及操作空間;但部分病例由于傳統小腦外側手術入路的視角及三叉神經與巖靜脈及面聽神經的毗鄰關系等因素,制約了三叉神經的顯露范圍,尤其巖靜脈屬支眾多、迂曲、主干粗短等情況會嚴重影響三叉神經全程尤其是入腦干處的探查及手術操作。大多數情況下可通過對小腦半球、巖靜脈及三叉神經的牽拉增加暴露空間,從而滿足術中對三叉神經的全程探查及其與責任血管分離操作要求,但過度牽拉增加了小腦挫傷、巖靜脈破裂及三叉神經損傷的風險。本研究中,常規組發生了6例巖靜脈破裂,均通過明膠海綿壓迫及電凝焊燒后快速止血,術后未出現嚴重并發癥。在巖靜脈破裂出血病例中雖然絕大多數破裂通過明膠海綿壓迫及電凝焊燒均能很好完成止血也少見相關并發癥,但巖靜脈出血的發生會嚴重影響手術進程,打擊術者信心,增加止血過程中毗鄰神經血管等結構的損傷風險。
小腦水平裂是小腦半球最大的水平裂隙,其前外側端與小腦腦橋裂相接。小腦腦橋裂位于腦橋小腦角處,分為上肢和下肢,呈 V形,頂點與小腦水平裂相接,術中可從小腦水平裂外側開始解剖該腦裂,直到小腦水平裂與小腦腦橋裂的交界處,繼續向三叉神經方向解剖小腦腦橋裂上肢,小腦腦橋裂上肢終端即為手術所需顯露的三叉神經根入腦區。Matsushima等對小腦腦橋裂的手術入路的顯微解剖研究表明,打開小腦腦橋裂即可暴露三叉神經根部。巖靜脈位于三叉神經的背外側,在傳統常規組入路巖靜脈容易阻擋三叉神經,尤其在巖靜脈主干及屬支發育粗大的病例需向上方及背側牽拉,容易導致巖靜脈破裂。腦裂入路組從背側及尾側方增加了觀察及操作空間,術中如需牽拉巖靜脈,僅需向上方牽拉即可,減少了巖靜脈直接牽拉張力;同時隨著CHF-CPF的解剖范圍增加,巖靜脈也隨著小腦上半部被推向頭側,因此巖靜脈的松弛度增加,也減少了巖靜脈出血的風險。
對于巖靜脈異常發達的病例,常規入路下通過牽拉小腦半球及巖靜脈等手段,仍無法獲得好的暴露,這時需切斷部分巖靜脈屬支甚至主干,才能獲得充分的暴露及操作空間。目前主流研究表明,巖靜脈的切斷可能會導致小腦腫脹出血及聽力下降等嚴重并發癥,對術中切斷巖靜脈應持謹慎態度。腦裂入路方向即使有巖靜脈阻礙三叉神經暴露,在充分開放局部蛛網膜下腔間隙情況下,一般不需切斷巖靜脈,極少數需切除巖靜脈部分屬支即可獲得滿意暴露。通過術中腦裂組的手術入路暴露前可以觀察三叉神經腦干端的暴露范圍,該暴露范圍內血管錯綜復雜,毗鄰腦干,但所有重要的解剖結構都已暴露完全,手術難度明顯降低。
三叉神經微血管減壓術的致殘甚至致死病例多數與巖靜脈的處理不當有關;因此在微血管減壓術中,對巖靜脈的保護顯得尤為重要。在通過腦裂組的手術入路充分解剖CHF-CPF后可獲得更加滿意的三叉神經暴露,對于巖靜脈屬支發達病例也僅需適度牽拉即可,在本研究腦裂組所有病例均未切斷巖靜脈屬支或主干。在臨床中我們也發現,CHF-CPF自然腔隙空間多數隨著年齡的增加而增加,中老年人群CHF-CPF多數容易解剖。腦裂組所有病例未出現因解剖小腦水平裂導致小腦半球損傷及毗鄰血管破裂出血情況發生。
本研究總體患者手術有效率達90.3%,腦裂組手術總體有效率91.6%,與國內報道手術有效率相當。CHF-CPF入路相對傳統常規組,在REZ區的暴露有一定的優勢,為三叉神經入腦干端的探查與操作提供了便利,增加了巖靜脈的安全保障。對于巖靜脈分支多、粗大并對三叉神經遮擋嚴重及小腦外側面與巖骨間隙相對狹小的病例可優先考慮采用腦裂入路,由于面聽神經與腦裂組解剖關系密切,在解剖CHF-CPF時需注意面聽神經的保護,術中不宜過分騷擾面聽神經,以免出現聽力受損及面癱等并發癥。

