注意缺陷多動障礙兒童共患對立違抗性障礙與父母養育方式的相關性
寇聰 吳趙敏 劉娟 操小蘭 楊斌讓
(1.汕頭大學醫學院,廣東汕頭 515000;2.深圳市兒童醫院兒童保健與心理健康中心,廣東深圳 518000)
注意缺陷多動障礙 (attention deficit hyperactivity disorder,ADHD)是兒童最常見的神經發育障礙之一,注意力不集中、多動和沖動是ADHD的3個最典型癥狀[1]。我國兒童ADHD患病率為6.26%[2]。ADHD易共患其他神經發育/精神障礙性疾病[3-4]。對立違抗性障礙(oppositional defiant disorder,ODD)以頻繁的敵對和反抗為特征,是最常見的兒童行為障礙之一[5],也是ADHD最常見的共病性疾病,約有26.1%的ADHD患者共患ODD[6]。
研究發現,ADHD共患ODD兒童的行為問題[7]和執行功能受損程度[8]較單純ADHD兒童更嚴重,ADHD共患ODD的臨床治療較單純ADHD治療難度更大,預后不佳。然而ADHD共患ODD的危險因素尚未明確,現有的研究結果存在爭議。有研究認為是社會心理因素,特別是父母的不良養育方式導致ADHD患兒伴發了ODD[9],但樣本量較小;也有研究支持生物遺傳因素是ODD形成的內在基礎[10-11]。本研究通過大樣本流行病學調查,進一步探討ADHD兒童共患ODD與父母養育方式的相關關系。
1 資料與方法
1.1 研究對象
本研究設計為病例對照研究。研究對象包括ADHD共患ODD的兒童(ADHD共患ODD組)和ADHD未共患ODD的兒童(單純ADHD組)。選取2017年6月至2021年6月就診于深圳市兒童醫院兒童保健與心理科門診的患兒,經主治醫師或以上級別的精神科醫師篩選出符合精神障礙診斷與統計手冊(第4版)關于ADHD的診斷標準[12],同時通過學齡兒童-情感障礙和精神分裂癥問卷-目前和終生版(Kiddie-Schedule for Affective Disorders and Schizophrenia for School-Age Children-Present and Lifetime Version,K-SADS-PL)[13]診斷訪談確認符合ADHD診斷標準、共患或未共患ODD的患兒。
1.2 納入和排除標準
納入標準包括:(1)年齡6~12歲,性別不限;(2)同時通過K-SADS-PL診斷訪談確認符合ADHD診斷標準,其中共患ODD的ADHD兒童符合ODD診斷標準[14];(3)中國修訂韋氏兒童智力量表(第4版)測查總分≥80分。
排除標準:(1)廣泛發育障礙、精神發育遲滯、兒童精神分裂癥、情感障礙等精神障礙性疾病;(2)嚴重的、導致昏迷的腦外傷史;(3)有神經系統疾病或者其他嚴重的軀體疾病。
1.3 調查工具
1.3.1 診斷和分型工具 采用半定式診斷檢查表K-SADS-PL進行ADHD的臨床診斷和分型[13]。該工具已在國內外廣泛用于兒童青少年當前及既往精神障礙史的評定,實施訪談及檢查對象為患兒及其家長,歸納所有信息后最終達成綜合評分。K-SADS-PL一方面可以對ADHD、ODD、抽動穢語綜合征、情感障礙、焦慮障礙、精神病性障礙等常見的精神疾病進行診斷,保證入組病例均符合ADHD診斷標準,同時也將ADHD共患ODD的兒童和未共患ODD的兒童進行區分,避免醫生臨床診斷的主觀性,保證入組病例的同質性;另一方面可以對ADHD進行診斷分型:ADHD-I(注意缺陷型)、ADHD-HI(多動沖動型)、ADHD-C(混合型)。
1.3.2 調查表 (1)《父母養育方式量表(父母填寫版)》。常用的《父母養育方式量表(兒童填寫版)》具有良好的效度與信度,但低學齡(6~8歲)兒童填寫該量表存在困難,可由父母填寫[15]。本研究團隊在《父母養育方式量表(兒童填寫版)》的基礎上修訂為《父母養育方式量表(父母填寫版)》,并做了效度及信度評價,顯示有較好的效度與信度[16]。
(2)一般情況調查表:包括患兒的年齡、性別,以及父母的年齡、文化程度等。
1.4 統計學分析
采用SPSS 21.0統計軟件對數據進行處理與分析。正態分布的計量資料采用均值±標準差(±s)表示,組間比較采用成組t檢驗;非正態分布的計量資料采用中位數(四分位數間距)[M(P25,P75)]表示,組間比較采用Mann-WhitneyU檢驗;計數資料用例數和百分率(%)表示,組間比較采用卡方檢驗。采用多因素logistic回歸分析(逐步回歸法)探討ADHD兒童共患ODD的影響因素。P<0.05為差異有統計學意義。
2 結果
2.1 一般資料
共納入482例ADHD患兒,其中ADHD共患ODD組160例(33.2%),單純ADHD組322例(66.8%)。根據ADHD亞臨床分類,其中ADHD-I型194例(40.2%),ADHD-HI型22例(4.6%),ADHD-C型266例(55.2%)。
2.2 各因子單因素分析
單純ADHD組和ADHD共患ODD組性別、年齡、父母年齡、父母文化程度及父母養育方式各因子得分的比較差異均無統計學意義(P>0.05);兩組ADHD類型構成比差異有統計學意義(P<0.001)。見表1。
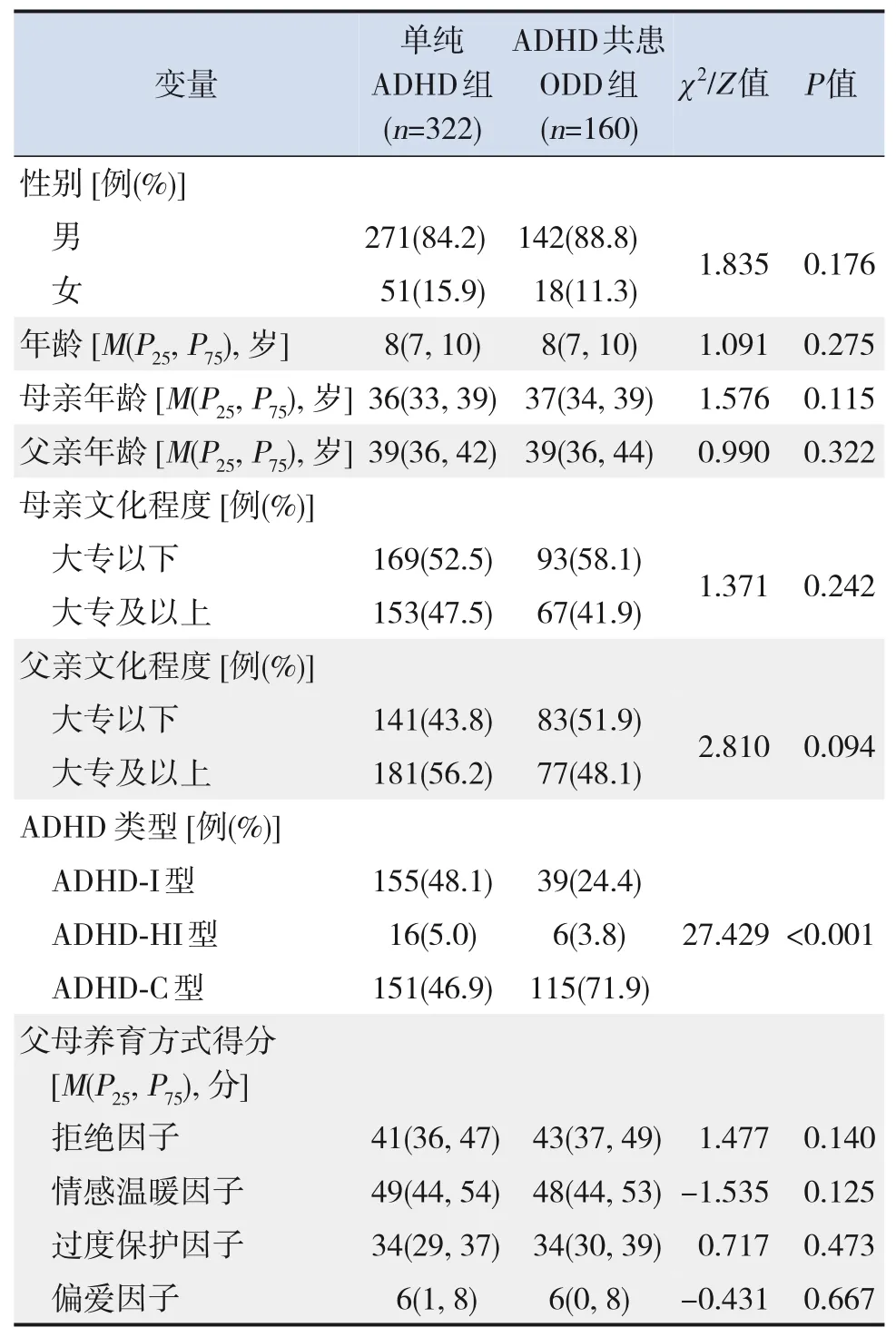
表1 ADHD共患ODD組與單純ADHD組各變量單因素分析
2.3 不同類型ADHD共患ODD影響因素的多因素logistic回歸分析
進一步分析ADHD-I型和ADHD-C型ADHD患兒共患ODD的影響因素(ADHD-HI型病例數少,不納入分析),將患兒性別、年齡、ADHD類型、父母親年齡、父母親文化程度、父母養育方式各因子得分作為自變量,是否共患ODD作為因變量,多因素logistic逐步回歸法分析顯示:對于ADHD-I型患兒,患兒年齡大是共患ODD的危險因素(P<0.05),父親文化程度高是保護因素(P<0.05),而父母養育方式得分等與共患ODD無顯著關聯(P>0.05),見表2。對于ADHD-C型患兒,以上所有自變量均未進入回歸方程(P>0.05)。
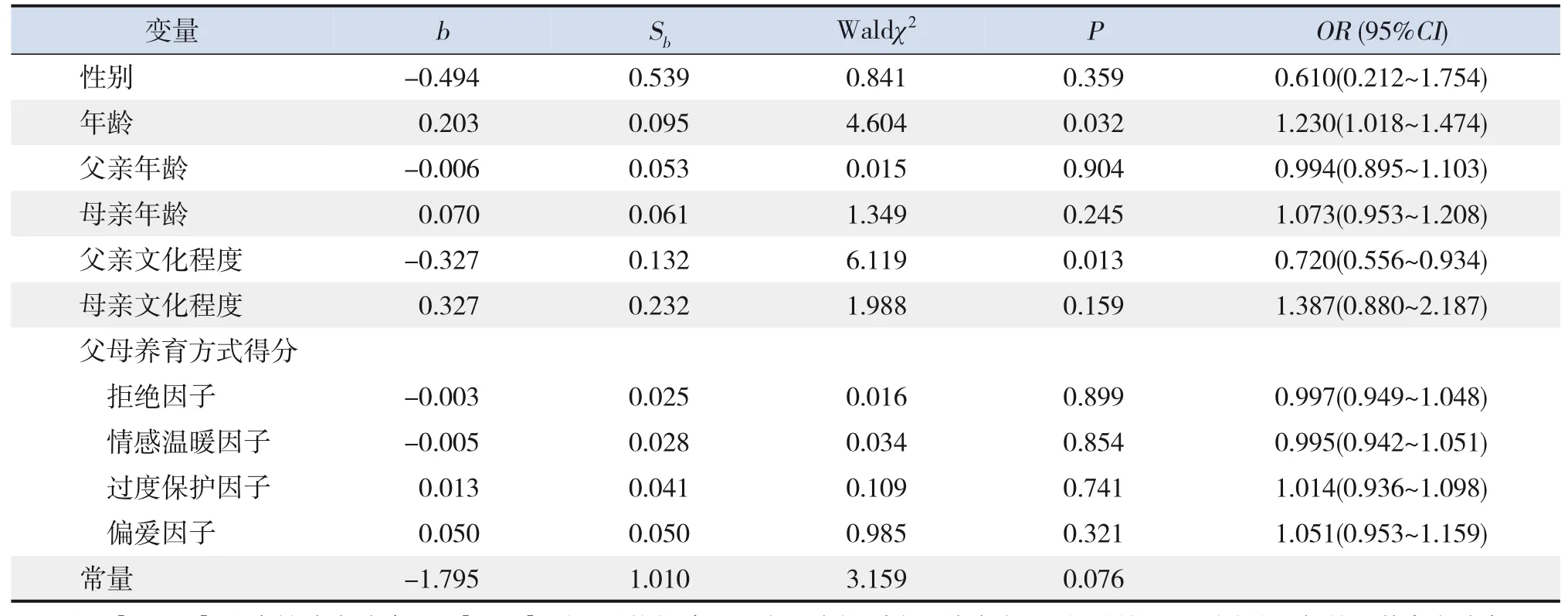
表2 ADHD-I型患兒共患ODD影響因素的多因素logistic回歸分析
3 討論
有研究發現,對ADHD患兒施行體罰或者不恰當的父母監護方式,都會引起兒童的反抗行為,進而導致ODD[9]。2018年安徽省精神衛生防治中心觀察124例伴或不伴ODD的ADHD患者的研究發現,懲罰嚴厲、過分干涉的教養方式是ADHD患兒出現ODD的危險因素[17];2011年Harvey等[18]對199例ADHD兒童的追蹤隨訪發現,父母養育方式不當是ADHD兒童出現ODD的危險因素。以上這些研究都得出ADHD患兒共患ODD很大程度受父母養育方式影響的結論,然而這些研究的結論可能因樣本量較小而缺乏代表性。另一方面,這些研究沒有對入組病例采取K-SADS-PL診斷訪談來進行ADHD未共患ODD和共患ODD的分組,不一定能保證入組病例的同質性,可能造成選擇偏倚。本研究設計為大樣本的病例對照研究,采用能保證病例同質性的評定工具,研究共患ODD的ADHD與父母養育方式的相關關系就顯得很有意義。
本研究納入了482例ADHD患兒,分析其共患ODD的相關因素,發現ADHD患兒的父母養育方式與患兒是否共患ODD沒有相關性。由于疾病特點,共患ODD的ADHD患兒往往難以管理自己的行為及情緒,在學習、生活中造成嚴重不良影響,而患兒父母也可能因此發生適應障礙、焦慮、抑郁等系列心理問題,生存質量受到嚴重影響,從而導致父母可能會采取一些不恰當的養育方式應對患兒,造成對ADHD共患ODD的患兒父母都有養育方式不良的刻板印象。既往多項研究支持生物遺傳因素與ODD的發生密切相關:李君等[10]研究證明遺傳因素在ADHD共患ODD中具有重要的作用;Liu等[11]對ODD兒童的病變基因NET1進行分析,發現ODD患兒性別不同,NET1基因片段的重復拷貝數不同,導致癥狀表現不同[11];孫黎等[19]發現單純ADHD兒童腦發育遲緩,ADHD共患ODD兒童右腦有序度差,提示兩組兒童可能具有不同的神經病理機制;神經認知缺陷相關研究發現,相較于單純的ADHD,ADHD共患ODD存在更多神經認知缺陷,主要體現在抑制能力、工作記憶、面部情緒識別和時間處理能力方面均存在異常,單純ADHD患者僅在工作記憶和時間處理能力方面存在異常[20]。
本研究進一步分析了ADHD最常見兩型(ADHD-I型和ADHD-C型)患兒共患ODD的影響因素。多因素logistic回歸分析顯示,在ADHD-I型患兒中,患兒年齡越大,共患ODD的風險越大。這可能與本研究只關注患病率有關,因為隨著年齡增大,ODD診斷率增加[21]。本研究還顯示,父親文化程度越低,ADHD-I型共患ODD的風險越大。有研究發現,父親的文化程度與ADHD共患ODD的治療效果有關,這可能與文化程度高的父親對治療有更好的依從性有關[22]。另據報道,文化程度低的父親對訓練課程所教授的技能缺乏理解,或者缺乏將技能與孩子的需要相結合的能力[23]。既往的研究分析是針對ADHD整個群體,尚未有研究就各亞型ADHD共患ODD的風險因素做細化分析,本研究就ADHD-I型和ADHD-C型共患ODD的風險因素進行了分析,然而研究結果只是初步的發現,有待進一步驗證。
綜上所述,本研究通過大樣本的病例對照研究發現,ADHD患兒是否共患ODD與父母的養育方式無相關性。對于ADHD-I型患兒,患兒年齡較大,父親文化程度較低,共患ODD的風險較高。在臨床診療工作中,應減少對ADHD共患ODD的患兒父母都有養育方式不良的刻板印象,從多角度尋找共患ODD的原因,以提供合理的干預建議。
利益沖突聲明:所有作者均聲明不存在利益沖突。

