不同類型黏膜下子宮肌瘤患者行宮腔鏡手術治療對其妊娠結局的改善探討
文/楊華
黏膜下子宮肌瘤屬于一種良性腫瘤,為避免病情惡化,需及時采取有效的治療,手術療法為當前臨床中治療此病的理想方式,傳統開腹手術由于創傷較大,容易影響子宮激素分泌以及收縮功能,加劇宮頸形態變化程度,影響患者術后康復效果及妊娠結局。宮腔鏡手術為一種微創手術,目前已被普遍應用于婦科相關疾病的治療中,此項手術操作簡便,且創傷性小,因此十分有利于患者術后恢復,且對其宮頸形態造成的手術二次損傷性較小,可提高術后妊娠成功率。基于此,本研究中對本院于2020年2 月至2021 年2 月收治180 例不同類型黏膜下子宮肌瘤患者實施傳統開腹手術與宮腔鏡手術的效果進行了研究分析。
1 資料與方法
1.1 一般資料
選取180 例不同類型黏膜下子宮肌瘤患者于2020 年2月至2021 年2 月接受診療,根據手術方式的不同分為對照組90 例(采取傳統開腹手術治療)與研究組90 例(采取宮腔鏡手術治療)。對照組平均年齡(46.28±5.36)歲,病程(3.69±1.33)年,病情類型為0 型30 例、Ⅰ型30 例、Ⅱ型30 例,肌瘤直徑平均(9.72±0.55)cm。研究組平均年齡(46.69±5.70)歲,病程(3.56±1.22)年,病情類型為0 型30 例、Ⅰ型30 例、Ⅱ型30 例,肌瘤直徑平均(9.83±0.46)cm。以上兩組患者年齡、病程、病情類型、肌瘤直徑等資料無統計學意義(P >0.05),入選患者均對本次研究知情,且本研究得到本院倫理委員會批準。
不同類型黏膜下子宮肌瘤主要依據子宮肌層與子宮肌瘤之間的關系進行分型,0 型為黏膜下肌瘤有蒂,未在子宮肌層出現擴散情況;Ⅰ型為黏膜下肌瘤無蒂,在子宮肌層出現<50%的擴散情況;Ⅱ型為黏膜下肌瘤無蒂,在子宮肌層出現≥50%的擴散情況。
納入標準:符合黏膜下子宮肌瘤診斷標準與手術指征;年齡28-60 歲;要求保留生育功能且計劃術后妊娠。排除標準:合并其他宮頸及子宮類嚴重疾病,例如宮頸癌以及子宮內膜核心病變等;不要求保留生育功能;存在不規則陰道出血;手術禁忌證或不耐受;既往多次接受宮頸相關手術治療;伴有嚴重心血管疾病、肝腎功能障礙及惡性腫瘤。
1.2 方法
對照組實施傳統開腹手術,月經結束后5d 對患者進行手術治療。全麻后,于下腹位置做一個10cm 左右的切口,逐層分離皮下及前鞘組織,明確子宮肌瘤位置,鈍性分離肌瘤組織,常規縫合瘤腔,無出血后關閉腹腔。
研究組實施宮腔鏡手術,月經結束后5d 對患者進行手術治療,術前常規禁飲禁食,并予以患者米索前列醇。手術當日進行肥皂水灌腸操作。采取靜脈麻醉或聯合阻滯麻醉,將患者子宮肌瘤包膜切開,依據患者病情實際情況選擇不同的切法,打開包膜后予以劑量為20U 的縮宮素進行靜脈滴注,以達到促進子宮收縮的效果。于宮腔內擠入肌瘤組織,判斷病灶組織處子宮肌壁深度后進行肌瘤病灶切除操作,謹防出血風險,整個手術流程需在宮腔鏡影像學基礎上協助完成,最后立即送檢病理組織。
兩組患者術后均接受抗感染及激素類藥物治療,且進行為時1年的隨訪,叮囑其按時復診,為其提供妊娠指導等。
1.3 觀察指標
觀察兩組0 型、Ⅰ型、Ⅱ型黏膜下子宮肌瘤患者的療效、手術相關指標、術后并發癥、術后妊娠結局指標。(1)療效為顯效:臨床體征及癥狀消失,子宮功能恢復程度高;有效為臨床體征及癥狀改善,子宮功能恢復良好;無效為不能達到以上標準。(2)手術相關指標:包括手術用時、手術失血、下床活動時間及總住院時間指標。(3)術后并發癥:包括宮腔感染、陰道出血、子宮穿孔。(4)術后妊娠結局:包括足月生產、流產、早產、難產、子宮破裂。
1.4 統計學分析
采用SPSS.26 軟件,計數資料用x計算,計量資料用t 計算,P <0.05 說明具有統計學差異。
2 結果
2.1 療效比較
研究組0 型(100%)、Ⅰ型(96.67%)、Ⅱ型(96.67%)黏膜下子宮肌瘤患者治療總有效率均顯著高于對照組0 型(80%)、Ⅰ型(73.33%)、Ⅱ型(73.33%)黏膜下子宮肌瘤患者治療總有效率,P <0.05,見表1。
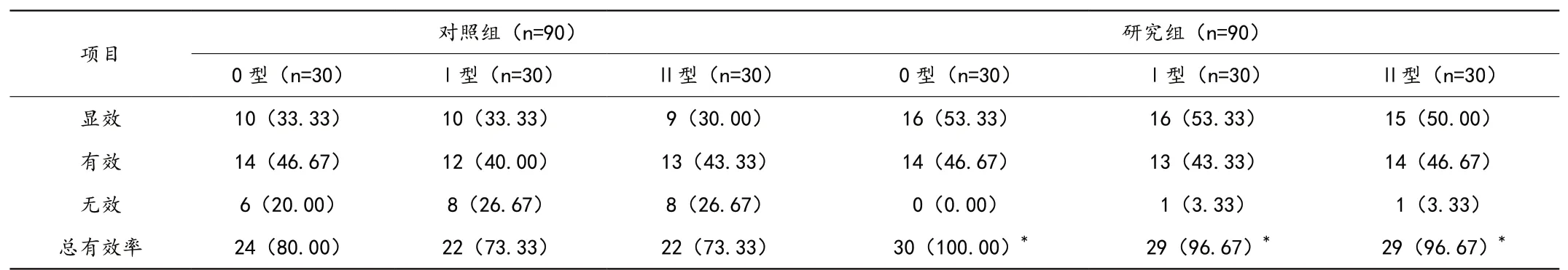
表1 療效比較[n(%)]
2.2 手術相關指標比較
研究組0 型、Ⅰ型、Ⅱ型黏膜下子宮肌瘤患者手術用時、手術失血、下床活動時間及總住院時間指標均明顯優于對照組,P <0.05,見表2。
表2 手術相關指標比較(±s)
2.3 術后并發癥比較
研究組0 型(3.33%)、Ⅰ型(10%)、Ⅱ型(6.67%)黏膜下子宮肌瘤患者術后并發癥總發生率顯著低于對照組0 型(20%)、Ⅰ型(30%)、Ⅱ型(30%)黏膜下子宮肌瘤患者術后并發癥總發生率,P <0.05,見表3。

表3 術后并發癥比較[n(%)]
2.4 術后妊娠結局比較
研究組0 型、Ⅰ型、Ⅱ型黏膜下子宮肌瘤患者術后妊娠結局整體優于對照組,P <0.05,見表4。
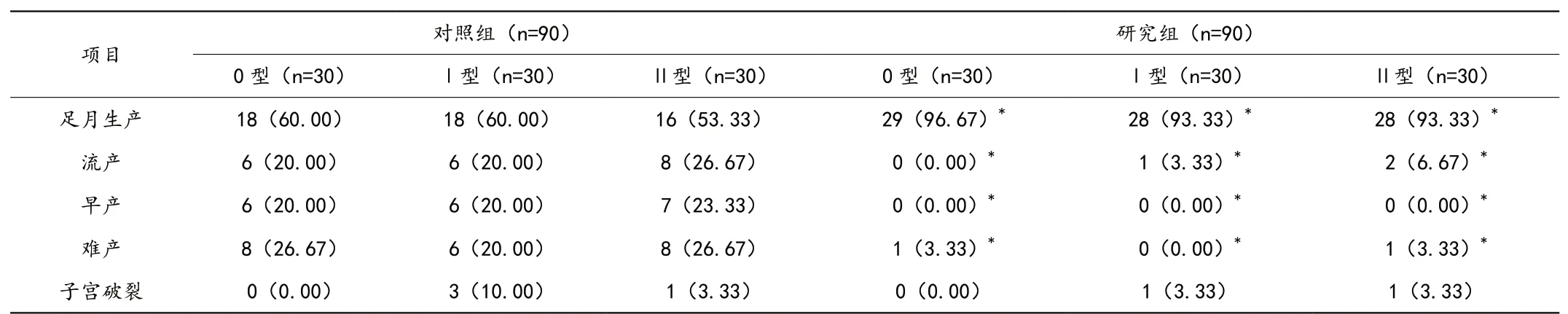
表4 術后妊娠結局比較[n(%)]
3 討論
宮腔鏡手術對傳統開腹手術創傷性較大的缺點進行了彌補,且可更為清晰地觀察患者病灶組織,提高肌瘤清除效果以及清除準確性,保障治療效果確切、徹底,同時,較小的創傷可維持患者良好的宮腔環境,促使其術后盡早恢復規律月經,減少手術瘢痕,滿足愛美需求,保障生育能力。
本次研究顯示,研究組0 型(100%)、Ⅰ型(96.67%)、Ⅱ型(96.67%)黏膜下子宮肌瘤患者治療總有效率均顯著高于對照組0 型(80%)、Ⅰ型(73.33%)、Ⅱ型(73.33%)黏膜下子宮肌瘤患者治療總有效率,P <0.05。研究組0型、Ⅰ型、Ⅱ型黏膜下子宮肌瘤患者手術用時、手術失血、下床活動時間及總住院時間指標均明顯優于對照組,P <0.05。研究組0 型(3.33%)、Ⅰ型(10%)、Ⅱ型(6.67%)黏膜下子宮肌瘤患者術后并發癥總發生率顯著低于對照組0 型(20%)、Ⅰ型(30%)、Ⅱ型(30%)黏膜下子宮肌瘤患者術后并發癥總發生率,P <0.05。以上研究結果說明,相較傳統開腹手術,宮腔鏡手術創傷性更小,更利于獲得較高水平的臨床療效,十分有利于減少術后并發癥,縮短術后康復時間。宮腔鏡手術為微創手術,因此對患者造成的有創損害較小,術中可借助宮腔鏡影像技術全方位觀察手術操作過程及病灶組織,提高深層次肌瘤清除效果,減輕對不必要臟器組織的損害,進而提高治療效果,減少后遺癥以及并發癥,加快康復,減少對患者生活及工作的影響,有較高的經濟效益。本次研究還發現,研究組0 型、Ⅰ型、Ⅱ型黏膜下子宮肌瘤患者術后妊娠結局整體優于對照組,P <0.05。黏膜下子宮肌瘤容易影響患者子宮形態,增加妊娠難度,宮腔鏡手術對患者術后子宮及周圍組織的影響較小,且手術對患者子宮肌層的擴張程度相對較小,因此可避免子宮形態及結構改變而影響生育功能。同時,宮腔鏡手術較小的創傷性操作還可降低患者術后血液黏度以及紅細胞變形能力,且研究證實,這些血液流變學指標會在一定程度上影響生育功能,而減輕血液流變學失調現象有利于改善術后妊娠結局。宮腔鏡手術結合了光源系統、成像系統以及能源系統,這些復雜的技術不僅可簡化手術流程,且可提高手術安全性。但是需引起注意的是,宮腔鏡手術對醫生及護理人員的要求較高,為此,應在實施此項手術前對其進行培訓學習。受本次研究樣本較少等因素的影響,使得此次研究得出的術后康復速度指標、術后妊娠結局指標及術后并發癥發生率指標可能存在一定偏差,希望今后的研究中加以改進及彌補。
總結研究結果及相關討論可知,不同類型黏膜下子宮肌瘤患者行宮腔鏡手術,其療效、創傷性、術后康復時間指標、并發癥及妊娠結局指標均顯著優于實施傳統開腹手術治療,因此,該手術方式更適用于臨床推廣使用。

