胃十二指腸超聲充盈篩查在社區的應用價值*
文/李育嬋,王愛河,蔣雙蘭,余鳳
胃是消化道中最膨大的器官,其上接食管,下續十二指腸,一般正常成人胃的容積約為1000-3000ml。按照胃解剖分為四部分:①賁門部:是指賁門附近區域。②胃底部:指賁門水平線以上大彎的圓頂形膨出部分。③胃體部:是胃的主體部分,約占全胃的2/3,介于幽門部與胃底之間,上為賁門及胃底下緣,下是胃角。④胃竇幽門部:位于胃角切跡至幽門之間。十二指腸呈“C”形結構,包含升部、水平部、降部以及球部四個部分,是指在空腸與胃部之間的一個器官,成人的十二指腸的管徑在4 到5 厘米,長度在20 到25 厘米范圍,與腹后壁貼緊,屬于小腸中位置最深、管徑最粗、長度最短且固定性最好的小腸段。胃十二指腸超聲憑借其無創性、操作便捷、價格低廉等優勢深受臨床以及患者的歡迎,但常規的超聲診斷會受消化道生理結構特殊性的影響,導致其內容物會對診斷結果造成影響,存在一定的診斷盲區,造成漏診率以及誤診率較高。本研究旨在分析其在胃十二指腸類疾病中的具體應用價值,特對2021 年10 月~2022 年6 月期間在我社區衛生服務中心就診的100 例患者診斷資料進行整理分析,并做此匯總。
1 資料與方法
1.1 一般資料
以2021 年10 月~2022 年6 月期間在我院接受胃十二指腸超聲充盈檢查的就診者100 例為研究對象,對檢查結果進行記錄總結,并對于檢查結果為胃潰瘍以及十二指腸潰瘍的患者進行進一步的胃鏡診斷。70 例就診者中,男38 例,女32 例。年齡25 ~88 歲,平均年齡為(59.02±3.32)歲。所有就診者基礎資料對比(P >0.05)。院倫理委員會批準本研究的開展,且所有參與研究者及其家屬均了解研究相關內容,并簽署相關文書。
1.2 方法
八院超聲科技師走進社區坐診,對社區超聲醫生的胃腸超聲造影檢查技術進行指導、培養,同時強化社區超聲醫生人才隊伍建設。其中,胃腸超聲造影檢查技術指導方式包括通過科普、理論學習及多途徑授課,并配合上機實際操作和培訓,培訓結束后進行技能及理論考核,考核通過后可以上崗。同時八院超聲科技師還會為社區衛生服務中心的工作人員提供交流、學習、咨詢等機會,并對社區衛生服務中心篩查出的復雜陽性患者開放進一步治療的轉診通道。
石排社區衛生服務中心負責胃腸超聲造影檢查技術的開展以及自身對胃腸檢查技術水平的提升,同時進行相關社會科普、宣傳,收集病例,采集圖片,對陽性病例者進行隨訪復查。
胃腸超聲造影檢查技術所用設備:彩色超聲診斷儀型號為飛利浦IE33、日本/日立阿洛卡/F37、佳能及邁瑞DC-N3 彩色多普勒超聲診斷儀,探頭頻率為2.0 ~6.0 Hz,5 ~12Hz。胃腸充盈超聲造影劑。
檢查方法:對患者進行健康宣教,讓患者在就診前一天做好胃腸道準備,前一天晚餐應選用素食以及軟食,在檢查前6 到8 小時禁水禁食,排除急性胰腺炎、上消化道活動性出血、上消化道穿孔、急性胃擴張、急性腸梗阻等診斷禁忌證患者。診斷前先通過溫開水將造影劑調配好,劑量范圍為(500 ~600)mL。讓患者在接受檢查前的5到15 分鐘內口服(400 ~600)mL 的造影劑。檢查時將患者調整為坐位,服完剩余的造影劑,再對患者食管下段以及賁門斷面進行掃描檢查,對造影劑的通過情況進行觀察。再在左肋緣下放置后探頭,從左后上方將聲束從橫切、縱切進行掃描檢查。仔細觀察胃壁內部回聲、胃壁結構以及厚度、病變的形態、大小以及位置。對胃底進行檢查時,應先將患者調整為左側臥位體位,在劍突下方放置探頭,從后方將聲束從橫切、縱切進行掃描檢查。對十二指腸以及胃竇部進行檢查時,應先將患者調整為右側臥位體位,在右肋緣下放置探頭,從橫切、縱切開展連續掃描檢查。對檢查結果疑似為胃潰瘍以及十二指腸潰瘍的患者在其接受造影診斷后的1 到3 天內給予胃鏡診斷,以胃鏡診斷結果為金標準,評定胃十二指腸超聲充盈篩查診斷結果。
1.3 觀察指標[4]
正常胃腸超聲診斷依據:造影劑順利通過,賁門具有規則的形態,十二指腸壁光滑,具有良好的充盈度。胃正常蠕動,胃腔具有良好的充盈度,胃壁具有清楚的五層結構,幽門孔正常開放。
慢性淺表性胃炎超聲診斷依據為:胃竇部、胃角等局部胃壁存在輕度增厚,皺襞粗大,回聲低,表面有強回聲光斑以及淺小凹陷附著。
胃潰瘍超聲診斷依據為:胃壁呈現局限性增厚狀態,屬于低回聲,黏膜表面附著強回聲斑,存在深淺不等的凹陷,且腸內容物的流動不會引發光斑位置發生變化。胃壁的層次結構清晰度降低,黏膜表面會出現不超過5 毫米的凹陷,且胃壁厚度未超過15 毫米,胃壁增厚的地方軟度降低,但蠕動波能夠順利通過。
十二指腸潰瘍超聲診斷依據為:十二指腸球壁出現水腫,呈現增厚狀態,屬于低回聲,黏膜表面附著強回聲斑,存在深淺不等的凹陷,且腸內容物的流動不會引發光斑位置發生變化。
胃輕度下垂超聲診斷依據為:胃小彎弧線低點低于髂骨連線,胃下緣垂墜到盆腔中。
胃食管反流超聲診斷依據為:胃底造影劑出現高回聲,且回聲具有較佳的均一性,有反流時賁門打開,從胃內有造影劑順著賁門向食管內流入。無流時賁門閉合,食管的腹段中能夠觀察到較少劑量、呈高回聲的造影劑。
胃動力功能不良診斷依據為:胃體排空率存在顯著變化,排空時間明顯延長,胃蠕動波頻率減弱。
對于檢查結果為胃潰瘍以及十二指腸潰瘍的患者進行進一步的胃鏡診斷,以胃鏡診斷結果為金標準,評定胃十二指腸超聲充盈篩查診斷的準確率。
1.4 統計學方法
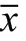
2 結果
2.1 70 例就診者的胃十二指腸超聲充盈診斷結果
70 例就診者中,有60 例被檢出胃十二指腸類疾病,陽性率為85.71%。其中,49 例患者為淺表性胃炎,占比81.67%;1 例患者為胃輕度下垂,占比1.67%;1 例患者為十二指腸潰瘍(見圖a、圖b),占比1.67%;3 例患者為胃潰瘍(見圖c),占比5.00%;1 例患者為胃食管反流,占比1.67%;5 例患者為胃動力功能不良,占比8.33%。
圖a 淺表性胃炎,十二指腸球部前壁微小潰瘍(治療前聲像)。
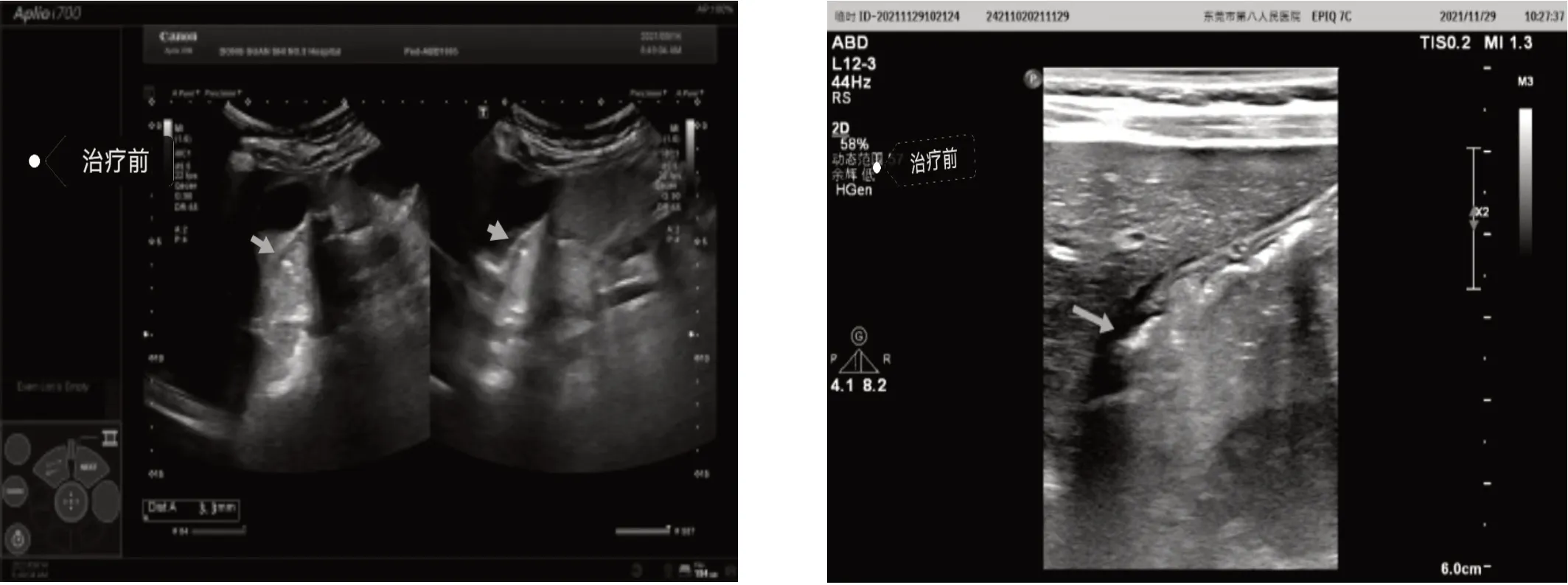
圖b 治療1 月后十二指腸球部前壁正常聲像圖。
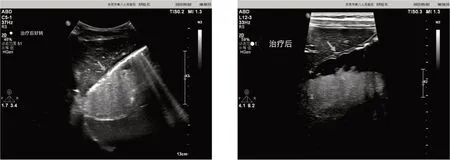
圖c 胃竇小彎側較大潰瘍聲像(病理及胃鏡證實)
2.2 超聲充盈診斷準確率情況
超聲診斷結果與病理診斷結果對比(P >0.05)。詳細情況見表1。

表1 超聲充盈診斷準確率情況 [n(%)]
3 討論
胃十二指腸潰瘍屬于消化內科的常見疾病,以胃部陣發性疼痛、惡心嘔吐、食欲減退為主要臨床癥狀。受該部位生理構造特殊性的影響,超聲診斷在對此部位進行掃描診斷時極易受到內容物以及氣體的干擾,極易出現相對盲區,故以往多會選擇X 線以及胃鏡等診察方式對此類疾病進行診斷。但對于社區衛生服務中心而言,其醫療條件有限,很難開展X 線以及胃鏡診療。隨著生活品質趨勢改變以及人口老齡化的到來,胃癌及胃病發病率一直持續高發,胃腸充盈超聲造影檢查技術對胃壁與十二指腸炎性改變及癌癥早期病變侵犯程度較敏感,而且對各種胃腸急腹癥超聲診斷為社區首診帶來及時明確的診治信息,開展胃腸道疾病超聲篩查在社區的應用是一種迫切的檢查需求。胃腸充盈超聲診斷有準確性高及病灶檢出率高等優點,且病人篩查依從性高,適宜人群廣,可以作為胃癌等疾病的初篩手段,適合在基層社區/農村地區推廣。現為探究胃腸充盈超聲診斷的具體應用價值,特做此研究。
本研究表明,70 例就診者中,有60 例被檢出胃十二指腸類疾病,陽性率為85.71%。其中,49 例患者為淺表性胃炎,占比81.67%;1 例患者為胃輕度下垂,占比1.67%;3 例患者為胃潰瘍,占比5.00%;1 例患者為十二指腸潰瘍,占比1.67%;1 例患者為胃食管反流,占比1.67%;5 例患者為胃動力功能不良,占比8.33%;超聲充盈診斷結果與病理診斷結果對比(P >0.05)。這證實了,超聲充盈診斷在胃十二指腸類疾病中具有較高的應用價值。這與黃松雄等學者在《福建醫藥雜志》中發表的《充盈法胃腸超聲造影檢查在健康體檢人群胃、十二指腸疾病普查中的應用分析》一文中提到的相應觀點一致,證實了本研究結果的可靠性。對其分析,超聲充盈診斷是通過口服造影劑將腸腔以及胃部進行充分的充盈,再利用超聲探頭透過腹部皮膚掃描十二指腸以及胃部,屬于近年來臨床新興的影像學診斷方式,能夠規避傳統常規超聲診斷期間受到氣體干擾的缺點。充盈診斷中,超聲波能夠將正位腸腔以及胃部穿透,使十二指腸以及胃內結構被清楚地觀察到,同時,醫生還能夠觀察到胃部的蠕動排空情況,對胃功能進行監測。該診斷方式不具有創傷性、安全有效、操作簡便,極易被體檢者所接受,適用于社區醫院推廣實施。
綜上所述,胃十二指腸超聲充盈篩查在社區衛生服務中心中開展具有較高的臨床價值。

