COOK宮頸擴張球囊與米索前列醇在延期妊娠引產中的作用分析
丁會會,李娜
(1.河南省新鄉市婦幼保健院婦產科,河南新鄉 453000;2.陸軍第八十三集團軍醫院婦產科,河南新鄉 453000)
延期妊娠是指月經周期規律,孕周滿41周至不滿42周之間的妊娠。延期妊娠屬于高危妊娠,其發病原因不明確,可能和遺傳因素、激素水平失調、胎兒畸形等相關,因其危險因素比較多,臨床主要采取預防措施,給予積極干預引產。所以及時終止妊娠非常重要,選擇何種方式終止妊娠要結合胎兒、胎盤、宮頸情況綜合考慮,宮頸不成熟者先促宮頸成熟再進行引產,可見宮頸是否成熟是引產成敗的關鍵因素。目前,臨床主要采用機械方法和藥物來促進子宮頸成熟,米索前列醇和 COOK宮頸擴張球囊是上述兩種促子宮頸成熟方法的典型代表,但二者具體應用價值臨床仍存在一定爭議。為比較應用效果,新鄉市婦幼保健院對延期妊娠產婦采用單獨用米索前列醇,單獨用COOK宮頸擴張球囊以及兩者聯合應用,對比三種方式促宮頸成熟、引產的臨床效果。
1 資料與方法
選取2019年3月—2021年3月期間,因延期妊娠在新鄉市婦幼保健院住院引產且宮頸不成熟的初產婦120例為研究對象,隨機分為A組、B組和C組,每組均40例。A組在陰道后穹窿處放米索前列醇片,B組放置COOK宮頸擴張球囊,C組聯合使用COOK宮頸擴張球囊與米索前列醇片。A組:年齡20~32歲,孕周41~41周,孕次1~4次,宮頸評分3~5分;B組:年齡20~31歲,孕周41~41周,孕次1~3次,宮頸評分2~5分;C組:年齡21~32歲,孕周41~41周,孕次1~3次,宮頸評分3~5分。三組孕婦的年齡、孕周、孕次、宮頸評分等基線資料比較差異無統計學意義(>0.05),具有可比性。見表1。
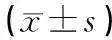
表1 三組基線資料對比
納入標準:①單胎頭位妊娠,孕周≥41周,<42周,且月經周期規律,符合《妊娠晚期促宮頸成熟與引產指南(2014)》相關標準;②Bishop宮頸評分<6分;③無米索前列醇使用禁忌證;④無高血壓、糖尿病、甲亢等產科合并癥;⑤無臀位、橫位等胎位不正,無相對或絕對頭盆不稱,無胎膜早破、胎盤早剝等產科并發癥。排除標準:①胎心監護NST無反應型;②有引產禁忌證者;③有臍帶先露、臍繞頸≥2周等臍帶胎盤異常者;④有軀體精神障礙不能配合者;⑤有嚴重臟器功能衰竭者。
1.3 治療方法
采用米索前列醇促宮頸成熟。常規消毒外陰,如陰道分泌物較多要給予擦拭干凈,將米索前列醇片25 μg(武漢九瓏人福藥業有限責任公司,國藥準字H20073696,0.2 mg/片)放于陰道后穹窿處,囑孕婦仰臥位臥床休息30分鐘以上。用藥期間嚴密觀察胎心變化及宮縮情況,用藥6 h后如仍無宮縮,再次陰道后穹窿放米索前列醇片,最大日劑量不能超過50 μg。若24 h后仍未臨產,Bishop宮頸評分≥6分則行人工破膜,破膜2 h后如無規律宮縮則靜滴縮宮素引產。如果宮頸仍不成熟者再次應用米索前列醇。
行COOK宮頸擴張球囊放置術。嚴格消毒外陰、陰道及宮頸,充分暴露宮頸后,避開胎盤附著方向,將宮頸擴張球囊插入至宮頸內口處,向紅色活塞連接的第一個球囊注入生理鹽水40 mL,待子宮球囊充盈后向外遷拉,直至子宮球囊緊貼于宮頸內口。向綠色活塞連接的第二個球囊注入生理鹽水20 mL,依次增加球囊內的液體量,每次增加注入生理鹽水20 mL,每個球囊最多不超過80 mL,球囊導管固定在孕婦大腿內側。等待進入活躍期后球囊自行脫出,或者放置球囊12 h后取出。球囊取出后若仍未臨產查Bishop宮頸評分≥6分,可行人工破膜術,破膜2 h后靜滴縮宮素引產。如果12 h后宮頸仍不成熟者,應為引產失敗,改為其他方法引產。
將COOK宮頸擴張球囊放置術與米索前列醇片放直腸聯合使用。米索前列醇片25 μg直腸給藥一次,同時行COOK宮頸擴張球囊放置術,放置方法同B組。每組入院后均進行相關檢查,如實驗室檢查、超聲、胎心監護及專科檢查等,若產婦出現宮縮過強、過頻給予抑制宮縮藥物。
①促宮頸成熟效果:觀察治療前和治療12 h后Bishop宮頸評分變化,根據宮頸評分提高的數值,來判定促宮頸成熟總有效率。顯效:宮頸評分提高≥3分,或有規律宮縮,已臨產;有效:宮頸評分提高1~2分;無效:宮頸評分無變化。總有效率=顯效率+有效率。②分娩結局:觀察兩組分娩方式的不同,有無軟產道裂傷、宮縮過強、新生兒窒息、肺炎等不良分娩結局發生情況。
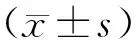
2 結 果
治療前三組Bishop宮頸評分比較差異無統計學意義(>0.05)。治療12 h后三組宮頸評分均較治療前提高(<0.01),三組比較差異有統計學意義(<0.01),C組評分更高。見表2。
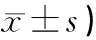
表2 三組宮頸評分對比(分,
三組促宮頸成熟總有效率比較差異有統計學意義(<0.05),C組促宮頸成熟總有效率更高。見表3。
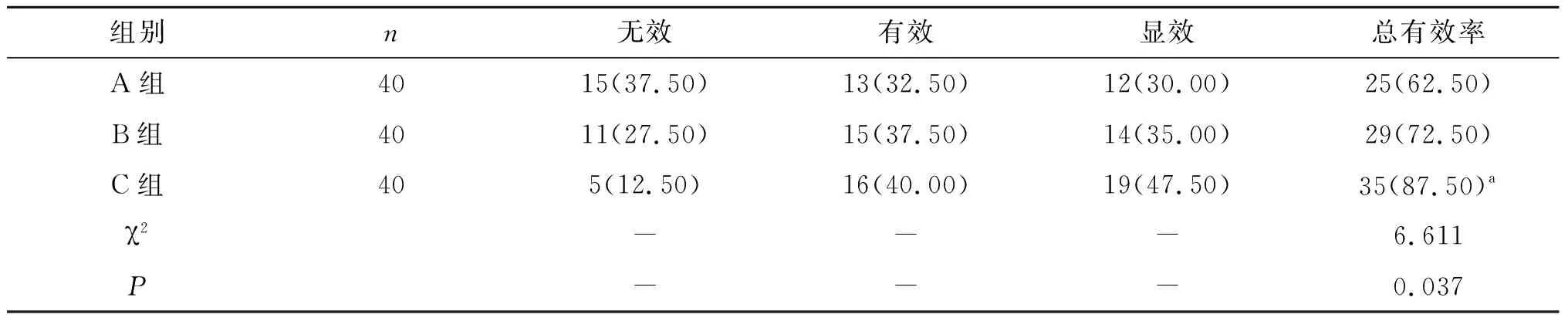
表3 三組促宮頸成熟效果對比[n(%)]
三組第一產程、第二產程及第三產程比較差異均無統計學意義(>0.05)。見表4。
表4 三組產程時間對比
三組剖宮產率比較差異有統計學意義(<0.05),C組剖宮產率更低;三組軟產道裂傷、新生兒窒息等不良分娩結局差異無統計學意義(>0.05)。見表5。
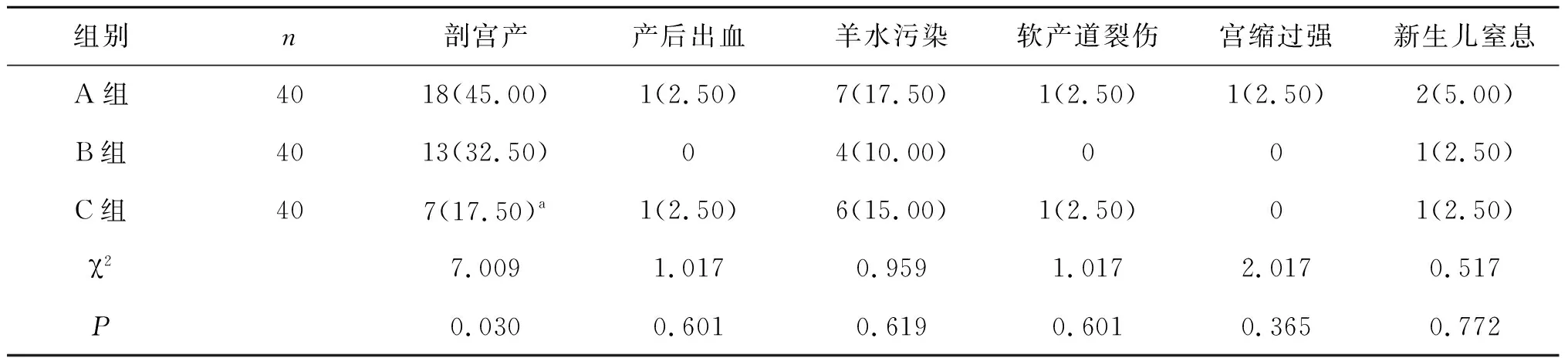
表5 三組分娩結局對比[n(%)]
3 討 論
自然分娩是一種正常生理現象,有利于產婦恢復及新生兒健康。妊娠40周以后,胎盤功能逐漸衰退,胎盤絨毛血管逐漸減少,血液循環逐漸下降,阻力顯著增加。所以對于已經延期妊娠但無生產跡象的孕婦要及時實施引產,促進自然分娩。若在宮頸不成熟的情況下進行引產,陰道分娩失敗率高,反而增加剖宮產率及母嬰并發癥,因此宮頸不成熟引產時,需先促宮頸成熟治療。而延期妊娠孕婦通常宮頸管成熟度相對較低,加之胎兒骨骼發育、生長,多存在無法順利通過狹窄且成熟度較低的宮頸管,進而使引產難度增加。分娩發動的基礎是宮頸成熟度及子宮下段的形成,宮頸的閉合是由膠原蛋白組成宮頸細胞外基質決定。在分娩過程中膠原蛋白分解,軟化宮頸的同時激活膠原蛋白酶、雌激素、前列腺素和孕激素等,刺激子宮肌層收縮,軟化宮頸,擴張宮口,然后啟動分娩機制。由此可見,選用安全、有效的引產方式是非常重要的,且孕婦引產成功的關鍵性因素為宮頸成熟度。
理想的促宮頸成熟效果應與生理性宮頸成熟相似,即促宮頸成熟的同時并不導致宮縮的發生。用藥物促宮頸成熟的缺點是,存在促宮頸成熟的同時引起宮縮,若宮縮過強可導致胎兒窘迫,甚至子宮破裂等一系列相關聯問題的出現。米索前列醇屬于前列腺素E1的衍生物,放于產婦陰道后穹窿處,可以激活宮頸膠原纖維酶、促使宮頸軟化,并刺激宮縮以增大宮口。米索前列醇促孕婦宮頸成熟具有價格低、性質穩定、作用時間長、容易保存等優點。但是,米索前列醇也存在子宮收縮過頻、子宮收縮不協調,甚至強直性子宮收縮、急產發生率增加等缺點。單獨使用米索前列醇在引產中存在一定的局限性,有些產婦單獨使用米索前列醇對宮縮沒有明顯的促進作用,并且可能耗時比較長,對產婦及胎兒可能造成一定的影響。本研究中單純使用米索前列醇促宮頸成熟無效15例,無效比例為37.5%,高于單純應用宮頸擴張球囊組及兩者聯合應用組。
COOK宮頸擴張球囊是一種機械性刺激宮頸成熟的技術手段,宮頸內外的兩個球囊同時對宮頸產生壓力,逐漸擴張宮頸,促進宮頸局部內源性前列腺素的合成與釋放,從而軟化宮頸。子宮擴張球囊有球囊放置后位置穩定,作用力準確,與米索前列醇相比其宮頸擴張作用較溫和,能減少宮縮次數等優點。宮頸擴張球囊憑借其同時促進宮頸軟化、成熟及子宮收縮作用,能夠有效平穩子宮收縮力,進而減少宮縮過于強烈造成的出血。球囊安全性較好,不會對子宮產生過度刺激,不會導致宮縮過強。在本研究中發現單純使用米索前列醇后有1例宮縮過強,而另外兩組均無宮縮過強現象發生。本研究顯示聯合使用COOK宮頸擴張球囊和米索前列醇,能明顯提高宮頸評分和促宮頸成熟有效率,治療12 h后聯合應用組宮頸評分為(8.60±0.70)分,促宮頸成熟總有效率為87.50%,三組產程比較差異無統計學意義,但聯合組剖宮產率低于單純應用米索前列醇組。
本研究結果顯示聯合使用COOK宮頸擴張球囊和米索前列醇,副作用小,臨床效果優于單獨使用其中一種方式,為臨床的選擇提供了一定的數據支持。

