某院橋本氏甲狀腺炎合并甲狀腺癌患者的統計分析
中國醫科大學附屬第一醫院血管甲狀腺外科(110000)
蘇思雯 李 晰△
橋本氏甲狀腺炎(Hashimoto′s thyroiditis,HT),又稱慢性淋巴細胞性甲狀腺炎,是最常見的自身免疫性疾病,也是引起甲狀腺功能減退的常見原因。其病理特征是甲狀腺內大量淋巴細胞、漿細胞浸潤以及甲狀腺組織纖維化。甲狀腺癌是發生在頭頸部的較為常見的惡性腫瘤,依據其組織病理學類型可分為乳頭狀癌、濾泡狀癌、髓樣癌和未分化癌,近年來HT合并甲狀腺癌的發生率在全球呈逐年增長的趨勢[1-2]。有關文獻報道,甲狀腺癌合并HT的患者占甲狀腺癌的22%~58%[3-7],關于二者的研究越來越多,但兩種疾病之間的關系一直存在爭議[8-9]。本研究將對某院血管外科/甲狀腺外科10年內HT合并甲狀腺癌的患者病例資料進行整理,分析患者的臨床狀況,為疾病的臨床診治策略以及治療方案提供參考依據,繼而提高患者的生存狀態,延長生存時間。
資料與方法
1.研究對象
整理某院血管外科/甲狀腺外科2008年1月1日到2018年1月1日期間的甲狀腺癌手術的患者資料,研究對象的納入標準需同時滿足:確診患有HT合并甲狀腺癌,排除患有高血壓、糖尿病等疾病,排除消化、循環、呼吸、血液、泌尿系統等疾病。患者平均年齡為(45.52±2.78)歲。對這10年的HT合并甲狀腺癌患者的臨床住院資料進行整理、分析并總結。
2.診斷標準
HT診斷標準:甲狀腺彌漫性腫大、質韌,特別是伴峽部椎體葉腫大,病理檢查結果顯示有HT特征性改變;術前血清TPO-Ab升高和(或)Tg-Ab升高;術前超聲提示甲狀腺彌漫性回聲減弱[10]。
甲狀腺癌診斷:經穿刺活檢病理,術中/術后病理檢查診斷為甲狀腺癌。
甲狀腺癌分期:按美國癌癥協會(American Joint Committe on cancer,AJCC)第七版甲狀腺癌TNM分期[11]對病理進行分期。
結 果
1.患者數據分析
HT合并甲狀腺癌的男性患者242例,占患病總數的21.89%,女性患者為864例,占患病總數的78.11%,女性患者病例數是男性患者病例數的3.57倍,即HT合并甲狀腺癌在女性患者較男性患者易發。
以年齡作為分組進行研究分析,30~50歲的患者有687例,占總數的62.12%,低于30歲和高于50歲的患者病例數分別為189例和230例。
HT合并甲狀腺癌的女性患者中,30~50歲的患者有622例,占患病總數的71.99%,低于30歲和高于50歲的患者病例數分別為129例和113例,分別占患病總數的14.93%和13.08%。HT合并甲狀腺癌的男性患者中,30~50歲的患者有65例,占患病總數的26.86%,低于30歲和高于50歲的患者病例數分別為60例和117例,分別占患病總數的24.79%和48.35%。這提示女性發病趨于年輕化,因此,對于年輕女性的甲狀腺結節應該更加給予高度的重視。
2.病理類型以及臨床分期
大多數患者是在臨床Ⅰ期(81.01%)。經超聲學檢查發現,對患者進行甲狀腺手術切除治療,術后病理結果顯示,HT合并甲狀腺癌時以乳頭狀癌(56.51%)為主(見表1)。

表1 研究對象的病理類型和臨床分期情況
3.超聲檢測及淋巴結轉移情況
研究對象在超聲檢測時發現,HT患者甲狀腺彌漫性回聲減弱,HT合并甲狀腺癌患者的甲狀腺超聲多呈現HT合并結節沙粒樣鈣化,超聲彈性分級大多在10以上,HT合并甲狀腺癌的患者單發性結節的病例數多于多發性結節病例數,少數患者有淋巴結轉移(見表2)。
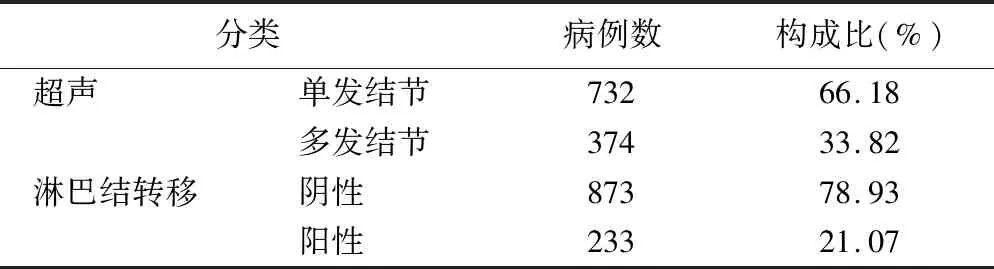
表2 研究對象的超聲結果和淋巴結轉移情況
4.術前患者甲狀腺功能
HT合并甲狀腺癌患者的血清TPO-Ab、TG-Ab、TSH水平明顯高于正常范圍(見表3),對于橋本氏甲狀腺炎的患者應注意血清TPO-Ab、TG-Ab的變化。
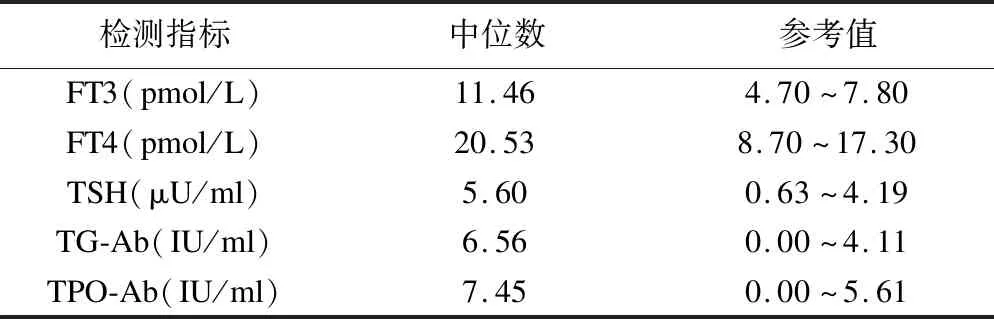
表3 甲狀腺功能檢測
5.手術治療
HT合并甲狀腺癌術前常難以明確診斷,因為多為微小癌、隱匿癌,大多于術中或術后病理診斷。臨床上多實施或甲狀腺次全切除術(565例,51.08%)或近全切除+中央區淋巴結Ⅰ期清掃(453例,40.96%)或甲狀腺全切除術(88例,7.96%)作為基本術式。
6.甲狀腺手術術后的并發癥
研究對象術后因喉上神經損傷致飲水嗆咳3例(0.27%),均在術后1~2周恢復正常。術后出血因喉返神經損傷致不同程度聲音嘶啞6例(0.54%),均在1周到3個月內發音恢復正常或好轉。術后因甲狀旁腺損傷致低血鈣,手足發麻2例(0.18%),無抽搐發生,予以補鈣后好轉,15天內恢復正常。術后出血需急診手術止血1例(0.09%)。研究對象術后總并發癥率0.99%,無長期并發癥。
7.甲狀腺手術患者的預后情況
對研究對象進行電話隨訪與病志查詢,患者術后中位生存時間為74.63月,復發率為0.16%。隨訪的研究對象會定期到醫院檢查,通過超聲檢測、甲狀腺激素、TSH等指標進行評估以及觀察研究對象的身體狀況,同時與醫生及時溝通病情,反映身體健康狀況。
討 論
HT合并甲狀腺癌多出現在女性人群中,尤其是30~50歲之間的女性,此階段女性的生活和工作壓力較大可能是重要的原因之一。此外,HT合并甲狀腺癌時病情多為隱秘,不易被發現,多由于甲狀腺結節手術治療,在術中或術后病理診斷才明確。因此,對于該疾病的患者通常是以甲狀腺結節來醫院就診或體檢發現,并進行手術治療。所以,對于HT女性病患應該定期的檢測以及復查,及時發現并治療。
在臨床治療上,手術治療是首選手段[12]。在手術的過程中,臨床上一般需要結合超聲等影像學的檢測,選擇適當的手術邊界,對一些可疑的結節會進行手術探查。為達到檢測甲狀腺功能狀態的目的,臨床上會進行血清FT3、FT4、TSH以及甲狀腺自身抗體等指標的檢測[13],并配合超聲檢查[14]。血清FT3、FT4、TSH等項目的檢測能夠了解到患者體內甲狀腺功能紊亂的程度,藥物治療是否有效。超聲檢查則是直觀了解甲狀腺是否發生癌變,是否存在淋巴結轉移等情況。由于甲狀腺功能亢進而使甲狀腺呈現病理狀態,也會對超聲診斷結果造成影響。在本研究中經病理結果顯示,甲狀腺乳頭狀癌在該疾病中較為多見,提示在超聲檢查中遇到乳頭狀結節病灶應引起足夠重視,對可疑的結節病灶進行手術及病理切片,以得到更加準確的結果,或者通過針吸活檢手段得到確切的信息[15]。
據統計發現,HT合并甲狀腺癌病患血清FT3、FT4、TSH、TPO-Ab和TG-Ab水平明顯高于正常值范圍,這間接表明此類患者體內內分泌系統存在紊亂現象,可能對甲狀腺甚至其他器官造成一定的損害,影響患者整體的健康情況,為其他疾病的發生埋下隱患。因此,對于該疾病應給予足夠的重視和關注。此外,本研究結果臨床分期中Ⅰ期患者比例較高,占該疾病81.01%,提示HT合并甲狀腺癌多為局限于甲狀腺內的腫瘤,最大直徑≤2cm[11],超聲結果和淋巴結轉移情況結果顯示多為單發結節、多無淋巴結轉移,這與良好的預后密切相關,同時也為手術治療提供了更大可能性。
手術治療該疾病是臨床上首選的治療手段,手術前根據患者的自身狀況,有無淋巴結轉移、年齡、病史等多個因素綜合考慮而制定出針對個體化的治療方案,選擇最為適合的、提高患者預后的手術方式。由于解剖位置的關系,在手術的過程中,臨床醫生應避免對喉返神經以及甲狀旁腺等造成損傷[15]。另外,術后的良好護理對病人的恢復具有積極影響[16],術后應密切關注患者的生命體征,避免因出血致使血腫壓迫而造成呼吸困難[16]。在對患者實行手術治療后,患者具有良好的術后生存狀態,存活率較好[16]。此外,基于病理分型、臨床分期以及淋巴結轉移等情況,HT合并甲狀腺癌病患多采用甲狀腺次全切除術,此種術式的選擇也為患者良好的預后和較低的并發癥提供了很大的可能性。
綜上所述,由于HT患者出現甲狀腺結節,增長快,掃描呈冷結節,應及時做穿刺結節已明辨結節性質。同時由于女性患者是該疾病的多發人群而且此病發病較隱匿,因此,臨床上應該對甲狀腺功能異常的女性病人給予高度的關注與重視,提醒她們定期復查,并
且通過超聲手段對其進行檢測,患者自身也應該定期前往醫院檢測,與臨床醫生及時溝通病情,以便他們了解病情,做出正確、及時的判斷和診治方案。

