培訓超聲醫生識別回盲部對小兒腸套疊準確分型的價值
鄧雨杭 張 敏 張倩榕 胡 薔 周曉暉 陳麗云
南華大學附屬長沙中心醫院超聲診斷科,湖南長沙 410004
腸套疊是兒童常見急腹癥之一,好發于3個月 至3歲的兒童[1]。腸套疊的發生機制是腸道異常活動引起腸管套入臨近腸管,回結型與小腸型在小兒腸套疊中占80%~95%[2]。小腸套疊大多能自動松解,無需特殊干預[3],而回結型腸套疊大多不能自行松解[4],需要灌腸或手術治療。腸套疊在超聲上表現為“同心圓”“套筒征”,僅憑這個征象無法對腸套疊進行準確分型。文獻報道超聲探查回盲部及升結腸有助于小兒腸套疊的鑒別,準確率可達100%[5]。然而超聲識別回盲部并非易事,超聲醫生需要經過培訓才能掌握應用。本研究采用回顧性研究來探討培訓超聲醫生識別回盲部對鑒別小兒腸套疊的價值。
1 資料與方法
1.1 一般資料
回顧性研究2018年9月至2019年12月在南華大學附屬長沙中心醫院(我院)診斷為腸套疊的患兒共146例。納入標準:①經超聲檢查診斷為腸套疊;②年齡0~14歲;③由2名醫生共同診斷,其中1名為固定的高年資審核醫生。排除標準:失訪的患者。小腸套疊經過臨床觀察24 h均自發復位,回結型腸套疊通過鹽水灌腸或氣灌腸證實。參與首診的超聲醫生共19名。本研究通過我院醫學倫理委員會批準。
1.2 診斷標準
回結型腸套疊(圖1A)診斷標準為以下四條滿足任意兩條:①同心圓直徑≥3 cm;②其內可見淋巴結;③右下腹未見“蘑菇頭”樣回盲部結構;④正常升結腸消失。小腸套疊(圖1B)診斷標準為以下四條滿足任意兩條:①同心圓直徑<3 cm;②套內未見淋巴結;③右下腹可見正常回盲部結構;④升結腸可見[3,5]。首先由首診醫生對患兒的檢查做出診斷,然后由審核醫生判斷對錯并發布診斷報告書。審核醫生為固定的高年資醫生,曾在兒童專科醫院接受過相關培訓,擅長小兒腹部超聲診斷。
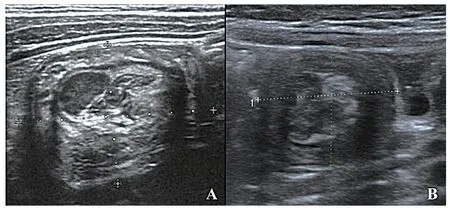
圖1 A:4歲男孩,同心圓位于右上腹,直徑>3 cm,套內可見腫大淋巴結,經鹽水灌腸證實為回結型腸套疊;B:3歲女孩,同心圓位于右下腹,直徑<3 cm,套內未見淋巴結,24 h內復查自行松解
1.3 培訓內容
參與診斷的19名超聲醫生均能通過“同心圓”“套筒征”等征象識別腸套疊,其中4名醫生在2019年9月1—7日進行為期一周的培訓。培訓內容為超聲如何清晰顯示小兒回盲部及升結腸,自右側腹肝下緣開始橫切面掃查,可見位于右側腹、具有結腸袋結構的升結腸橫斷面(圖2A),其內常可見到大量強回聲內容物及氣體充填,繼續掃查至右下腹可見呈“蘑菇頭”樣的回盲部(圖2B)。該培訓由審核醫生主導進行。檢查使用儀器為HITACHI(HI VISION Avius L)及Mindray(M9T)彩色多普勒超聲診斷儀,配有5~12 MHz線陣探頭及5~8 MHz凸陣探頭。
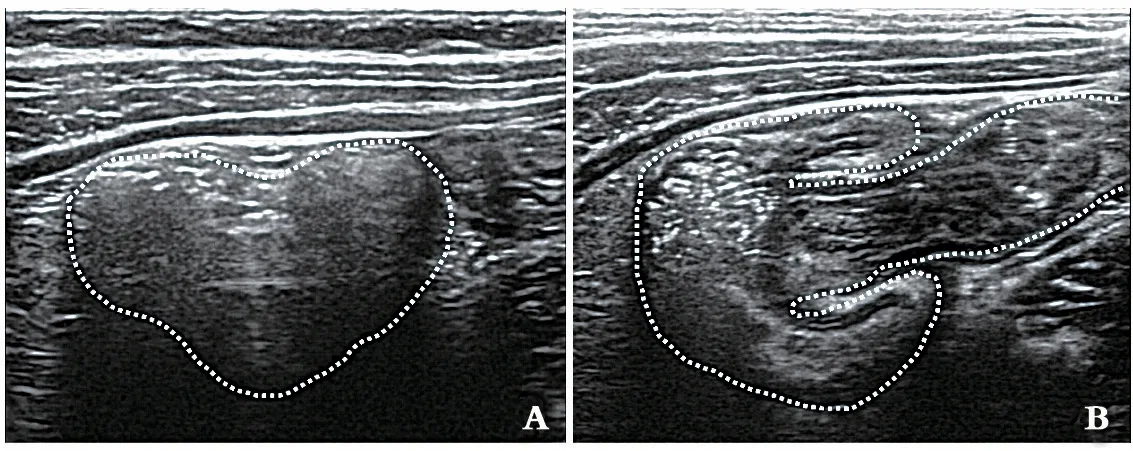
圖2 A:右側腹橫掃探及的升結腸橫斷面,腸腔內充填強回聲腸內容物;B:右下腹回盲部結構,從右向左依次是末段回腸-腸壁反折形成回盲瓣-膨大的盲腸,形似“蘑菇頭”,末端回腸為“蘑菇的柄”,而盲腸膨大如“蘑菇的傘部”
1.4 研究分組
將參與培訓的4名醫生設為培訓組,其余15名醫生設為非培訓組。以審核醫生的判定及最終的臨床診斷作為金標準,其中小腸套疊通過追蹤隨訪證實,回結型腸套疊通過超聲引導下鹽水灌腸或X線片引導下空氣灌腸證實。計算兩組首診醫生的診斷準確率差異,并對誤診原因進行分析。
1.5 統計學分析
采用SPSS 26.0統計學軟件進行統計分析,計量資料符合正態分布以均數±標準差(x±s)表示,采用t檢驗,不符合正態分布以[M(P25,P75)]表示,采用秩和檢驗。計數資料以[n(%)]表示,采用χ2檢驗,P< 0.05為差異有統計學意義。
2 結果
2.1 一般資料
本研究共納入腸套疊患兒146例,最終經臨床觀察證實小腸套疊101例,均在24 h內自發復位,經灌腸證實回結型腸套疊45例。男88例,女58例,中位年齡[34.00(22.00,54.50)]個月。參與首診的醫生共19名,審核醫生1名。培訓組診斷醫生4名,其中本科學歷2名,研究生學歷2名,初級職稱3名,中級職稱1名;非培訓組診斷醫生15名,其中本科學歷8名,研究生學歷7名,初級職稱7名,中級職稱8名。兩組醫生學歷及職稱比較,差異無統計學意義(P> 0.05),具有可比性。
2.2 兩組診斷準確率比較
培訓組共診斷45例腸套疊,其中小腸型27例,回結型18例,診斷準確率為100.00%。非培訓組共診斷腸套疊101例,其中小腸型74例,回結型27例,診斷錯誤18例,誤診率為17.80%。兩組診斷準確率比較,差異有統計學意義(χ2=9.150,P=0.002)。審核醫生共審核146例,診斷準確率為100.00%。
2.3 小腸套疊診斷情況
非培訓組共誤診18例腸套疊,均為小腸套疊,將其設為診斷錯誤組,未誤診的56例小腸套疊設為診斷正確組。兩組性別、年齡比較,差異無統計學意義(P> 0.05);兩組同心圓直徑、同心圓位置分布比較,差異有統計學意義(P< 0.05),見表1。
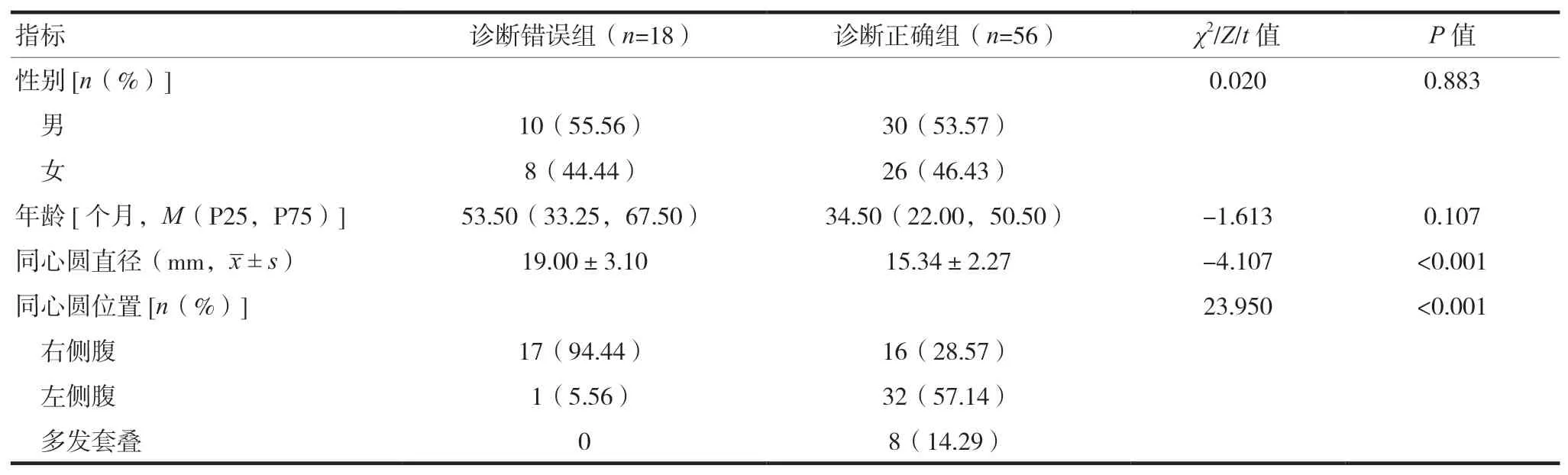
表1 小腸套疊診斷情況
3 討論
腸套疊是指一段腸管連同附近腸系膜內陷相鄰腸管內[6],從而導致靜脈及淋巴管回流受阻、腸壁水腫,進而發展為腸管缺血甚至穿孔[7]。相較于大多自行松解的小腸套疊,回結型腸套疊自行松解的可能性極低[8]。同時,腸套疊好發于3個月至3歲的兒童[9],此年齡段患兒通常不能清楚表達身體不適,腸套疊的經典三聯征僅出現在不到15%的患者中[2],嬰兒可能僅表現為嗜睡[10]。當發病時間<24 h且沒有腸穿孔、腹膜炎的情況下,可采用生理鹽水灌腸或氣灌腸的非手術復位方法,可有效減輕患者負擔,縮短恢復時間。因而,早期準確診斷回結型腸套疊對改善預后有極其重要的意義。
既往多項研究證實,通過短時間培訓急診醫生識別“同心圓”“套筒征”等超聲特異征象,急診醫生能準確識別腸套疊,敏感度達85%~87%,特異度達97%[11-13]。文獻報道回盲部的識別有助于準確區分不同類型的腸套疊[5],然而回盲部的探查對于低年資醫生來說存在一定的難度,那么對專業性更強的超聲醫生進行短期的培訓,是否能進一步提高對腸套疊的準確分型。
本研究中采用的培訓內容簡單易行,并排除了學歷及年資可能對診斷產生的影響,培訓的核心內容是右下腹回盲部的識別,因為小腸套疊發生時右下腹回盲部結構必然是存在的,而回結型腸套疊是回腸通過回盲瓣套入結腸內,那么右下腹回盲部的結構必然是消失的。通過這種判斷方式培訓組對所有回結型和小腸型腸套疊做到了準確區分,無誤診及漏診發生。本研究發現誤診的小腸套疊直徑顯著大于未誤診的小腸套疊,且誤診的小腸套疊94%位于右側腹,這正好也是回結型腸套疊的好發部位。由此可見,當同心圓位于右側腹且直徑偏大時往往會干擾超聲醫生對腸套疊的正確分型,再次證實基于發病機制和解剖位置的回盲部識別才是更可靠的腸套疊分型依據。
此外,通過培訓加深對回盲部及其他腸道結構的理解,超聲醫生還可以有效識別其他腸道疾病,如梅克爾憩室、腸息肉、腸重復囊腫、腸腫瘤等,此類異常結構常常也是繼發性腸套疊的誘發因素[14-15],也能提示臨床醫生針對病因進一步處理。
本研究局限性為樣本量有限;其次本研究中培訓組的4名醫生均為自愿報名參與,可能較非培訓組更具有上進心及責任心,以致選擇偏倚的存在。以上不足需要通過培訓更多的超聲醫生來驗證本研究的可行性及有效性。
綜上所述,當小腸套疊同心圓位于右側腹且直徑偏大時,容易與回結型腸套疊產生混淆。本研究證實短期的培訓能有效提高超聲醫生對回盲部結構的認知,有助于小兒腸套疊的分型診斷,顯著降低了回結型腸套疊的誤診率。

