早期營養支持護理干預對食管癌手術患者術后營養狀況、免疫功能及胃腸功能恢復的影響
范嚴君 王建新 裴永菊 申麗香
1河南省人民醫院消化內科,鄭州 450000;2河南省人民醫院呼吸重癥科,鄭州 450000
食管癌為世界上常見的六大惡性腫瘤之一,在20世紀50年代末開始,我國已經對高發地區人群進行大量的、多學科、多系統性研究,但目前仍未明確其發病因素。目前臨床中食管癌治療方法首選手術根治,但手術治療對患者機體組織會產生較大的創傷,消化系統受到影響,加重機體應激反應,導致患者出現高分解代謝,且大多患者術前存在營養不良的情況,治療后會加重患者營養不良情況,影響術后恢復。謝琪等研究提出,對手術治療進行營養支持,可避免術后營養不良、免疫力下降出現一系列并發癥。營養護理是近年來食管癌根治術患者圍術期治療的主要手段之一,可促進患者胃腸功能恢復,加速血液循環,利于營養物質直接進入肝臟,對促進術后康復有積極意義。基于此,本研究對該院收治的食管癌患者,術后行早期營養支持護理干預,分析早期營養支持護理干預后食管癌患者術后的影響,旨在為臨床提供合理營養護理干預提供參考。
1 資料與方法
1.1 一般資料
選取河南省人民醫院2019年6月至2020年6月收治的食管癌患者97例。納入標準:①患者及家屬均知曉本次研究,并簽署知情同意書;②均經術后病理檢查確診為食管癌;③在保守治療無效后選擇手術治療者;④均為初次進行手術治療。排除標準:①存在嚴重精神疾病者;②臨床資料不完整者;③伴有內分泌疾病或代謝疾病者;④接受激素或腫瘤化療以及免疫治療等。根據干預方式不同分為對照組46例,觀察組51例。對照組男29例,女17例;年齡40~78歲,平均(55.68±5.52)歲;手術時間5~7 h,平均(5.30±0.11)h;觀察組男33例,女18例;年齡40~77歲,平均(54.88±5.80)歲;手術時間5~7 h,平均(5.28±0.27)年。兩組患者一般資料比較差異無統計學意義(P
>0.05),具有可比性。1.2 方法
對照組:常規禁食6~7 d、術后第1~6天補液并進行腸胃減壓,給予患者可維持機體所需的電解質和維生素支持,保證患者的日常能量供應,能量按照 35 kcal/(kg·d)靜脈補充;在胃管拔除后無異常情況以流質飲食為主,之后進食半流質食物,以清淡飲食為主,觀察患者病情變化,并做好基礎護理,指導患者進行功能鍛煉,同時注意并發癥;在護理期間注意患者心理變化,及時回答患者有關護理及疾病疑惑,帶動患者積極配合治療;注意患者口腔潔凈情況,有的患者無法經口主動禁食,唾液分泌少,口腔黏膜常為干燥狀態極易滋生細菌,可使用棉球取氯化鈉注射液(0.9%)清洗患者口腔;鼓勵患者多下床走動,有助于腸胃恢復。觀察組在對照組護理基礎上行早期營養支持干預:對患者進行營養評估,使用營養風險篩查NRS (NRS-2002)量表評估患者營養狀況,≥3分者需要營養支持,由該院營養師根據評估情況以及患者基本情況制定干預措施。在患者實施手術期間經鼻reize韌帶遠端約20~30 cm處置入十二指腸營養管,在手術結束后第1天,靜脈滴注葡萄糖注射液(5%)2 000~2 500 ml+氯化鉀(10%)30 ml,同時用輸注泵從鼻腸管泵入氯化鈉(0.9%)250 ml,30 ℃。術后2 d,經鼻腸管以30~50 ml/h的速度泵入百普力腸內營養混懸液(SP)〔國藥準字H20010285,規格:500 ml,紐迪希亞制藥(無錫)有限公司〕500 ml,能全力腸內營養混懸液(TPF)〔國藥準字H20030011,紐迪希亞制藥(無錫)有限公司,規格:500 ml/瓶〕500 ml。在術后3 d則為SP(500~1 000 ml)+TPF(1 000 ml),速度為80~100 ml/h,第4~6天為SP(1 000 ml)+TPF(1 000 ml),速度同前。低齡、自身免疫機制、營養狀況良好患者喂養量相對較少, 但高齡與自身免疫機制、營養狀況差較差患者則需增加喂養量,連續治療7 d。開展腸內外營養支持時持續進行血糖與肝、腎功能監測,維持其血糖水平<10 mmol/L,一旦發生血糖升高情況及時應用胰島素,并依據其肝、腎功能檢測結果調整營養支持方案與供給量。在營養注入時需要保持營養液的溫度,30~40℃為宜,4 h清洗營養管,并要保持營養管暢通。如果有營養液返流、腹脹等情況出現需要調整患者的注入速度,在患者情況好轉后可再次泵入。術后第7天根據患者食管造影吻合口無食管瘺即可開始進食,在患者可進食后需先食用軟食,避免食管狹窄出現嗆噎情況。進食以半流質為主,主食:粥、爛糊面、小餛飩、嬰幼兒米糊等。輔食:切碎的蔬菜(粗纖維蔬菜盡量少,例如芹菜,竹筍等)、切碎的肉(高壓鍋蹄髈),肉松,燉蛋等。少食多餐,每頓至少半碗(普通小碗)。如果患者一頓進食量較少,建議1 d加2~3頓牛奶或者營養奶粉(安素腸內營養粉劑)補充營養要素的不足。
1.3 觀察指標
①對比兩組術后營養狀況。營養狀況評價指標包括:白蛋白(ALB)、前白蛋白(PA)、血清轉鐵蛋白(TRF),在術前及干預后7 d,抽取患者靜脈血液3 ml,送至本院檢驗科,由檢驗人員進行檢驗。使用克曼庫爾特IM-MAGE 800 特定蛋白分析儀進行檢測,試劑為儀器配套。②對比兩組術后免疫功能。免疫功能指標包括:免疫球蛋白A(IgA)、免疫球蛋白G(IgG)、免疫球蛋白M(IgM)。在術前及干預后7 d,抽取患者靜脈血液3 ml,送至該院檢驗科,由檢驗人員進行檢驗。檢驗方法為免疫比濁法進行測定,使用全自動生化分析儀進行檢測,試劑為儀器配套。③對比兩組術后胃腸功能恢復情況。胃腸功能恢復評級指標包括:肛門排氣時間、排便時間、腸鳴音恢復時間。④對比兩組不良反應情況。由相關護理人員進行觀察患者不良反應情況,包括:吻合口瘺(出現胸腔的疼痛、咳嗽、咳痰;實驗室檢查:血象正常、C反應蛋白、降鈣素原異常;X線檢查會發現有液氣胸征,口服碘水可見造影劑流出)、感染(體溫出現低熱或高熱的情況;實驗室檢查:白細胞與中性粒細胞會有偏高,手術傷口紅腫等)、腹脹(不能進食、氣短、惡心、嘔吐、停止排氣排便;體格檢查:腹部外形、有腸型、腸蠕動波等)、腹瀉(排便次數增多,糞便性狀稀薄;排便時常伴有腹鳴、腸絞痛等情況)、低蛋白血癥(經實驗室檢查提示低蛋白血癥)等。
1.4 統計學方法
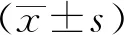
2 結果
2.1 兩組營養狀況對比
兩組干預前營養狀況比較差異無統計學意義(P
>0.05),而干預后ALB、PA、TRF水平明顯上升,觀察組ALB、PA、TRF水平明顯高于對照組(P
<0.05),見表1。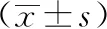
表1 兩組后營養狀況對比
2.2 兩組免疫功能情況比較
干預前兩組免疫功能比較差異無統計學意義(P
>0.05),干預后免疫功能均提高,但觀察組IgA、IgG、IgM水平明顯高于對照組(P
<0.05),見表2。
表2 兩組免疫功能情況比較
2.3 兩組胃腸功能恢復情況比較
觀察組肛門排氣時間、排便時間、腸鳴音恢復時間均明顯短于對照組(P
<0.05),見表3。
表3 兩組胃腸功能恢復情況比較
2.4 兩組不良反應發生情況比較
觀察組不良反應發生率明顯低于對照組(P
<0.05),見表4。
表4 兩組不良反應發生情況比較〔n(%)〕
3 討論
在臨床治療中發現,食管癌患者及時使用手術治療可有效提高其5~10年內生存率。但有文獻研究發現,手術治療前有60%的患者存在營養風險,且由于進食困難導致患者營養攝入逐漸減少,其生理、免疫功能均出現改變,術后并發癥發生率增加。在手術治療后由于手術創傷和禁食影響,使腸黏膜屏障功能出現障礙,進一步加重患者營養不良、免疫抑制的情況。因此,為保證患者術后恢復,給予食管癌患者必要的營養支持十分重要。
早期營養支持干預可給予食管癌患者圍術期所必要的營養需求,并可有效改善患者腸道黏膜屏障,促進腸胃蠕動,減少了機體代謝應激反應。甘春娥等研究提出,腸道營養支持可有效促進胃腸激素釋放,門靜脈血流也變得豐富,從而改善腸黏膜屏障。有研究表明,腹部手術者在術后6 h,腸道的蠕動吸收功能均可逐漸恢復,在6 h后可進行營養輸入。本研究說明早期營養支持干預可促進患者腸胃功能恢復。以往研究表明,行早期營養支持的食管癌患者其腸胃功能恢復快,營養狀況也可得到明顯改善。
臨床中多使用ALB作為營養狀況的客觀評價指標,可反映機體蛋白質代謝情況。同時PA、TRF也為機體營養狀況評估的重要指標,在正常情況下,為高表達,在機體營養不良時水平會明顯降低。也有研究發現,腸內營養還具有抑制能量消耗、細胞因子反應、應激激素分泌和細菌易位、清除內毒素、降低腸道通透性以及恢復細胞和體液免疫等作用。本研究提示,早期行營養支持干預可增加機體營養,促進腸胃功能恢復,改善蛋白代謝,對術后恢復有積極意義。早期營養支持干預保證患者的營養需求,并促進患者腸胃蠕動,增加營養吸收。
李益萍等研究中表明,免疫功能改善和疾病轉歸、腫瘤復發有密切的聯系。IgG、IgA、IgM在機體中發揮著保護作用,與感染、炎癥的發生發展有直接聯系。本文提示,圍術期給予患者正確的營養支持符合正常生理狀態,刺激腸胃蠕動,加速腸道黏膜恢復,獲得營養支持從而增加了機體免疫力。此外,觀察組患者不良反應情況也明顯低于對照組,進一步表明,早期行營養干預可減少手術所帶來的各類不良反應。但本研究仍存在一定的局限性,所納入標本量較少,且未對患者出院后進行隨訪,在今后可擴大樣本量,深入進行研究。
綜上所述,早期營養支持護理干預可提高食管癌患者術后營養狀況及免疫功能,并可促進胃腸功能恢復,減少不良反應。
利益沖突
所有作者均聲明不存在利益沖突
