Ilizarov技術在同期治療長段脛骨干合并軟組織缺損中的應用效果
王子富 周洪翔 王 剛
嚴重小腿開放性骨折伴軟組織損傷多見于高能量創傷,常導致患者皮膚軟組織壞死、骨髓炎及骨壞死,臨床治療較為棘手,甚至導致截肢。隨著Ilizarov技術在修復重建領域中的發展和應用,越來越多的嚴重小腿損傷患者都得到了保肢治療[1],取得了良好的臨床療效。筆者所在科室應用Ilizarov技術成功治療15例長段脛骨干缺損合并軟組織缺損的患者,術后療效滿意,現報道如下。
1 資料與方法
1.1一般資料 回顧分析2019年10月至2022年5月安徽醫科大學第一附屬醫院骨科收治的15例采用Ilizarov技術修復長段脛骨干合并軟組織缺損患者臨床資料,男性11例,女性4例;年齡28~77歲,平均(52.8±13.7)歲;致傷原因:交通傷9例,摔傷3例,重物砸傷2例,機械傷1例;急診入院患者6例,外院轉人9例;急診患者中有5例合并患側肢體主干血管損傷;外院轉入患者中7例脛骨已外固定架固定,1例患者行脛骨鋼板內固定。術前Gustilo-anderson分型[2]:ⅢA型3例、ⅢB型7例、ⅢC型5例;軟組織缺損面積6 cm×15 cm~17 cm×28 cm,脛骨干缺損長度5~17 cm,平均(11.2±3.8)cm。
1.2 治療方法 患者術前均應用抗生素,術中行徹底擴大清創。急診患者先給予徹底清創,簡易單邊外固定架或多邊固定架快速穩定骨折,行肢體血運重建,修復神經損傷,創面行封閉負壓引流技術(vacuum sealing drainage,VSD)或濕碘伏紗布覆蓋換藥。
所有患者均擇期安裝Ilizarov外固定架:首先取除內固定或外固定裝置,雙氧水、生理鹽水及碘伏反復沖洗創面,徹底去除無血供軟組織及裸露壞死骨、感染骨,使用擺鋸平整骨折斷端。將設計安裝好的環形外架套入患側小腿,標記膝關節和踝關節間隙位置,調整環形外架遠、近環位置,防止穿針進入關節間隙。在維持脛骨正常力線下,遠、近骨兩斷端采用雙鋼環固定,于鋼環上或下向脛骨各交叉穿入2枚克氏針,克氏針保持一定張力下用螺柱固定于鋼環上,同一鋼環的2枚克氏針交角為30°~50°。截骨一般選擇在脛骨近端的干骺端,近端缺損嚴重的也可在遠端干骺端截骨或任意位置截骨。于患側小腿前內側縱行切開皮膚約2 cm,使用骨膜剝離器剝開骨膜,在微型截骨器的引導下使用細鉆頭橫向鉆一排小孔,保護好血管神經,使用薄骨刀截骨,C形臂透視確認搬運骨段完全截斷。中間骨搬運環采用2.0克氏針固定,必要時加用半螺紋針固定,調整力線以避免骨搬運時成角畸形。骨缺損處使用多個方便取出的抗生素骨水泥塊填塞,或濕碘伏紗布直接填塞,簡單縫合數針縮小創面,創面表面使用抗生素骨水泥塑形后覆蓋或濕碘伏紗布覆蓋,無菌紗布包扎。
1.3 術后處理 術后7 d左右開始行骨搬運,頻率6次/天,每次2 h,每日延長1 mm。骨缺損處填塞骨水泥的患者,每次換藥時拔出部分抗生素骨水泥串珠或取除搬運端骨水泥塊;若覆蓋創面的骨水泥阻擋骨搬運運行時應適當咬除。術后酒精及葡萄糖酸氯已定醇交替行針道護理[2],2次/天,保持針道清潔。每2周復查X線片,了解脛骨力線和骨痂生長及礦化情況,根據骨痂生長情況及時評估和調整骨搬運的速度與頻率。在骨搬運中主、被動屈伸膝、踝及趾間關節,以避免關節攣縮。骨痂礦化密度未達到正常骨質前為骨痂礦化初期,指導患者逐步增加活動量和負重強度;當X線片顯示新生骨痂礦化達到正常密度的礦化后期,提示骨性愈合,負重行走時無疼痛時可拆除外固定[3],支具保護下下地行走。
1.4 療效評定 該組患者嚴格隨訪,觀察創面愈合情況,攝片觀察搬運骨的礦化及脛骨力線情況,并指導患者積極行膝、踝關節功能鍛煉,直至骨搬運斷端對合,骨搬運結束。Paley評分[4]包括評估骨性愈合及下肢功能情況。骨性愈合按優、良、一般及差進行評價,優良率=優和良的總例數/總例數×100% 。
2 結果
2.1 一般情況 所有患者均獲隨訪,時間6~31個月,平均(17.4±9.9)個月。骨搬運長度6~21 cm,平均(11.2±5.2)cm,平均骨搬運速度(0.83±0.14)mm/d,骨搬運時間2~9個月,平均(4.3±1.8)個月;軟組織對合時間2~9個月, 平均(3.7±1.3)個月;骨折愈合時間5~24個月,平均(6.1±3.5)個月;創面愈合時間2~11個月,平均(3.9±1.6)個月;帶架時間5~21個月,平均(11.2±4.9)個月。3例患者出現對線不良,經手術調整后脛骨力線恢復;6例骨斷端愈合不良,其中2例行搬運骨斷端新鮮化加壓愈合,4例采取少量自體骨移植后愈合,均獲對位對線骨性愈合。所有患者缺損創面均被自體新生皮膚軟組織覆蓋愈合,無釘道感染或感染復發及神經損傷等并發癥。所有患者行走時均無疼痛,在末次隨訪時所有患者均恢復日常活動。根據Paley評分標準評價功能:優8例,良5例,一般2例,優良率86.67%。
2.2 典型病例 患者,女性,37歲,左脛腓骨Gustilo Ⅲ B型開放性粉碎性骨折行切開復位外固定術后軟組織缺損、骨外露,行外固定取出、壞死骨段切除,Ilizarov外固定架固定、骨搬運修復術。見圖1。
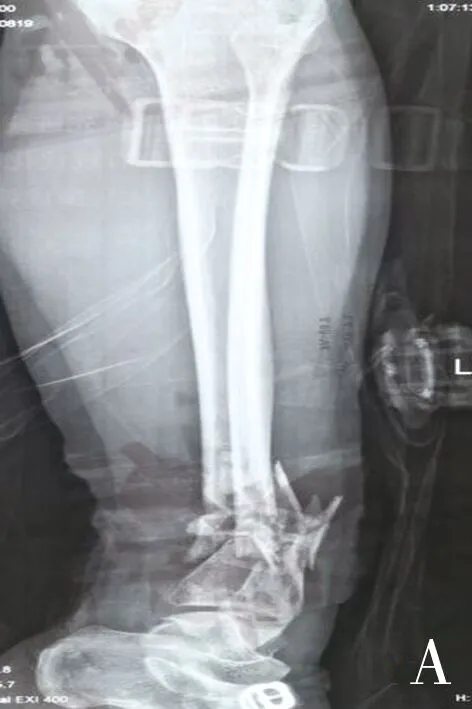
注:A,傷后X線片提示左脛骨下端粉碎性骨折;B,外院行清創+骨折復位外固定架固定術,術后正側位X線片;C、D,術后出現皮膚壞死,軟組織缺損為6 cm×15 cm;E,術中行壞死脛骨切除,骨缺損長為5.3 cm,脛骨近端截骨+環形外固定架固定術,術后X線片示脛骨力線良好,截骨處完全斷開;F,術后X線正側位片提示骨搬運66 d后骨斷端對合;G,骨搬運結束時軟組織已對合;H,術后6個月X線片提示對合端骨性愈合,拆除外固定支架;I,創面愈合良好,膝關節功能良好。

注:A,傷后X線片提示左脛骨下端粉碎性骨折;B,外院行清創+骨折復位外固定架固定術,術后正側位X線片;C、D,術后出現皮膚壞死,軟組織缺損為6 cm×15 cm;E,術中行壞死脛骨切除,骨缺損長為5.3 cm,脛骨近端截骨+環形外固定架固定術,術后X線片示脛骨力線良好,截骨處完全斷開;F,術后X線正側位片提示骨搬運66 d后骨斷端對合;G,骨搬運結束時軟組織已對合;H,術后6個月X線片提示對合端骨性愈合,拆除外固定支架;I,創面愈合良好,膝關節功能良好。

注:A,傷后X線片提示左脛骨下端粉碎性骨折;B,外院行清創+骨折復位外固定架固定術,術后正側位X線片;C、D,術后出現皮膚壞死,軟組織缺損為6 cm×15 cm;E,術中行壞死脛骨切除,骨缺損長為5.3 cm,脛骨近端截骨+環形外固定架固定術,術后X線片示脛骨力線良好,截骨處完全斷開;F,術后X線正側位片提示骨搬運66 d后骨斷端對合;G,骨搬運結束時軟組織已對合;H,術后6個月X線片提示對合端骨性愈合,拆除外固定支架;I,創面愈合良好,膝關節功能良好。

注:A,傷后X線片提示左脛骨下端粉碎性骨折;B,外院行清創+骨折復位外固定架固定術,術后正側位X線片;C、D,術后出現皮膚壞死,軟組織缺損為6 cm×15 cm;E,術中行壞死脛骨切除,骨缺損長為5.3 cm,脛骨近端截骨+環形外固定架固定術,術后X線片示脛骨力線良好,截骨處完全斷開;F,術后X線正側位片提示骨搬運66 d后骨斷端對合;G,骨搬運結束時軟組織已對合;H,術后6個月X線片提示對合端骨性愈合,拆除外固定支架;I,創面愈合良好,膝關節功能良好。

注:A,傷后X線片提示左脛骨下端粉碎性骨折;B,外院行清創+骨折復位外固定架固定術,術后正側位X線片;C、D,術后出現皮膚壞死,軟組織缺損為6 cm×15 cm;E,術中行壞死脛骨切除,骨缺損長為5.3 cm,脛骨近端截骨+環形外固定架固定術,術后X線片示脛骨力線良好,截骨處完全斷開;F,術后X線正側位片提示骨搬運66 d后骨斷端對合;G,骨搬運結束時軟組織已對合;H,術后6個月X線片提示對合端骨性愈合,拆除外固定支架;I,創面愈合良好,膝關節功能良好。

注:A,傷后X線片提示左脛骨下端粉碎性骨折;B,外院行清創+骨折復位外固定架固定術,術后正側位X線片;C、D,術后出現皮膚壞死,軟組織缺損為6 cm×15 cm;E,術中行壞死脛骨切除,骨缺損長為5.3 cm,脛骨近端截骨+環形外固定架固定術,術后X線片示脛骨力線良好,截骨處完全斷開;F,術后X線正側位片提示骨搬運66 d后骨斷端對合;G,骨搬運結束時軟組織已對合;H,術后6個月X線片提示對合端骨性愈合,拆除外固定支架;I,創面愈合良好,膝關節功能良好。

注:A,傷后X線片提示左脛骨下端粉碎性骨折;B,外院行清創+骨折復位外固定架固定術,術后正側位X線片;C、D,術后出現皮膚壞死,軟組織缺損為6 cm×15 cm;E,術中行壞死脛骨切除,骨缺損長為5.3 cm,脛骨近端截骨+環形外固定架固定術,術后X線片示脛骨力線良好,截骨處完全斷開;F,術后X線正側位片提示骨搬運66 d后骨斷端對合;G,骨搬運結束時軟組織已對合;H,術后6個月X線片提示對合端骨性愈合,拆除外固定支架;I,創面愈合良好,膝關節功能良好。
3 討論
3.1 脛骨長段骨與軟組織缺損的治療現狀 Gustilo Ⅲ型脛骨開放性骨折常為節段性、粉碎性,在首次清創手術后多伴有不同程度骨骼的缺失,術后面臨創面感染、皮膚軟組織壞死、骨質感染及壞死,甚至肢體壞死等風險[5-6]。對于脛骨長段骨與軟組織缺損的修復,臨床上多采取游離皮瓣覆蓋創面,再解決骨缺損問題。然而對于Gustilo ⅢC型脛骨開放性骨折,在保證患肢血供的同時,兼顧修復軟組織及骨骼缺損,但在肢體單一供血血管情況下,使用常規顯微修復技術難度較大。高能量導致的脛骨開放性骨折常伴有骨骼的丟失,急診清創及骨感染清創手術都會造成不同程度骨質缺損。目前,長段骨缺損(5 cm以上的骨缺損[7])的治療方法主要包括誘導膜技術、帶血管蒂腓骨移植術及骨搬運術等。誘導膜技術需要大量自體骨移植,由于自體骨量有限[8],異體骨存在排異反應,植骨成功率較低[9]。而帶血管蒂的腓骨或髂骨移植對血管吻合技術要求高,手術復雜,尤其是供受區血管管徑差異較大,匹配性較差的患者,手術存在一定難度[10]。Ilizarov骨搬運技術是利用Ilizarov架牽引延長自體骨,最終達到缺損骨質的愈合,同期閉合軟組織創面的目的。其實現了骨外固定由三維固定向四維固定的轉變,通過給生長中的骨組織施加一定緩慢而持續的牽張力,刺激骨組織再生,從而達到治療骨缺損的目的[11-12]。有學者[13]認為,對于小腿節段性毀損傷一期可先短縮肢體直接吻合修復血管、神經,二期行骨搬運延長肢體。本組15例長段脛骨干合并軟組織缺損患者,無節段性毀損傷,均一期通過Ilizarov外固定架進行骨搬運治療。所有患者均獲得滿意的骨折愈合,創面得到了有效覆蓋,避免了皮瓣移植手術。
3.2 Ilizarov骨搬運技術優缺點 優點:①Ilizarov技術使骨搬運與軟組織牽張同步進行,隨著骨質的延長,依附于延長骨段的軟組織同時向缺損端移動。當搬運骨段會師另一骨斷端時,軟組織缺損區域也隨之閉合,無需再皮瓣移植修復。②術中徹底清創,去除任何可疑壞死、感染組織,不需要考慮創面覆蓋問題,確保了損傷部位剩余組織的活性,降低了感染的風險。③由于Ilizarov外固定環架采用多維固定,穩定性好,為患者術后早期下床鍛煉提供了穩定基礎。④Ilizarov技術同時兼顧了骨固定、骨延長與軟組織缺損修復三個方面的治療,大大縮短了治療時間,減輕患者的痛苦和經濟負擔。
缺點:①帶架治療時間較長,給患者帶來生活不便;②存在釘道感染、松動風險;③骨搬運時搬運骨塊對接易出現偏移、對線不良,需要及時調整外固定架,甚至手術處理;④搬運骨段與目標骨端間軟組織嵌頓,造成骨延遲愈合、不愈合[14-16],可以先嘗試“手風琴”技術,必要時需行骨對合端軟組織清理、骨端新鮮化及植骨手術等處理[17-20];⑤骨搬運過程中伴有腓總神經損傷、馬蹄內翻足畸形等風險[21]。
3.3 術中注意事項 ①術前根據損傷肢體長度、周徑及脛骨缺損長度選擇合適的外架配件,仔細設計、組裝環形外固定架,術中外固定架套入患側小腿再行調試。減少手術操作時間和手術損傷;②操作時始終維持小腿正常力線,以免穿針時損傷血管、神經;③同一平面穿多針時應注意穿針的角度與穿針布局,避免前針阻擋后針進入;④操作過程中應保證進、出針的方向和位置與環形配件平行一致,于鋼環上或下向脛骨各穿入2枚交叉克氏針,同一鋼環的2枚克氏針交角為30°~50°;⑤小腿肌肉豐厚的部位選擇使用半針,減少穿全針對肌肉等軟組織的激惹,避免繼發性馬蹄足畸形等并發癥的發生;⑥截骨部位的選擇須結合骨缺損的部位和范圍考慮,首先選擇脛骨干骺端,此部位血運豐富、骨截面大、松質骨成骨能力強,盡量避免在硬化及髓腔有感染跡象區域截骨[22];⑦截骨處盡量減少骨膜剝離,避免血管神經損傷[23];⑧感染、壞死骨質徹底截除,直至正常骨質,搬運骨段長度一般為4~10 cm,根據患者耐受程度及骨痂礦化情況,個性化定制搬移的頻率和速度[24]。
綜上所述,Ilizarov骨搬運技術能同期完成脛骨長段骨與軟組織缺損的修復,大大縮短治療時間,減少手術次數,給長段脛骨干骨缺損合并軟組織缺損治療提供新的治療思路和方法。

