以降階梯思維模式為主的精準護理對全麻后留置導尿管男性患者導尿管耐受性及蘇醒質量的影響
徐璐 黎洋
南陽市中心醫院手術二部 473000
近年來,隨“無痛醫院、舒適化醫療”觀念的普及,多數醫院選擇在全麻誘導插管完成后行留置導尿管,可有效避免因導尿而引起的疼痛、緊張等不良反應〔1-2〕。但患者由于對整個導尿過程記憶的缺失,全身麻醉恢復期常因無法很好地耐受尿管刺激而出現明顯尿痛、尿急、下腹憋脹等不適,嚴重者伴躁動、煩躁不安,即尿管相關膀胱刺激證(CRBD)〔3〕。而男性患者由于自身解剖因素,可能存在前列腺增生及尿道狹窄,且尿道黏膜存在豐富神經支配,使術后CRBD發生率大大增加〔4〕。研究表明,護理干預可提高全麻后留置導尿管患者導尿管耐受性,降低躁動分級〔5〕。精準護理是臨床改善護理質量的重要措施。降階梯思維模式是急診醫學思維的一項創新,目前研究多集中于急救護理領域〔6-7〕,鮮有報道其在全麻后留置導尿管中應用效果。本研究將以降階梯思維模式為主的精準護理應用于全麻后留置導尿管男性患者,探討其在導尿管耐受性、蘇醒質量等方面的應用效果。
1 資料與方法
1.1 一般資料
選取2018年10月至2019年10月我院全麻后留置導尿管男性患者102例,根據入院順序分為對照組和實驗組,各51例。兩組患者年齡、體質量指數、ASA分級、手術方式、文化程度等資料均衡可比。見表1。納入標準:①全麻后留置導尿管男性患者;②ASA分級Ⅰ~Ⅱ級;③意識清晰,無溝通障礙;④患者及家屬知情并簽署知情承諾書。排除標準:①泌尿系統疾病;②精神病史;③中樞神經系統疾病;④生命體征不穩定;⑤腦梗死及腦外傷病史。
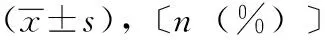
表1 兩組患者一般資料
1.2 方法
1.2.1對照組 采用常規護理。術前對患者進行留置導尿管的口頭教育,必要時給予心理疏導,緩解其負性情緒,使其主動配合護理工作;麻醉誘導后,常規消毒鋪巾,再次消毒尿道口;合理選取插管時機,待患者無自主呼吸后方可插管;根據患者實際情況,選取適當大小導尿管,一般為14號Foley導尿管,石蠟油潤滑導尿管后進行插管;術中需妥善固定導尿管,確保導尿管引流通暢。
1.2.2實驗組 在對照組基礎上采用以降階梯思維模式為主的精準護理。具體步驟:(1)成立降階梯思維模式團隊:包含1名手術醫師,1名護士長,4名手術室護士,均具備豐富全麻手術經驗及良好溝通技巧,統一培訓以降階梯思維模式為主的精準護理要點、內涵,考核成功者方可參與研究,未通過者需再次學習,直至熟練掌握。(2)評估:查閱高質量文獻,結合臨床經驗,明確影響全麻后留置導尿管男性患者蘇醒質量因素,即并發癥、缺乏疾病知識、負面情緒明顯;并根據降階梯思維模式從影響患者蘇醒質量最為嚴重問題入手,即術前健康宣教、心理干預,術后為并發癥干預、心理干預,分別設為第四階梯、第三階梯、第二階梯、第一階梯。(3)實施:①術前:第四階梯:術前訪視期間,詳細介紹留置導尿管目的及重要性,提前告知其麻醉恢復期間可能會出現憋尿、尿道疼痛等不適癥狀及其緩解時間(一般24 h),并非所有患者都會出現尿管刺激癥狀,即使發生會第一時間給予藥物治療,以此減輕尿管刺激癥狀,消除患者內心疑慮,取得患者積極配合;第三階梯:主動向患者介紹既往科室中正反面案例,必要時邀請成功治療者現身說法,強化其戰勝疾病信念;根據患者性格特點、音樂喜好播放音樂,如性格內向者,建議播放《愛笑的眼睛》、《一個人的我依然會微笑》、《兩個人》等舒緩音樂,若其喜歡搖滾類型音樂,可添加《奔跑》、《英雄》等積極向上音樂,音量以患者耐受為宜;②術后:第二階梯:待患者意識恢復正常,告知其手術已順利完成,根據病情導尿管可能需要留置24~36 h,若出現尿道疼痛、憋尿等不適癥狀,及時通知主治醫生;漏尿:消毒尿管外端及會陰部,將尿管向內插入2~3 cm,注意尿管前端避開膀胱頸,向氣囊內注入5~10 ml液體,隨后將尿管拉回原處,觀察漏尿是否好轉;或在膀胱稍有充盈時插入導尿管,抬高尿管末端,若發現液體流出再進1~2 cm,之后輕輕回拉尿管,以漏尿停止為準;或調整夾管時間,建議2~3 h放尿1次,意識不清者建議1~2 h放尿1次,根據其意識恢復情況逐漸延長2~3 h放尿1次;尿道疼痛:選取粗細合適、質量優良導管,以此減輕尿管刺激,緩解尿道疼痛;拔管前先夾管1~2 h,鍛煉膀胱括約肌,常規消毒尿道口,自尿管內注入5 ml消毒石蠟油,緩慢拔出導尿管。第一階梯:術后鼓勵家屬時刻陪伴患者左右,使其感受家庭溫暖,同時避免談論“漏尿”、“費用高”等敏感性話題;鼓勵患者進行自我放松訓練,自手部開始,依次為上肢、肩部、頭部、頸部、胸部,直至雙腳,進行先緊后松訓練,以全身放松為準,同時護士言語引導患者進行冥想,如寬闊蔚藍的大海邊,我和妻子/丈夫在海邊漫步,孩子在周圍嬉戲打鬧,以此放松身體;或進行自我暗示,如我的身體越來越沉了,默念期間若出現與身體沉重感無關意念,不必在意,繼續進行放松訓練;組織親朋好友定期訪視,回憶以往一起工作或上學時光,緩解患者負面情緒,促使其早日回歸社會。
1.3 觀察指標
①麻醉前、拔管即刻、拔管后3 min、5 min心率(HR)、舒張壓(DBP)、收縮壓(SBP)。②導尿管耐受性:未拉扯導管,無尿急尿意感,可耐受為0度;拉扯導管,有輕微尿急尿意感,稍微不能耐受為Ⅰ度;拉扯導管,有明顯尿急尿意感,不能耐受為Ⅱ度。③蘇醒質量(躁動發生及分級):清醒、安靜為0級;易激惹,易怒,實施刺激性操作時,出現哭喊,給予心理干預適當改善為1級;出現難以安慰、無法控制的哭喊,且出現拔管、反抗等行為為2級;無法安靜,出現譫妄、迷惑,躁動強烈為3級。④麻醉前、麻醉清醒后24 h心理狀態(SCL-90):包含人際關系敏感、軀體化、焦慮、強迫、抑郁、恐怖、偏執、敵對及精神病性9個因子,按癥狀從無到嚴重0~4評分,得分越高,心理狀態越差。⑤護理滿意度:采用紐卡斯爾護理滿意度量表(NSNS)評估,共19個條目,每個1~5分,總分15~95分,不滿意<67分,滿意67~85分,非常滿意>85分,滿意度=(滿意+非常滿意)/總例數×100%。
1.4 統計學方法
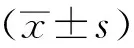
2 結果
2.1 兩組患者HR、DBP、SBP
麻醉前,兩組HR、DBP、SBP無顯著差異(P>0.05);拔管即刻、拔管后3 min及5 min實驗組HR、DBP、SBP低于對照組(P<0.05)。見表2。
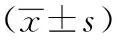
表2 兩組患者HR、DBP、SBP情況
2.2 兩組患者導尿管耐受性
實驗組導尿管耐受性高于對照組(P<0.05)。見表3。

表3 兩組患者導尿管耐受性〔n(%)〕
2.3 兩組患者蘇醒質量
實驗組蘇醒質量優于對照組(P<0.05)。見表4。

表4 兩組患者蘇醒質量〔n(%)〕
2.4 兩組患者心理狀態
麻醉前兩組SCL-90評分無顯著差異;麻醉清醒后24 h實驗組SCL-90評分低于對照組(P<0.05)。見表5。
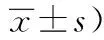
表5 兩組患者心理狀態評分(分,
2.5 兩組患者護理滿意度
實驗組護理滿意度高于對照組(P<0.05)。見表6。

表6 兩組患者護理滿意度〔n(%)〕
3 討論
蘇醒期躁動為全麻蘇醒期常見不良反應,可引起強烈心血管系統應激反應,導致心率增快、血壓升高,甚至引發反流誤吸、氣管痙攣、窒息等嚴重意外事件〔8-9〕。同時,躁動時伴隨的無意識掙扎與肢體動作還可導致患者墜床及各種輸液管、引流管、氣管導管、導尿管等脫出,使麻醉風險顯著增加,且嚴重影響術后恢復〔10-11〕。因此,預防蘇醒期躁動發生至關重要。
目前,蘇醒期躁動發生機制雖仍未完全明了,導尿管所致的疼痛及對尿道的特殊刺激是其重要誘因〔12-13〕。近年來,全麻后留置導尿管廣泛應用于臨床,但研究指出,與清醒時留置導尿管相比,其蘇醒期躁動與血流動力學變化更為劇烈〔14〕。全麻后留置導尿管無疼痛不適,蘇醒初期皮層下中樞對外界刺激呈高度敏感狀態,導致患者對導尿管引起的突如其來的特殊刺激及疼痛反應強烈,進而引發強烈心血管應激反應〔15〕。常規護理雖對導尿管物理刺激有一定認識,并試圖通過采取措施降低物理刺激,如選用14號Foley導尿管、合理選取插管時機、插管前充分潤滑等。但實踐表明,患者蘇醒期躁動及尿管刺激反應發生率仍處于較高水平〔16〕,提示上述方案不足以有效預防尿道刺激。
降階梯思維模式是急診醫學思維的創新模式,指進行急診癥狀鑒別診斷時,從迅速致命疾病到進展較慢疾病、從嚴重疾病到一般疾病依次鑒別的思維方式。多項研究證實,其可有效縮短急診患者預警時間與急診救治時間,提高搶救成功率〔17-18〕。蘇醒期躁動發生與多種因素有關,利用降階梯思維模式進行危險因素分級,以分清輕重緩急,對最為嚴重問題給予充分重視,有望提高護理的時效性。本研究將以降階梯思維模式為主的精準護理應用于全麻后留置導尿管男性患者,結果顯示,實驗組導尿管耐受性高于對照組,蘇醒質量優于對照組。分析其原因:以降階梯思維模式為主的精準護理將影響全麻后留置導尿管男性患者蘇醒質量的危險因素進行分級,通過術后家屬陪伴、自我放松訓練等措施,使患者感受家庭溫暖,提高痛閾,減輕心血管應激反應。根據患者病情,導尿管多需留置24~36 h,易發生尿道疼痛、憋尿、漏尿等并發癥為蘇醒期躁動重要誘因。通過調整插管深度或夾管時間、選取優質導管等措施,以有效減輕尿管刺激引發的不適感。同時,術前心理干預與健康宣教,使患者對術后刺激有一定預先認識,促使大腦皮層建立導尿管相關刺激癥狀的信息,產生心理準備和適應耐受,減輕蘇醒初期突然感知到不適的應激反應,邀請成功治療者現身說法,強化患者戰勝疾病信念。上述措施均利于減輕蘇醒初期心血管應激反應,提高患者導尿管耐受性,改善蘇醒質量。本研究中拔管即刻、拔管后3 min及5 min實驗組HR、DBP、SBP低于對照組,考慮與術前心理干預與健康宣教提高患者對留置導尿管的認知水平,幫助其正視疾病,穩定情緒,產生心理準備和適應耐受,進而使血流動力學狀態更為穩定有關。本研究還發現,觀察組麻醉清醒后24 h心理狀態顯著改善,護理滿意度顯著提高,表明以降階梯思維模式為主的精準護理應用于全麻后留置導尿管男性患者,可有效改善患者負性情緒,提高護理滿意度。
綜上可知,以降階梯思維模式為主的精準護理應用于全麻后留置導尿管男性患者,可改善心理狀態,促進血流動力學穩定,提高導尿管耐受性及蘇醒質量,進而提高護理滿意度。
利益沖突所有作者均聲明不存在利益沖突

