不同劑量右美托咪定對全髖關節置換術患者術中及術后影響
胡凱 萬長棟 熊瑞昌 王城
(南昌市洪都中醫院,江西 南昌 330008)
髖部骨折在老年骨質疏松患者中很常見,具有高發病率和致殘性,降低生活質量,甚至危害生命。全髖關節置換術(THA)是有效治療方法,能有效緩解患者疼痛,快速改善功能〔1〕。據估計,到2030年約572 000例患者需要THA治療,到2050年約超過626萬患者發生髖部骨折〔2〕。而在我國,THA需求也在不斷增長〔3〕。但因THA創傷較大,加上全身麻醉副作用,術后疼痛明顯,應激和炎癥反應異常表現,這些均增加術后并發癥風險,特別是老年患者〔1,4〕。因而,盡管THA廣泛應用于髖部骨折治療,但患者圍術期管理仍然是一個臨床挑戰。為更好制定THA患者麻醉管理策略管理,多模式鎮痛方案被推薦,其中包括使用超過 2種不同的藥物或模式,具有不同機制或作用部位。作為α2-腎上腺素受體激動劑,右美托咪定(DEX)具有抗焦慮、鎮靜和鎮痛特性,不會引起呼吸抑制〔5〕。此外,DEX具有抗中樞性交感作用和抗焦慮屬性,具有抑制機體應激反應效果〔6〕。DEX輔助全身麻醉可提供更令人滿意的THA術后鎮痛效果,改善認知功能,提高者免疫能力〔7〕。但是DEX的使用劑量目前尚未統一。大致分為3種〔8,9〕:0.25 μg/kg的低劑量DEX、0.50 μg/kg的中等劑量DEX及1.00 μg/kg的高劑量DEX。本研究探討3種劑量DEX對THA患者術中麻醉效果及術后恢復情況的影響。
1 資料與方法
1.1一般資料 選取南昌市洪都中醫院在2018年1月至2020年3月因老年髖部骨折行THA治療患者。納入標準:①年齡>18歲;②符合THA適應癥;③計劃在全身麻醉下行擇期手術患者;④體重45~75 kg;⑤簡易精神狀態量表(MMSE)評分>27分。排除標準:①中樞神經系統病變患者;②左心室射血分數<35%,房室傳導阻滯和心房顫動患者;③不受控制的癲癇發作患者,精神類藥物濫用和酗酒史患者;④DEX過敏或過敏體質患者;⑤腦梗死、器質性腦疾病患者;⑥聽力、視覺障礙患者。最終納入患者195例。將患者隨機分為低劑量DEX組、中等劑量DEX組及高劑量DEX組各65例。3組一般臨床資料比較差異無統計學意義(P>0.05)。見表1。本研究經醫院倫理委員會批準且患者及家屬均簽署知情同意書。
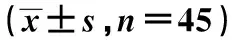
表1 3組臨床資料比較
1.2麻醉方法 3組患者術前常規禁食,但未接受術前用藥。進入手術室后,常規開通靜脈輸液,密切監測無創動脈血壓、血氧飽和度、潮氣末二氧化碳分壓、雙頻指數及心電圖。麻醉誘導藥物:0.5 μg/kg舒芬太尼、0.3 mg/kg依托咪酯和0.15 mg/kg阿曲庫銨。麻醉誘導成功后,在患者肌肉放松、失去知覺后,戴上合適喉罩進行麻醉。然后患者接受0.5 μg/kg舒芬太尼、0.3 mg/kg 依托咪酯和0.15 mg/kg阿曲庫銨。設置參數:潮氣量為8~10 ml/kg,呼吸頻率為12次/min,術中呼氣末CO2分壓和雙頻譜指數(BIS)值分別維持在35~45 mmHg和40~60 mmHg。在麻醉誘導前,低劑量DEX組、中等劑量DEX組及高劑量DEX組靜脈輸注DEX,劑量分別為0.25 μg/kg、0.50 μg/kg及1.00 μg/kg,輸注10 min。術后患者恢復自主呼吸、咳嗽和吞咽反射后拔管。
1.3觀察指標 ①血流動力學參數收集及比較:于麻醉誘導前1 min(T0)、DEX給藥后5 min(T1)、麻醉誘導后5 min(T2)、氣管插管5 min(T3)、氣管插管10 min(T4)、氣管插管15 min(T5)的心率(HR)、血壓〔舒張壓(DBP)及收縮壓(SBP)〕。②鎮痛數據收集及比較:采用視覺模擬評分(VAS)評估3組患者入室前時(T0),術后2 h(T1)、6 h(T2)、10 h(T3)、14 h(T4)、18 h(T5)、22 h(T6)、24 h(T7)疼痛程度。③認知功能數據收集及比較:采用MMSE評估3組患者術前1 d(T0),術后6 h(T1)、24 h(T2)、36 h(T3)、72 h(T4)認知功能。MMSE滿分30分,與患者認知功能呈正相關。MMSE≥28分:認知功能正常,24~27分:認知功能輕度受損,19~23分:認知功能中度受損;≤18分:認知功能重度受損。④炎癥反應數據收集及比較:采用酶聯免疫吸附試驗(ELISA)測定3組術前1 d(T0),術后6 h(T1)、24 h(T2)、48 h(T3)血清中腫瘤壞死因子(TNF)-α、C-反應蛋白(CRP)、白細胞介素(IL)-10水平。⑤并發癥:在術后觀察并記錄3組并發癥情況。根據臨床經驗,主要包括心動過緩、刺激性咳嗽、低血壓、呼吸抑制、惡心和嘔吐。心動過緩定義為HR<60次/min。低血壓定義為DBP<60 mmHg,SBP<90 mmHg。
1.4統計學方法 采用SPSS21.0軟件進行χ2檢驗、方差檢驗及兩兩SNK-q檢驗。
2 結 果
2.13組術中血流動力學特點 T1、T2、T3、T4和T5時間點,中等劑量和高劑量DEX組HR、DBP及SBP顯著低于低劑量DEX組(P<0.05),高劑量DEX組HR、DBP及SBP顯著低于中等劑量DEX組(P<0.05)。HR、DBP及SBP與DEX呈劑量依賴性,見表2。
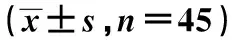
表2 3組術中不同時間HR、DBP及SBP比較
2.23組鎮痛效果比較 T1、T2、T3、T4、T5和T6時間點,中等劑量和高劑量DEX組VAS顯著低于低劑量DEX組(P<0.05),高劑量DEX組VAS顯著低于中等劑量DEX組(P<0.05)。T0、T7時間點,3組VAS比較差異無統計學意義(P<0.05)。見表3。
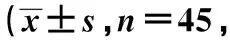
表3 3組不同時間點VAS比較分)
2.33組術后認知功能特點 T1、T2、T3、T4時間點,中等劑量和高劑量DEX組MMSE評分顯著高于低劑量DEX組(P<0.05),高劑量DEX組MMSE評分顯著高于中等劑量DEX組(P<0.05)。術后認知功能改善程度與DEX呈劑量依賴性,見表4。高劑量DEX組認知功能障礙發生率顯著低于低劑量和中等劑量DEX組(P<0.05);中等劑量DEX組認知功能障礙發生率顯著低于低劑量DEX組(P<0.05),見表5。
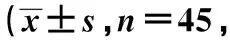
表4 3組術后MMSE評分比較分)
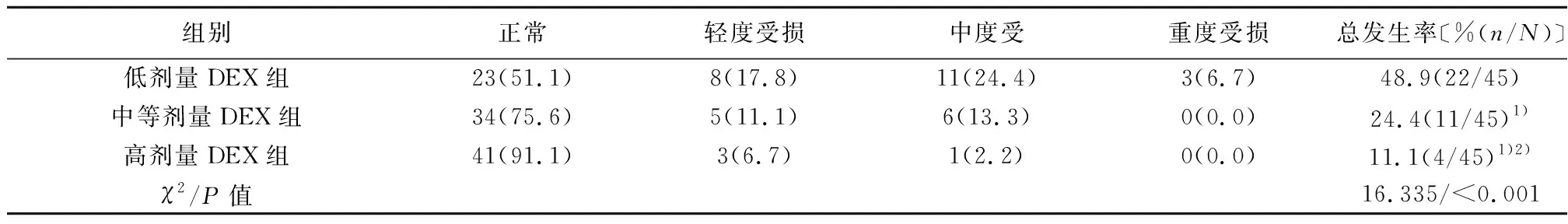
表5 3組術后認知功能狀態比較〔n(%),n=45〕
2.43組術后炎癥反應特點 在T2、T3和T4時間點,高劑量DEX組及中等劑量DEX組的CRP、TNF-α及IL-10濃度均顯著高于低劑量DEX組(P<0.05),高劑量DEX組CRP、TNF-α及IL-10濃度均顯著高于中等劑量DEX組(P<0.05)。表明,術后炎癥反應抑制程度與DEX呈劑量依賴性。見表6。
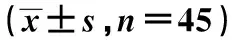
表6 3組術后認知功能比較
2.53組并發癥發生率 高劑量DEX組并發癥總發生率顯著高于低劑量和中等劑量DEX組(P<0.05),中等劑量DEX組并發癥總發生率顯著高于低劑量DEX組(P<0.05)。高劑量DEX組心動過緩及低血壓發生率較高;低劑量DEX組呼吸抑制及惡心和嘔吐發生率較高(P<0.05),見表7。
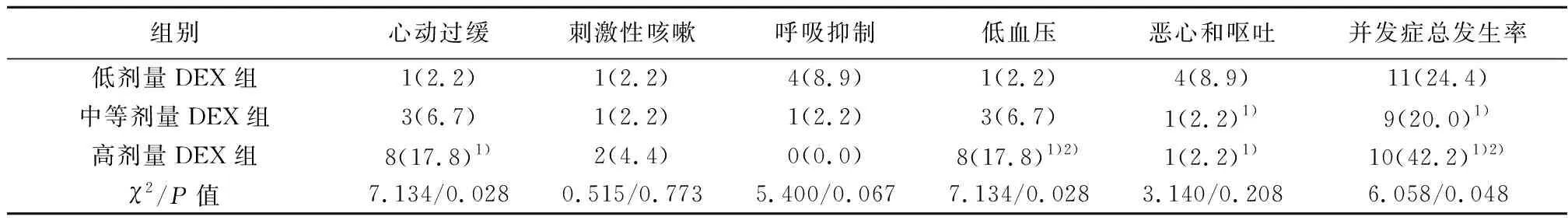
表7 3組并發癥發生率比較〔n(%),n=45〕
3 討 論
術前情緒反應和手術操作刺激都可能使患者交感神經系統興奮,引起應激反應,增加血壓和HR。因此,術中血流動力學波動幅度會導致機體免疫抑制狀態。DEX輔助全身麻醉可以降低機體應激反應,維持術中血流動力學穩定〔10〕。主要機制可能包括:(1)DEX可以直接通過刺激α2腎上腺素受體來益維持術中血流動力學穩定〔9〕;(2)DEX可通過特定心外膜血管收縮效應來阻止血液跨壁再分布,通過降低HR減少心肌耗氧量,這種效應稱之為竊血效應;(3)DEX通過激活運動神經元復合體中的α2受體降低高血壓反應〔11〕;(4)在術中使用DEX可以顯著降低兒茶酚肽濃度,具有鎮靜和抗焦慮作用,同時增強抑制交感神經反射來穩定血流動力學穩定;(5)DEX通過促進K+信號傳導激活內源性睡眠,從而產生催眠、鎮痛作用〔12〕。這些證據都強烈證實DEX通過不同途徑,不同機制來維持術中血流動力學穩定。這項研究選取氣管插管前后6個時間點評估THA患者血流動力學波動特點。結果證實血流動力學波動與DEX呈劑量依賴性。然而因DEX生理、藥理作用,在高劑量DEX(1 μg/kg)患者中觀察到心動過緩和低血壓比例較高。因此,可以初步證實中等劑量DEX(0.5 μg/kg)能有效維持血流動力學穩定性且降低并發癥風險。
超過50%的THA患者在術后表現為重度疼痛〔13〕,阻礙患者早期髖部功能康復,延遲出院〔14〕。因此,有效疼痛管理在THA患者非常重要〔15〕。雖然多模式鎮痛已在臨床大規模開展,但如何優化鎮痛模式仍是一個臨床挑戰。阿片類藥物在術后疼痛管理中發揮重要作用,但呼吸抑制、藥物成癮、惡心和嘔吐發生率高〔7〕。DEX作為一種全身麻醉輔助用藥常作為阿片類替代藥物。本研究觀察到3種DEX劑量組患者術后24 h疼痛程度無差異,這可能與DEX半衰期24 h有關。而在24 h內,術后鎮痛效果與DEX呈劑量依賴性。這些結果表明,高劑量DEX(1 μg/kg)鎮痛效果更令人滿意。DEX鎮痛效應可能與藍斑內去甲腎上腺素途徑有關〔16〕;也可通過Janus激酶(JAK)/信號轉導和轉錄激活因子(STAT)通路來起到鎮痛作用〔17〕。
THA患者手術創傷、術后疼痛均會導致機體較高應激及炎癥反應〔7〕,刺激細胞因子CRP、TNF-α及IL-10分泌增加。DEX通過抑制兒茶酚釋放,直接或間接作用于免疫細胞,維持自身免疫穩定性〔18〕;此外,可調節經典核轉錄因子(NF)-κB炎癥反應信號通路抑制IL-10 和TNF-α釋放〔19〕。本研究發現抑制術后炎癥反應程度與DEX呈劑量依賴性。麻醉后認知功能障礙是術后并發癥主要之一,伴有記憶、抽象思維和定向障礙。血流動力學不穩定、炎癥反應較高及術后疼痛均增加術后認知功能障礙風險〔20〕。因此,在DEX多作用效果下,高劑量DEX(1 μg/kg)更能改善THA術后認知功能,降低術后認知功能障礙風險。而DEX可降低谷氨酸神經毒性、神經特異性烯醇,保護神經元細胞〔21〕。
本研究結果提示DEX劑量越高臨床效果越令人滿意。但需要指出的是,高劑量DEX患者心動過緩、低血壓發生率較高,但在可接受且安全范圍內。本研究具有一定局限性,首先患者例數較少,可能對結果產生一定偏倚;其次,術中僅僅靜脈輸注10 min的DEX,未持續低劑量靜脈給藥。在其他研究中除給予患者負荷載量外,會持續以 0.5 μg/(kg·h)低劑量靜脈給藥〔22〕。本研究未納入安慰劑對照組,但是基于既往對DEX的研究,似乎沒有必要再納入于對照組進行研究〔14〕。
綜上所述,1 μg/kg DEX雖然可以降低術后疼痛,抑制炎癥反應,改善認知功能,但考慮心動過緩、低血壓潛在風險,建議謹慎使用。

