中度穩定期慢性阻塞性肺疾病疲勞與多維度指標的關系
王雪峰
(武漢市漢口醫院 呼吸內科,湖北 武漢 430012)
疲勞是慢性阻塞性肺疾病(慢阻肺)的一種非常普遍、具有挑戰性且尚未得到充分研究的癥狀,它影響著患者的生活質量。疲勞和無意的體重減輕是晚期進展性疾病患者最常見的兩組癥狀。適當的干預可以大大改善重病患者的功能和生活質量,減少身體、心理和精神上的痛苦。采用統一的疲勞和體重減輕結果測量報告機制也將為小型研究的薈萃分析提供機會。未來需要更多的研究,以確定在晚期疾病中管理疲勞和體重減輕的最佳干預措施[1]。Kouijzer等[2]研究指出,慢阻肺患者感覺到疲勞,從而導致其生理、情感、認知和社會功能等方面受到限制,這些限制給患者造成了較重的精神負擔。慢阻肺患者的疲勞僅僅是主觀上的表現,缺乏客觀具體指標,本研究通過探討慢阻肺疲勞患者的營養指標、生活質量指標、炎癥指標、精神情緒指標,旨在為臨床客觀評價慢阻肺患者的疲勞提供一個多維度的可靠依據。
1 資料與方法
1.1病例選擇 本研究為前瞻性研究,從武漢市漢口醫院呼吸內科門診選取2019年6月至 2021年6月收治的中度穩定期慢阻肺患者56例。采用疲勞量表F-14對患者進行評估,疲勞量表F-14由14個條目組成,每個條目都是一個與疲勞相關的問題。根據其內容與受試者實際情況的符合與否,回答“是”或“否”。每個條目1分,共14分,若得分≥3劃分為疲勞組(n=30),得分<3為非疲勞組(n=26)。 納入標準: ①已確診慢阻肺,并按肺功能分級為中度穩定期慢阻肺患者(符合第9版內科學診斷標準[3]);②有一定書寫、閱讀及交流能力。排除標準:①合并有其他慢性疾病者;②有精神疾病者。所有患者均簽署知情同意書,本研究經醫院倫理委員會批準。
1.2方法 收集患者一般資料、營養指標、生活質量指標、炎癥指標、精神情緒指標。其中一般指標包括年齡、性別、吸煙指數。營養指標包括白蛋白、血紅蛋白和體重指數。生活質量指標包括第1秒用力呼氣容積占預計值的百分比(percent predicted forced expiratory volume in one-second, FEV1%)、6 min步行距離(6-minute walk distance, 6MWD)和慢性阻塞性肺疾病評估測試(chronic obstructive pulmonary disease assessment test, CAT)評分。炎癥指標包括C反應蛋白(C-reactive protein, CRP)、降鈣素原(procalcitonin, PCT)、白細胞(WBC)計數。精神情緒指標包括貝克抑郁和焦慮量表評分, 心理身體緊張松弛測試量表(PSTR量表)評分。
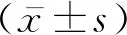
2 結 果
2.1一般資料 疲勞組30例,男性22例,女性8例,平均年齡(65.43±2.24)歲;非疲勞組26例,男性18例,女性8例,平均年齡(65.78±2.74)歲。兩組年齡、性別、吸煙指數等方面差異無統計學意義(均P>0.05),見表1。

表1 一般資料
2.2營養指標 與非疲勞組相比,疲勞組白蛋白、血紅蛋白、體重指數均顯著降低(P<0.05),見表2。

表2 兩組營養指標比較
2.3生活質量指標 與非疲勞組相比,疲勞組FEV1%、6MWD均顯著降低(P<0.05),CAT評分較高(P<0.05),見表3。

表3 兩組生活質量指標比較
2.4炎癥指標 與非疲勞組相比,疲勞組CRP、PCT、WBC計數均較高,差異有統計學意義(P<0.05),見表4。

表4 兩組炎癥指標比較
2.5精神情緒指標 與非疲勞組相比,疲勞組貝克抑郁和焦慮量表評分, PSTR量表評分均較高,差異有統計學意義(P<0.05),見表5。
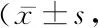
表5 兩組精神情緒指標比較分)
3 討 論
疲勞可被視為慢阻肺的主要肺外臨床特征,可顯著影響患者的生活健康和生活質量。疲勞可以通過各種量表或問卷進行測量,這些量表和問卷是為一般目的或慢阻肺相關目的設計的。但慢阻肺性疲勞仍然沒有得到充分的診斷和治療,臨床和預后的相關性沒有得到確認,早期檢測疲勞相關的臨床指標十分重要[4]。疲勞是所有帕金森病的常見癥狀(約50%的患者出現疲勞),是降低患者生活質量的重要因素之一,也是導致殘疾的主要原因之一。有學者認為,由于疲勞的主觀性質,缺乏一個普遍接受的疲勞定義;現有的疲勞測量工具不能測量帕金森病患者的所有疲勞類型;干預措施對疲勞無顯著影響,需要用定性的方法進一步定義和探索疲勞[5]。有研究評估了血液透析患者11個疲勞內容維度,因內容長度各不相同,可獲得的驗證數據有限,提示需要一種標準化和穩健的測量方法,以捕捉患者重要的疲勞維度,并評估和改善血液透析患者的致殘并發癥[6]。對疲勞的主觀評估與肌肉力量、營養指標的相關性很弱[7]。最大呼吸壓力試驗和表面肌電測量可確定脊髓灰質炎患者呼吸肌疲勞程度,早期診斷呼吸功能減退可延緩呼吸衰弱,減少未來呼吸輔助治療的需要[8]。Bahmer等[9]研究發現,結節病患者平均用力肺活量占預計值的百分比為91%,6MWD為525 m,平均每天行走7 490步,25%有嚴重疲勞。
Yohanne等[10]研究指出,未經充分認識和治療的抑郁和焦慮癥狀會對身體功能和社會交往產生有害影響,增加慢阻肺疾病患者的疲勞。一項對老年人進行的研究發現,炎癥生物標志物白細胞介素-6和CRP水平與更高的抑郁患病率相關[11],提示炎性標志物和抑郁癥狀對評價老年人慢阻肺具有潛在價值。本研究發現,與非疲勞組相比,疲勞組炎癥標記物(WBC計數、PCT、CRP)較高,抑郁、焦慮、高壓力狀態更為嚴重,與Lu等[11]研究結果相符。提示炎性標記物在慢阻肺患者焦慮抑郁的發病中發揮一定作用。
Ebadi等[12]進行薈萃研究發現,慢阻肺患者疲勞的患病率為17%~95.9%,難治的疲勞與慢阻肺患者體能降低、生活質量下降、系統炎癥、抑郁、焦慮、病死率增加相關,本研究結果與其基本一致。目前尚無有效的通用量表來評估慢阻肺患者的疲勞程度。Payne等[1]提出對慢阻肺患者疲勞和體重減輕進行干預的三項系統評價:自我管理教育計劃、營養支持和肺康復。在臨床工作中,我們發現那些偏瘦的和肥胖的患者診治效果不同,對于康復耐受和接受程度也不一樣。到底有哪些原因造成了這些差異,用什么指標來說明這些不同尚需要進一步研究。
疲勞是慢阻肺一種非常普遍、具有挑戰性的癥狀,影響患者的生活質量。Kouijzer等[2]通過調查患者對疲勞影響其日常生活的看法與觀點,探討解決疲勞的可能治療方案。患者認為疲勞對其日常生活產生嚴重負面影響,并強調在身體、情緒、認知和社會功能方面受到限制。這些局限性造成了較高的精神負擔,挑戰了患者的應對資源,使疲勞成為難以接受的癥狀。大多數患者提到,他們在某種程度上失去了生活的樂趣,或者在某些情況下甚至失去了生存的意愿。患者需要有效的治療,建議采用多學科方法和混合護理,即在線治療以改善疲勞管理,同時與醫療專業人員面對面接觸以增加社會支持。研究表明,疲勞對日常生活的影響是降低患者生活質量的關鍵因素。為了提高醫護人員和患者對疲勞的認識,促進早期疲勞自我管理,醫護人員采取積極主動的方法可能是有效定制個性化治療的最佳途徑。Ahmed等[13]研究發現,在隨訪第60天,肺康復的慢阻肺患者在6 min步行后,外周毛細血管血氧飽和度(通過脈搏血氧儀)下降較少,呼吸困難和疲勞程度增加較少,表明中度穩定期慢阻肺患者在執行常規家庭肺康復計劃后,氧合狀態、呼吸困難和疲勞得到改善。
目前中國關于慢阻肺患者疲勞及其與健康相關生活質量關系的文獻較少。Yang等[14]進行了一項橫斷面研究,從中國中部3家綜合醫院招募1個月內因慢阻肺急性加重而住院的患者,對其疾病嚴重程度、疲勞和健康相關生活質量進行評估。研究發現,幾乎一半的慢阻肺患者經歷中至重度的疲勞,疾病嚴重程度越高的患者表現出更差的健康相關生活質量,疲勞癥狀對慢阻肺患者的健康相關生活質量、身體健康和心理健康都有強烈的負面影響。建議衛生人員提供與疲勞相關的篩查、咨詢和健康教育,尤其是針對中重度慢阻肺患者。
綜上,本研究采用疲勞量表F-14主觀評估疲勞,與客觀評估其營養指標(白蛋白、血紅蛋白、體重指數)、生活質量指標(FEV1%、6MWD、CAT評分)、炎癥指標(CRP、PCT、WBC計數)、精神情緒指標(抑郁、焦慮、壓力)多維度指標相結合的方式,為日后建立多維疲勞量表、進行多元化歸類管理、進一步康復管理提供理論依據,具有創新性和科學意義。建議對慢阻肺疲勞患者進行多學科方法治療和護理,定制個性化的最佳治療方案。希望以后研究增加樣本量,從而為預防、篩查、管理、治療提供更多的實質性可行性依據。

