取消藥品加成政策前后肺結核患者住院費用的中斷時間序列分析
李改云 吳楊昊天 丁明峰 李懿倫 張嘉文 羅曉蕾 江靖雯 韓雪梅
世界衛生組織《2021年全球結核病報告》顯示,2020年全球結核病發病率為127/10萬[1]。肺結核患者疾病經濟負擔重,超過50%的結核病患者因病致貧[2]。四川省瀘州市2008—2017年累計報告肺結核患者34 392例,平均年報告發病率為82.29/10萬,其發病率高于全省平均水平(62.8/10萬)[3]。藥品價格與患者的疾病經濟負擔密切相關。取消藥品加成政策旨在實現醫藥分開,規范醫務人員的趨利傾向和不合理醫療行為,注重公立醫療機構的公益性,切實減輕患者的疾病經濟負擔[4]。目前,針對西部地區取消藥品加成政策的影響研究較少。為進一步完善取消藥品加成政策,有效控制患者醫療費用的過快增長提供實證數據支撐,筆者通過對取消藥品加成政策實施前后瀘州市2家三甲結核病定點醫院肺結核患者的住院費用和單項費用進行分析,采用中斷時間序列(interrupted times series, ITS)分析取消藥品加成政策實施前后肺結核患者的住院費用水平和趨勢變化情況。
資料和方法
一、研究對象
1.患者來源:根據第10次修訂的國際疾病分類方法(ICD-10),篩選出2015年2月1日至2018年11月20日期間,在瀘州市西南醫科大學附屬醫院、瀘州市人民醫院2家三甲結核病定點醫院住院的主要疾病診斷編碼為肺結核的患者。本研究共納入肺結核住院患者3749例,其中政策實施前的患者1720例,政策實施后的患者2029例,平均每月患者82例,最多的一個月為127例,最少的一個月為26例。
2.納入標準:主要疾病診斷編碼為肺結核(ICD-10: A15、A16)的患者。
3.排除標準:(1)重復性數據;(2)缺失數據;(3)邏輯性異常數據;(4)特殊病例,排除包含其他肝、腎疾病以及惡性腫瘤等合并癥診斷的病例。
二、資料統計分析
1.數據質量控制:基于通貨膨脹和物價變動等因素,且本研究涉及的數據時間跨度較長,依據國家統計局發布的醫療保健類居民消費價格指數,將2018年患者的住院費用作為基準,對2015—2017年患者的住院費用進行貼現調整。
2.統計分析方法:采用Excel 2019軟件建立數據庫,采用SPSS 25.0軟件進行統計學分析,使用R Studio 1.1.456軟件進行ITS分析及繪圖。以患者1次住院為單位計算例均費用,同一患者再次住院按不同例數計算,采用Kolmogorov-Smirnov(K-S)檢驗進行正態性檢驗,采用“中位數(四分位數)[M(Q1,Q3)]”對呈偏態分布的計量資料進行統計描述,采用非參數Mann-WhitneyU秩和檢驗對政策實施前后單次住院總費用、各單項費用進行比較。
以2016年12月18日作為取消藥品加成政策實施的干預點,2015年2月1日至2016年12月18日為政策實施前, 2016年12月19日至2018年11月20日為政策實施后,選取時間變量為自變量,以月份數為單位。自變量賦值情況見表1。以患者出院時間進行切分,將肺結核患者的例均住院總費用及各單項費用作為結局指標變量,采用ITS構建模型[5-6]Yt=β0+β1X1+β2X2+β3X3+ε。其中,Yt為因變量,指在t時刻的結局指標變量;X1為連續型變量,代表時間序列,編碼為“1,2,3……n”;X2為二分類虛擬變量,代表是否實施政策干預,在政策實施前為0,在政策實施后為1;X3為連續型變量,政策實施前的取值均為0,政策實施后的取值依次為“0,1,2,3……n”。參數β0表示常數項,為t=0時的基線情況;參數β1表示政策實施前結局指標的趨勢變化情況,即基線斜率的估計值;參數β2表示政策實施時結局指標的即刻效果,即政策實施時即刻變化水平的估計值;參數β3表示政策實施后結局指標的趨勢變化值與實施前的差值,即政策引起的結局指標的趨勢變化估計值;β1+β3表示政策實施后結局指標在一段單位時間內的變化趨勢,即政策實施后時間分段變化趨勢的斜率;ε表示誤差項,指無法使用具體參數進行解釋的隨機誤差[7-8]。應用D-W 法檢驗時間序列是否存在1階自相關,當時間序列存在1階自相關時,采用Paris-Winsten估計方法校正D-W 值。以P<0.05為差異有統計學意義。由于費用變量常呈現偏態分布,因此本研究對Yt取自然對數進行分析,并通過log-linear轉換和指數處理,當X增加1個單位時(本研究為月份數),Yt的平均估計值百分比改變為:(expb-1)×100%,依據Yt的百分比改變量直接反映X和Yt之間的關系[9-10]。

表1 ITS分析自變量賦值表
結 果
一、肺結核住院患者的基本情況
3749例肺結核住院患者中,男性肺結核患者2579例,占患者總數的68.79%;患者平均年齡為(48.23±18.90)歲,最小年齡為2月齡,最大年齡為95歲,其中60歲及以上的患者1256例,占患者總數的33.50%;未進行手術治療的住院患者所占患者總數的比例(73.65%)高于進行手術治療的住院患者(26.35%)。政策實施前后兩組肺結核住院患者的性別、年齡、手術治療及參保類型分布差異均無統計學意義(P值均>0.05)。政策實施后肺結核患者的住院時間在10 d以內的比例較政策實施前增加了6.24%,住院時間在20 d以上的比例較政策實施前下降了3.02%,差異有統計學意義(P<0.05)(表2)。
二、政策實施前后肺結核患者單次住院費用基本情況
單次住院總費用在10 000~14 999元/例的肺結核患者最多,共計984例(26.25%),2000元/例以下的肺結核患者最少,共計36例(0.96%)。政策實施后,單次住院總費用在20 000元/例及以上的肺結核患者所占比例有所下降,由14.07%降至11.48%,15 000~19 999元/例的所占比例由11.86%降至10.94%,10 000~14 999元/例的所占比例由28.37%降至24.45%,單次住院總費用在2000~3999、4000~5999、6000~7999、8000~9999元/例的肺結核患者所占比例均有所上升(表3)。
經過K-S檢驗,政策實施前后肺結核患者單次住院總費用及各單項費用均呈偏態分布(P值均<0.05)。肺結核患者單次住院總費用中位數在政策實施后降低了1150.13元(10 642.19元降至9492.06元);單次西藥費中位數下降643.16元(3102.96元降至2459.80元);單次治療費中位數上升214.20元(799.38元升至1013.58元);單次材料費中位數降低208.47元(1239.81元降至1031.34元);單次其他費用中位數上升105.75元(845.19元升至950.94元),差異均有統計學意義(P值均<0.05)。單次檢查費、單次化驗費、單次麻醉費、單次手術費在政策實施后變化差異均無統計學意義(P值均>0.05)(表4)。
三、肺結核患者例均住院費用及各單項費用的ITS分析
ITS分析結果顯示,肺結核住院患者在取消藥品加成政策實施前的例均中藥費、例均材料費均呈現上升趨勢,平均每月增加5.34%、1.92%,變化趨勢差異均有統計學意義(P值均<0.05);例均住院總費用、例均西藥費、例均檢查費、例均麻醉費、例均治療費、例均化驗費、例均手術費以及例均其他費用均無明顯變化趨勢,差異均無統計學意義(P值均>0.05)。取消藥品加成政策實施時,例均住院總費用、例均西藥費、例均檢查費、例均治療費、例均化驗費、例均手術費以及例均其他費用水平變化均不顯著,差異均無統計學意義(P值均>0.05);例均麻醉費即刻上升83.31%,例均中藥費即刻下降99.57%,例均材料費即刻上升24.48%,水平變化差異均有統計學意義(P值均<0.05)。取消藥品加成政策實施后,例均中藥費、例均材料費由上升趨勢變為下降趨勢,其中例均中藥費平均每月下降0.60%,例均材料費平均每月下降4.81%。例均住院總費用平均每月下降1.31%,例均西藥費平均每月下降1.51%,例均檢查費平均每月下降2.53%,例均麻醉費平均每月下降4.39%,例均手術費平均每月下降4.92%,變化趨勢差異均有統計學意義(P值均<0.05)。例均治療費、例均化驗費、例均其他費用在政策實施后均無明顯變化趨勢,差異均無統計學意義(P值均>0.05)(表5)。為了更直觀了解取消藥品加成政策實施前后各項費用的變化情況,本研究依據線性回歸結果將數據轉換為原始標度,繪制肺結核患者例均住院總費用及各單項費用ITS變化擬合圖(圖1)。

表2 取消藥品加成政策實施前后肺結核住院患者基本情況 [例(構成比,%)]

表3 取消藥品加成政策實施前后肺結核患者單次住院總費用頻數分布表
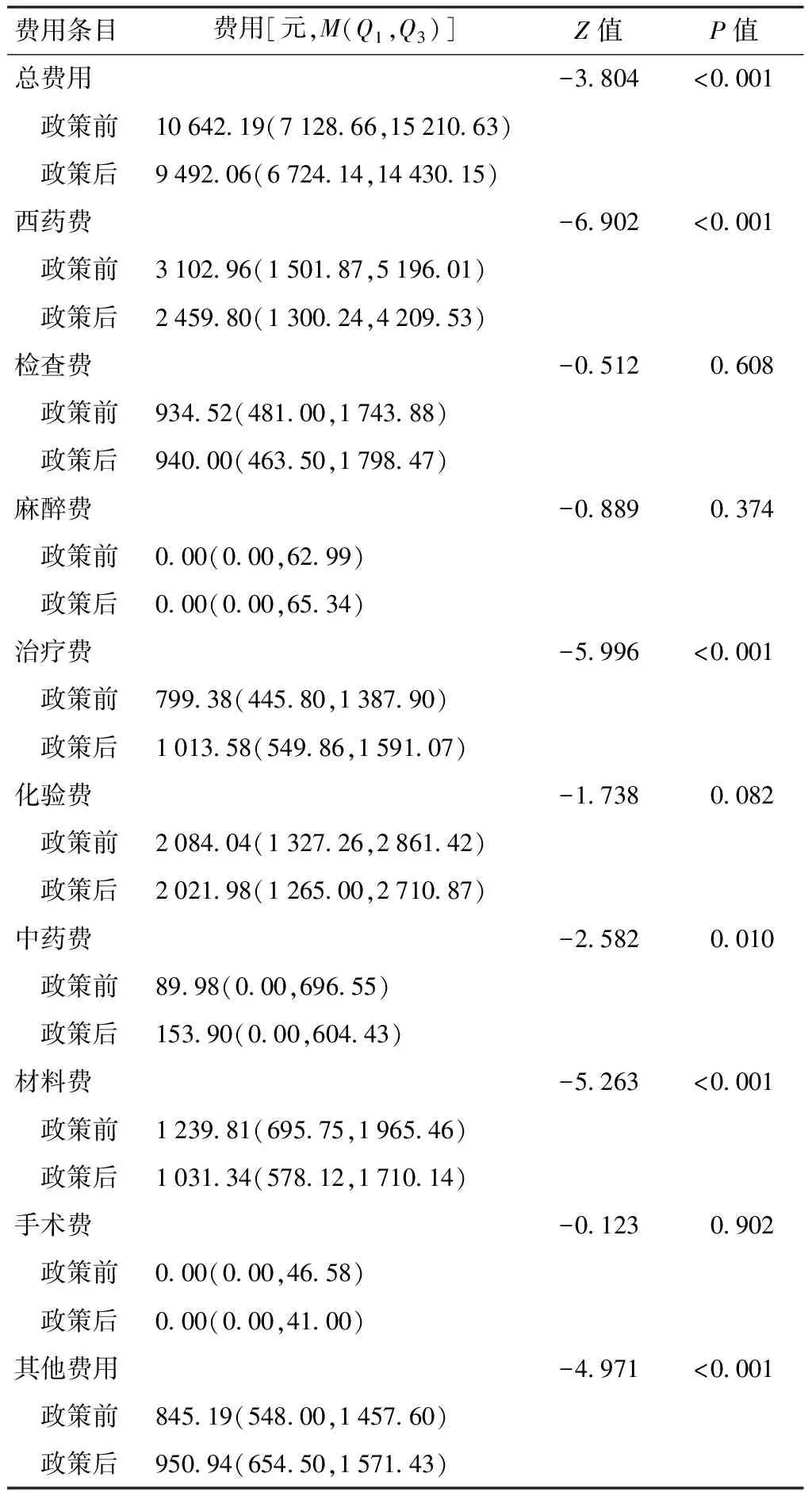
表4 取消藥品加成政策實施前后肺結核患者單次住院費用情況
討 論
本研究結果顯示,取消藥品加成政策實施后肺結核患者住院總費用有所下降,其中西藥費下降幅度最為明顯,政策的實施有效控制了肺結核患者住院總費用及西藥費的快速增長,減輕了患者的疾病經濟負擔。肺結核患者的藥品費用仍處于較高水平,結核病以藥物治療為主,抗結核藥物治療時間長,且需要多藥聯合使用[11],尤其是耐多藥/利福平耐藥結核病診斷和治療比較復雜[12],一線抗結核藥物療效不佳,所需的左氧氟沙星等二線抗結核藥物價格昂貴。此外,超過60%的肺結核住院患者還需服用醫療保險報銷范圍之外的輔助藥物預防和治療抗結核藥物的不良反應,如護肝類藥品[13]。取消藥品加成政策實施后,肺結核患者中藥費呈現下降趨勢,原因可能是取消藥品加成政策的實施對象雖然不包括中藥飲片,但部分中成藥也受到取消藥品中間差價的政策影響,實行藥品零差率銷售[14]。
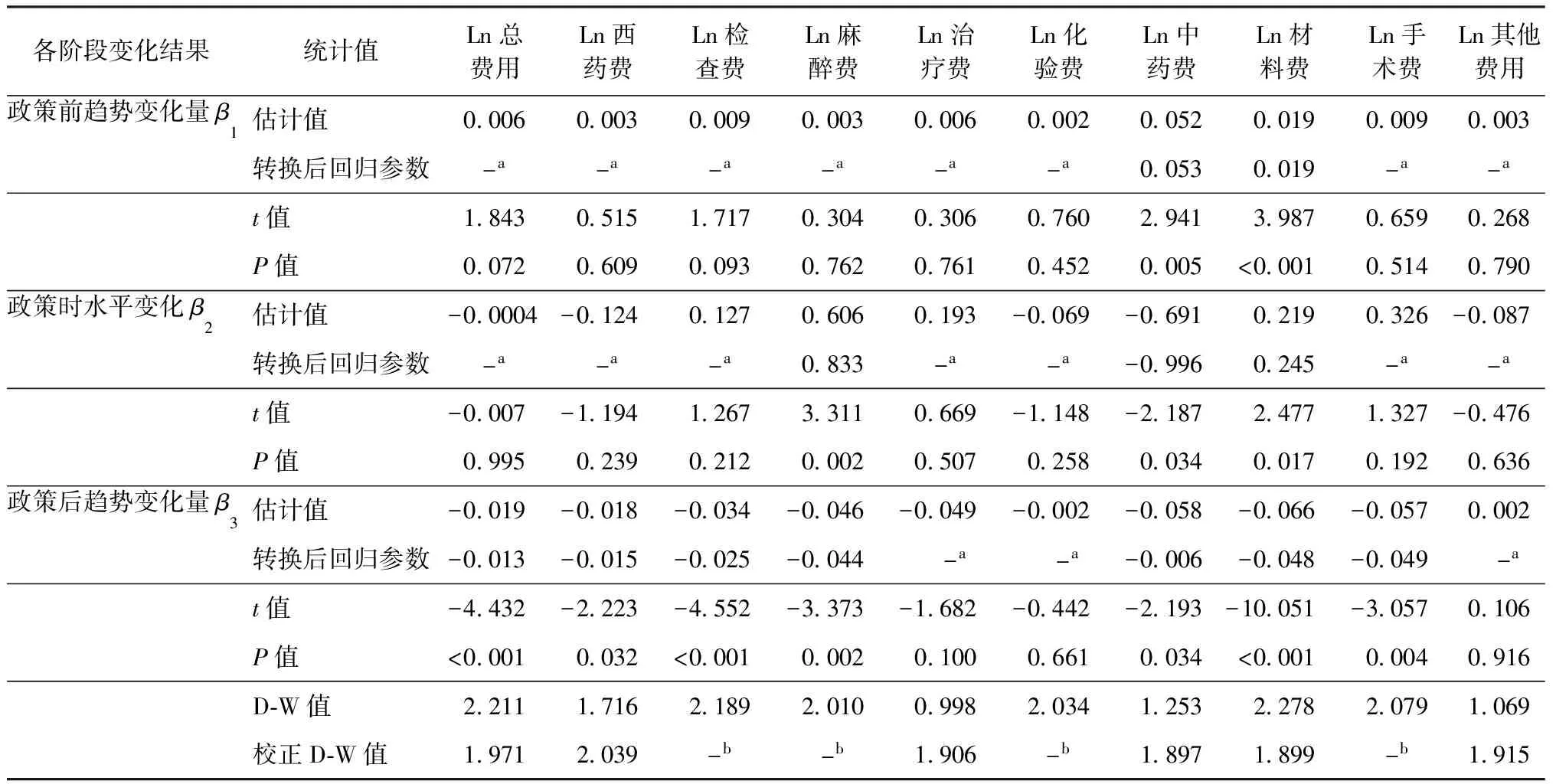
表5 取消藥品加成政策實施前后肺結核患者例均住院費用及各單項費用的ITS分析

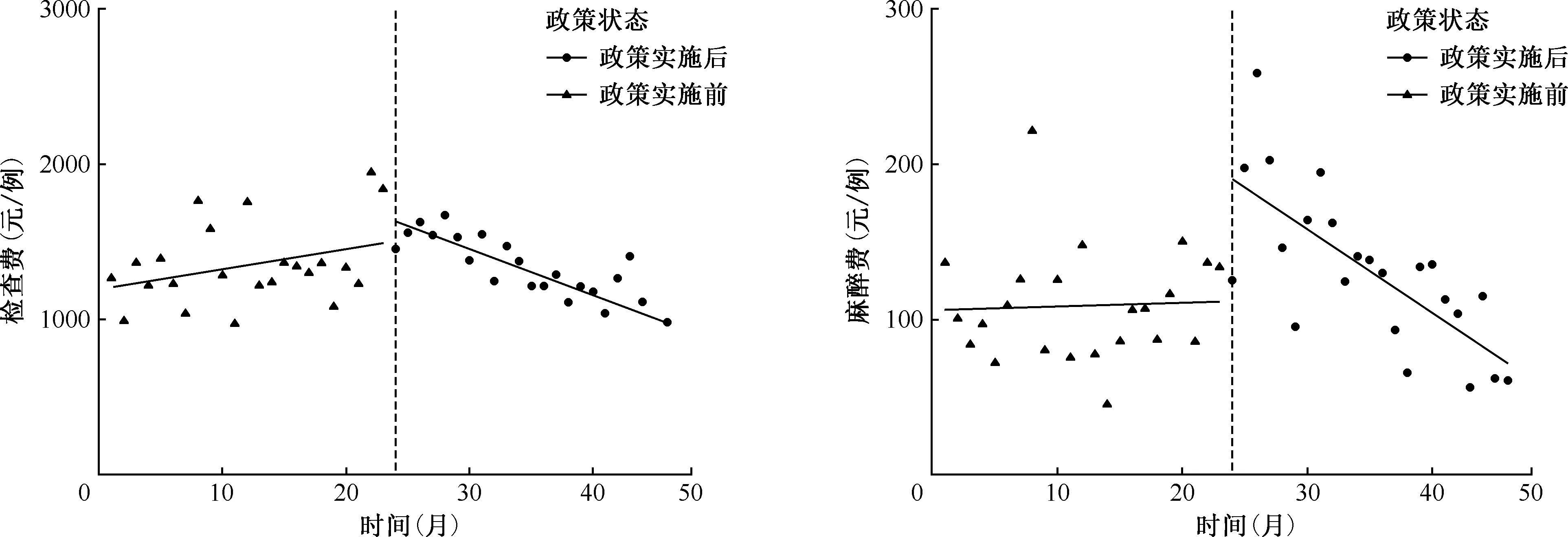


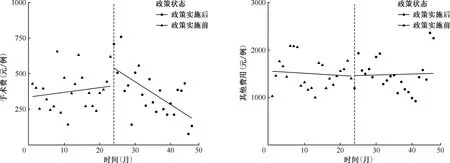
注 “政策實施前”表示取消藥品加成政策實施前;“政策實施后”表示取消藥品加成政策實施后;“其他費用”包括取暖費、空調費、煎藥費等圖1 基于ITS模型取消藥品加成政策實施前后肺結核住院患者各項例均費用變化趨勢擬合圖
肺結核患者住院總費用在政策實施時即刻水平變化差異不明顯,但此后呈現逐月下降趨勢,原因可能是政策干預存在滯后效應,與朱星月等[15]的研究結果一致。持續性干預措施(如取消藥品加成政策)從實施到產生效果通常需要一段時間,政策產生的干預效果會延遲到過渡期之后才會出現。肺結核住院患者的材料費在政策實施時發生即刻水平上升,在政策實施后呈現逐月下降趨勢。與曲昭虎等[16]的研究結果一致,說明了取消藥品加成政策實施時醫院可能尚未理順改革政策,加上政府對公立醫院的財政補貼未能及時到位,短期內形成的經濟損失會對醫院自身經營產生影響,此時醫院可能會通過增加耗材、檢查類醫療服務項目來提升醫院的收入,彌補由取消藥品加成帶來的經濟損失。但長期看來,政策實施后肺結核住院患者的檢查費、化驗費、材料費、其他費用均呈現逐月下降趨勢,原因可能與有關部門提出取消公立醫療機構醫用耗材加成政策和該市公立醫院深化臨床路徑改革相關。由此可見,雖然耗材、檢查類費用仍然處于較高水平,但近年來臨床路徑改革和醫療耗材零加成政策的效果顯著,患者的醫療費用結構得到持續、長期的優化。
醫務人員的醫療服務類項目與住院總費用關系密切。本研究結果顯示,政策實施時肺結核住院患者的麻醉費發生即刻水平上升,手術費、麻醉費在政策實施后均呈現逐月下降趨勢,與許珂等[17]的研究類似。醫療服務價格體現了醫務人員的技術勞務價值[18],盡管《關于印發推進醫療服務價格改革意見的通知》[19]中明確提出進一步提高醫療服務價格,調動醫務人員的工作積極性,但醫療服務類項目價格基數低,取消藥品加成相關配套政策及補償機制不完善。此外,由于醫療保險部門對部分醫療服務項目報銷實行價格控制、醫療服務價格新技術應用過程定價艱難等原因,導致醫院推廣和收費存在較大困難。當醫務人員的付出無法實現認同時,其工作積極性將受挫,部分醫務人員會受到利益驅使產生誘導需求,發生開大處方、大檢查、重復檢查等不合理行為。因此,建議不斷優化住院費用結構,加強院內監管,深化臨床路徑管理。
本研究的局限性:(1)未能對患者的間接費用、無形成本和未參保患者的疾病經濟負擔進行全面評估。(2)本研究涉及的結核病定點醫院為三甲公立醫院,未能對不同等級醫院間肺結核患者的住院費用進行橫向比較。(3)本研究雖然通過設置多個觀察時間點控制政策干預前由歷史因素引發的長期趨勢變動對結局指標的影響,但仍未能完全控制影響住院費用的混雜因素,影響了患者住院費用的可比性。(4)規范合理用藥,藥占比控制等管理措施對取消藥品加成政策影響評估的混雜偏倚影響。
志謝感謝四川省瀘州市醫療保障局對本研究提供的數據支持!
利益沖突所有作者均聲明不存在利益沖突
作者貢獻李改云:收集數據、統計分析、論文撰寫和修改;吳楊昊天:收集數據、統計分析、論文撰寫和指導修改;丁明峰、李懿倫、張嘉文、羅曉蕾、江靖雯:對文章的知識性內容作批評性審閱、指導;韓雪梅:審閱文章、指導修改

