侖伐替尼和卡瑞利珠單抗聯合TACE術治療晚期或不可切除肝細胞癌臨床療效
朱方,魏娟,趙慧慧,蔣文,朱傳東
(南京中醫藥大學附屬南京醫院/南京市第二醫院/南京市腫瘤醫院 腫瘤科,江蘇 南京 210003)
全球每年有大約一半的肝癌新發和死亡病例發生在我國,肝癌在我國的發病率和死亡率分別占實體惡性腫瘤的第四位和第二位[1- 2],病理類型主要包括肝細胞癌(hepatocellular carcinoma,HCC)和膽管細胞癌,其中HCC占70%~85%[2],是臨床治療的難點。肝癌常發生在既往慢性肝炎、肝硬化、酒精性肝硬化等基礎上[3]。因癥狀隱匿,大部分患者確診時已到晚期,失去手術機會。對化療的不敏感導致在過去的幾十年間HCC一直缺乏高效的治療手段[4]。多激酶抑制劑索拉非尼是肝癌治療的劃時代的靶向藥物,將肝癌的總生存時間(overall survival,OS)延長了3個月[5- 6],從2008年獲批以來一直是晚期HCC的唯一的靶向治療選擇,直到近年隨著新的靶向藥物侖伐替尼和免疫檢查點抑制劑的出現,給晚期肝癌或不可切除肝癌患者帶來更多的選擇[7]。依據REFLECT Ⅲ期臨床試驗,侖伐替尼具有比索拉非尼出色的客觀緩解率(overall response rate,ORR)、疾病進展時間(time- to- progress,TTP),侖伐替尼獲FDA批準用于HCC一線治療。免疫治療包括PD- 1抑制劑在多項臨床試驗(包括CheckMate- 040、KEYNOTE- 224、KEYNOTE- 224)中已證實對HCC的臨床效果,已獲準用于HCC的二線治療。近來免疫治療聯合靶向治療是惡性腫瘤研究領域的熱點,也是不可切除HCC治療的方向和突破點。依據KEYNOTE- 524臨床試驗,侖伐替尼聯合帕博利珠單抗已獲FDA批準用于晚期HCC一線治療[8- 10]。納武單抗聯合侖伐替尼一線治療晚期HCC的Ib期臨床研究結果更優于帕博利珠單抗聯合侖伐替尼[11]。CSCO指南推薦PD- 1單抗用于晚期HCC的一線及二線治療。肝動脈化療栓塞術(transhepatic arteerial chemotherapy and embolizatio- n,TACE)主要通過化療藥物聯合微粒、微球栓塞腫瘤的供血動脈,阻斷腫瘤的血供,從而引起腫瘤組織的缺血壞死。已經有研究表明,索拉非尼與TACE聯合可獲得更長的生存期,而TACE聯合侖伐替尼和PD- 1抑制劑的研究仍較少,是否有優勢仍是困惑臨床醫生的課題。受到PD- 1抑制劑聯合侖伐替尼前期臨床試驗的鼓舞,也鑒于相關臨床研究數據較少,尚缺乏一線治療的Ⅲ期臨床試驗結果,更缺乏聯合TACE的相關研究數據,本研究回顧性分析我院一線使用國產PD- 1抑制劑卡瑞利珠單抗和侖伐替尼聯合或不聯合TACE治療晚期或不可切除HCC的臨床數據,探討相關療效及安全性,為臨床HCC的治療提供參考依據。
1 資料與方法
1.1 一般資料
回顧性分析2019年1月至2021年6月南京市第二醫院接受侖伐替尼和卡瑞利珠單抗聯合(LPT組,44例)或不聯合(LP組,28例)TACE治療的72例晚期或不可切除肝細胞癌患者的臨床資料,患者經病理組織學明確診斷,或綜合病史、影像學檢查、AFP結果而臨床診斷,既往未接受其他抗腫瘤治療,肝功能Child- Pugh分級為A或B,兩組患者的臨床特征見表1。所有患者均未行PD- L1檢測,所有患者治療前均簽署免疫治療同意書及靶向治療同意書。
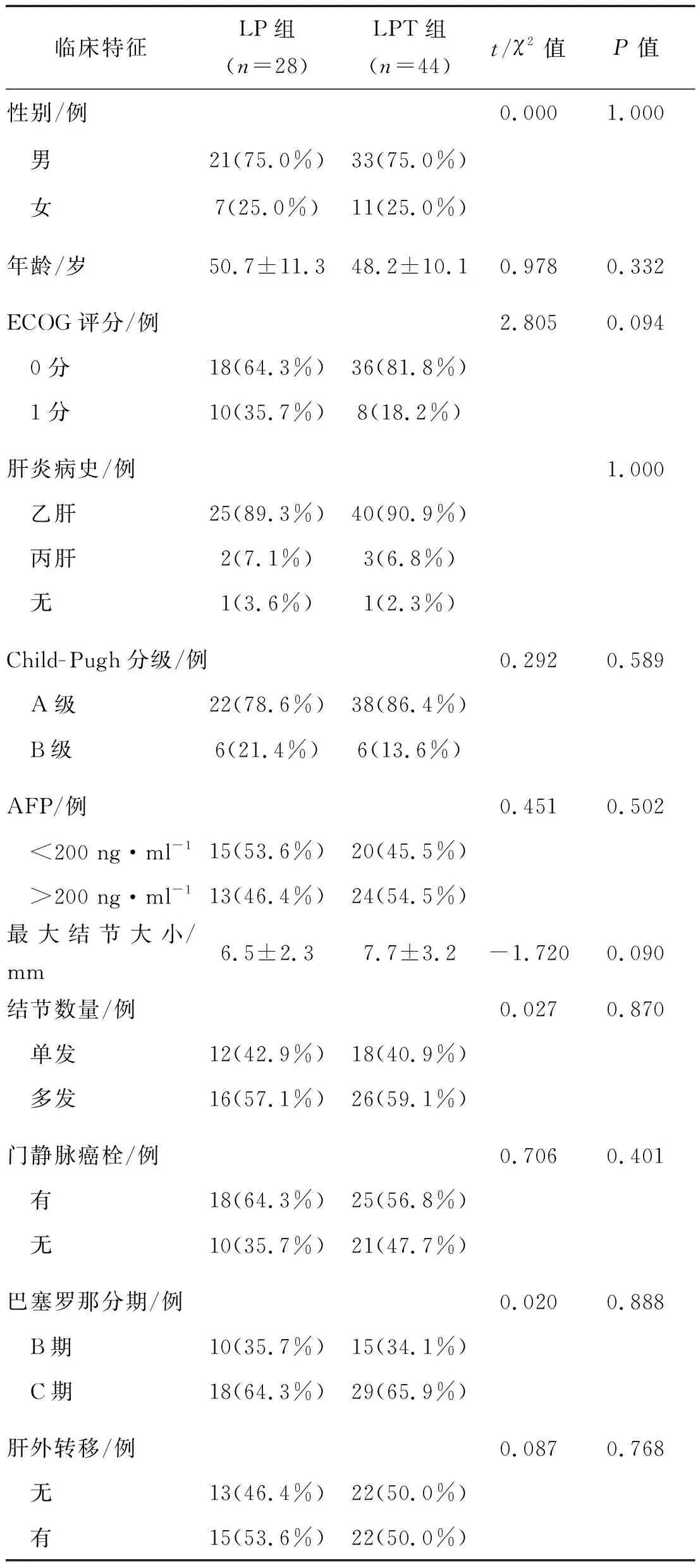
表1 兩組患者臨床特征的比較
1.2 治療方法
1.2.1 LPT組 卡瑞利珠單抗200 mg靜脈滴注,每3周1次;侖伐替尼(體重>60 kg 12 mg,體重<60 kg 8 mg )口服,1次·d-1。TACE:介入科行洛鉑20 mg及微粒、微球灌注栓塞化療,1個月行1次,最多不超過3次;患者在首次TACE術后1周內開始侖伐替尼及PD- 1治療。免疫治療至少2周期,侖伐替尼至少治療42 d,TACE治療至少1次。
1.2.2 LP組 卡瑞利珠單抗200 mg靜脈滴注,每3周1次;侖伐替尼(體重> 60 kg 12 mg,體重<60 kg 8 mg )口服,1次·d-1。
兩組患者每個周期治療前均例行檢查血常規、肝腎功能、電解質、凝血功能、甲狀腺功能、心肌酶譜、心電圖、心臟彩超,每2周期行1次胸腹部增強CT評估療效。
1.3 療效評估
治療期間每2周期復查胸腹部增強CT或MRI評估病情及效果,參照mRECIST標準[12]評估肝內病灶,參照RECIST1.1標準[13]評估肝外轉移病灶。治療效果包括完全緩解(complete response,CR)、部分緩解(partial response,RR)、疾病穩定(stable disease,SD)、疾病進展(progressive disease,PD)。客觀緩解率(objective response rate,ORR)為CR率和PR率之和,疾病控制率(disease control rate,DCR)為CR、PR、SD率之和。疾病進展時間(time to progression,TTP)為治療開始到進展或死亡的時間間隔,總生存時間(overall survival,OS)為治療開始到癌癥相關的死亡時間間隔。觀察患者治療期間不良反應,依據CTCAE標準評價,分為0至4級[14]。
1.4 隨訪
隨訪截至2021年6月30日,以門診復查或住院的形式隨訪相關實驗室指標,中位隨訪時間為18個月,隨訪率100%。
1.5 統計學處理
采用SPSS 28.0軟件進行統計學分析,服從正態分布的計量資料采用均數±標準差表示, 兩組間均數比較采用獨立樣本t檢驗,計數資料用頻數(百分比)表示,兩組比較采用χ2檢驗。采用Kaplan- meier法對生存資料進行描述,并采用Log- rank檢驗和Cox回歸對生存曲線進行比較。P<0.05為差異有統計學意義,所有檢驗均為雙側檢驗。
2 結 果
2.1 兩組療效的比較
LPT組的ORR為40.9%,高于LP組(17.9%,P=0.041),LPT組DCR為79.5%,高于LP組(53.6%,P=0.020)。見表2。

表2 兩組療效的比較
2.2 兩組生存情況的比較
中位隨訪時間為11.5個月。LPT組3、6、12個月的生存率別為97.7%、88.0%和75.7%,LP組分別為89.0%、63.5%和20.2%。LPT組中位OS為15.7個月,平均OS為13.60個月,LP組中位OS為9.7個月,平均OS為9.20個月,兩組OS比較差異有統計學意義(P=0.005,HR=0.36,95%CI0.17~0.76)。LPT組3、6、12個月的無進展率分別為92.9%、80.3%和50.9%, LP組分別為85.1%、57.8%和16.8%。LPT組中位TTP為13.00個月,平均TTP為12.14個月,LP組中位TTP為8.6個月,平均TTP為8.42個月,兩組TTP比較差異有統計學意義(P=0.016,HR=0.43,95%CI0.22~0.87)。兩組生存曲線見圖1。
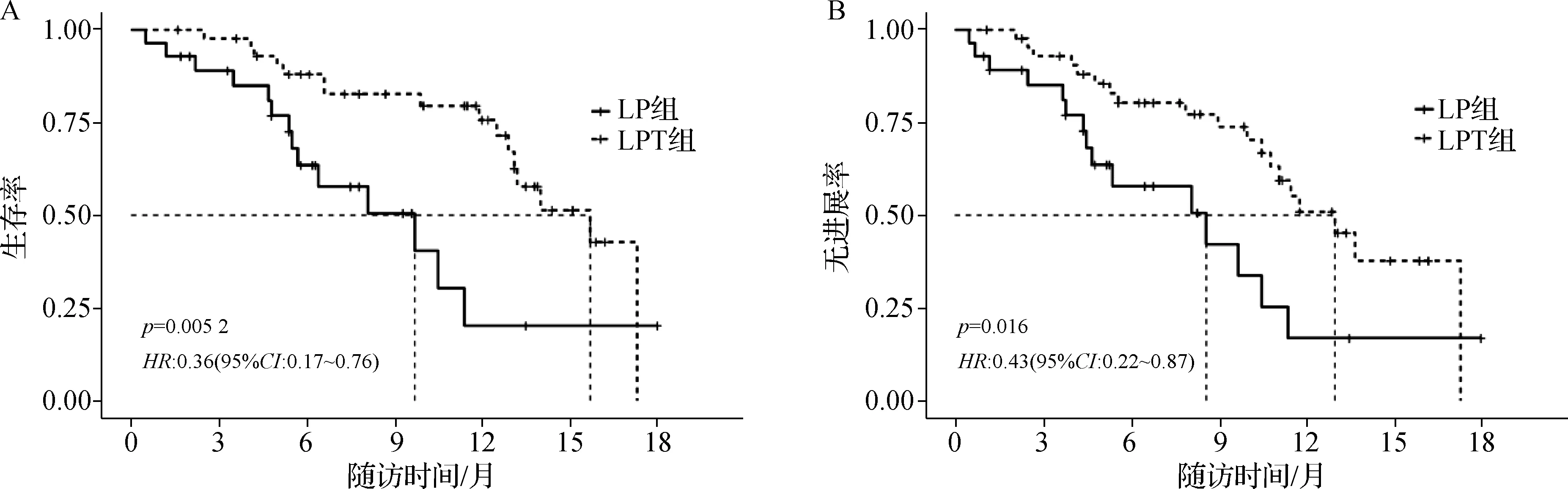
A.OS曲線;B.TTP曲線圖1 LPT組和LP組患者的OS曲線及TTP曲線
2.3 兩組不良反應發生情況
72例患者均發生了不同程度的不良反應,但均為輕中度和可控的。LPT組不良反應發生率為發熱40.9%、疼痛27.3%、疲乏20.5%、高血壓6.8%、食欲下降18.2%、腹瀉11.4%、皮疹9.1%、尿蛋白4.5%、甲狀腺功能減退2.3%、手足綜合征6.8%、肝功能損害43.2%、血小板減少6.8%。LP組不良反應發生率為發熱14.3%、疼痛10.7%、疲乏17.9%、高血壓7.1%、食欲下降7.1%、腹瀉10.7%、皮疹7.1%、尿蛋白3.6%、甲狀腺功能減退3.6%、手足綜合征7.1%、肝功能損害14.32%、血小板減少3.6%。兩組除發熱(χ2=5.716,P=0.017)和肝功能損害(χ2=6.572,P=0.010)以外,其他不良反應的發生率差異無統計學意義(P>0.05)。兩組共有8例患者發生3級不良反應,其中4例為3級疲乏,予侖伐替尼減量至8 mg后好轉,4例為3級高血壓,予鈣通道拮抗劑口服后降至正常,繼續原方案治療;無4級不良反應發生。無患者因不良反應中斷治療。
3 討 論
HCC在我國發病率高,惡性程度高,很多患者發現時已失去手術機會,而肝癌對化療不敏感,治療手段以前主要以化療栓塞、消融等方法為主,而隨著對肝癌發病機制的深入研究,靶向治療和PD- 1免疫治療對晚期肝癌的治療發揮著越來越重要的作用,尤以侖伐替尼聯合PD- 1抑制劑的組合成為治療晚期或不可切除HCC的全身治療“黃金組合”方案之一。臨床實踐中,局部治療聯合全身治療因可以增加腫瘤的局部控制率而被廣泛應用。既往研究[15]表明,索拉非尼聯合TACE對比索拉非尼單藥可提高OS達87.5%,延長6.24個月,提示TACE聯合靶向治療有生存獲益,然而相關研究卻很少。我們的回顧性研究提示晚期肝癌中,聯合TACE與侖伐替尼、卡瑞利珠單抗可以獲得更好的TTP及OS。
侖伐替尼是除索拉非尼外的另一種口服小分子多激酶抑制劑,可選擇性抑制VEGFR1- 3、FGFR1- 4、PDGFR2、FGF和RET等靶點抑制腫瘤血管的生成和生長。REFLECT試驗是一項Ⅲ期隨機、多中心、開放、非劣效臨床試驗,比較侖伐替尼和索拉非尼在不可切除肝癌患者一線治療中的療效,共納入954例患者,結果顯示OS分別為13.6、12.3個月,PFS分別為8.9、3.7個月[7]。2018年FDA批準侖伐替尼作為第二個用于晚期HCC一線治療的靶向藥物。但遺憾的是,在OS方面未有統計學優勢。
CheckMate- 040研究[16]提示PD- 1抗體Nivolumab在晚期肝癌二線治療中ORR為20%,DCR為58%,OS 15.1個月,2017年已被FDA批準第一個用于晚期肝癌的二線治療。受此鼓舞,CheckMate- 459研究[11]比較了Nivolumab和侖伐替尼一線治療晚期肝癌的OS,分別為16.4、14.7個月,ORR分別為15%、7%。這些研究奠定了PD- 1抑制劑用于晚期肝癌治療的地位,但是納武價格昂貴,國內人群選擇較為困難,針對這一窘境,國產的PD- 1抑制劑的研發和臨床試驗,得到了令人鼓舞的結果。
理論上,多靶點酪氨酸激酶抑制劑TKIs通過阻斷腫瘤血管的生成和生長而起到抗腫瘤作用,而其暴露可增加炎癥細胞浸潤[17- 18],此外,TKIs的耐藥與免疫抑制微環境有關,通過增加T- reg細胞活性和PD- L1過表達維持,兩者有協同增效作用[19- 21],這些理論基礎引起了研究者們對PD- L1聯合TKIs治療的期待。Keynote- 524(Ib期)研究了pembrolizumab聯合侖伐替尼的劑量限制毒性,PFS為9.3個月,OS為22.0個月[22]。鑒于該結果,2019年7月FDA授予該聯合藥物突破性治療稱號。一項Ⅲ期開放性臨床試驗LEAP- 002,研究了PD- 1聯合侖伐替尼對比侖伐替尼單藥一線治療晚期HCC的臨床療效,期待結果的發布[23]。本研究中,LP組的TTP和OS數據均小于Keynote- 524相關數據,可能與本研究中患者分期相對較晚、腫瘤平均直徑較大及門脈癌栓比例高有關。
TACE是指南唯一推薦中晚期肝癌的局部治療方法,對晚期或不可切除HCC有較高的局部控制率,且絕大部分患者安全可耐受。TACE聯合靶向及免疫治療,不同作用機制聯合,起到了“1+1+1>3”的近期及長期療效。本研究中,與LP組相比,LPT組獲得了更高的ORR、DCR,而且不良反應可耐受。
綜上所述,侖伐替尼聯合卡瑞利珠單抗及TACE顯示了更好的近期及遠期療效,不良反應可耐受,但本研究也存在病例數較少、為回顧性分析、分析過程中可能存在統計偏倚等局限性,后續將會進一步擴大病例數,爭取推動多中心隨機對照試驗,獲得更可信的臨床數據。

