急性冠脈綜合征病人PCI術后無復流現象的Nomogram預測模型構建及評估
王文志,李丹丹,趙 強
急性冠脈綜合征(acute coronary syndrome,ACS)是臨床上常見的一種較為嚴重的心血管類急癥,該疾病主要由冠狀動脈粥樣斑塊糜爛或破裂脫落,造成冠狀動脈不完全或完全閉塞,進而引起急性血栓形成所造成的臨床綜合征,具有發病率高、預后差、死亡率高等特點,嚴重威脅病人的生命健康[1-2]。目前,臨床上治療ACS的常用方法為經皮冠狀動脈介入治療(percutaneous coronary intervention,PCI),該方法明顯降低了病人的近期死亡率,且病人的生活質量得到提高,但部分病人PCI后易出現無復流現象,即病人心肌組織未獲得有效血流灌注,此現象的出現不僅降低了臨床療效,且增加了不良心血管事件發生的風險[3-4]。因此,探究ACS病人PCI術后無復流現象發生的有關危險因素,在治療中篩選出易發生無復流的高危病人,對預防ACS病人PCI術后無復流現象發生具有重要臨床意義。如何實現對ACS病人PCI術后無復流現象發生風險的個體化預測,是當前臨床上研究的重點。相關研究顯示,列線圖模型能夠將Logistic回歸分析結果中相關危險因素整合,以實現個性化預測臨床不良事件發生的風險[5-6]。基于此,本研究將通過分析ACS病人的臨床資料,探究影響此類病人PCI術后無復流現象發生的危險因素,旨在建立個體化預測ACS病人PCI術后無復流現象發生風險的列線圖模型,以輔助臨床篩選高風險病人,并有針對性地制定預防策略,以提高病人的治療效果。
1 資料與方法
1.1 臨床資料 選取2018年4月—2020年6月本院收治的ACS并行PCI術治療病人165例為研究對象,其中,男102例,女63例,年齡45~69歲。對所有研究對象治療后進行無復流現象診斷[即PCI術后經血管造影檢查發現心肌梗死溶栓試驗(TIMI)血流分級≤2級],并根據ACS病人行PCI術后無復流現象的發生與否將病人分為無復流組(37例)和對照組(128例),無復流組,男22例,女15例,年齡46~68歲;對照組,男80例,女48例,年齡45~69歲。納入標準:①符合ACS相關診療標準[7],并符合行PCI推薦意見,進行PCI者[8];②病人選擇在本院進行治療者;③無精神疾病,能配合接受治療者;④臨床資料完整者。排除標準:①排除患有嚴重肝、腎功能不全者;②PCI術后有殘余狹窄、心源性猝死等嚴重不良心血管事件者;③存在慢性閉塞病變者;④臨床資料不全者。本研究經我院倫理委員會批準通過,病人及家屬知情并簽署同意書,且符合《世界醫學協會赫爾辛基宣言》。
1.2 方法 研究開始前選擇本院具有5年以上護理經驗的兩名護士,向其說明本次研究的目及所采取的具體方案,并對兩名護士進行專業培訓。本研究中所有研究對象的臨床資料均由所選擇的兩名護士收集,對所收集病人的臨床資料進行雙人錄入并認真核對,以確保本次研究所選用數據準確無誤。收集的臨床資料主要包括:①年齡、性別、糖尿病史、吸煙史、高血壓史;②術前D-二聚體水平、術前狹窄程度、白細胞總數、活化部分凝血活酶時間、發病時間及多支病變例數等。

2 結 果
2.1 兩組臨床資料比較 本研究165例行PCI術的ACS病人中,有37例病人PCI術后發生無復流現象,發生率為22.42%。無復流組與對照組年齡、性別、吸煙史、高血壓史、多支病變、發病時間比較,差異均無統計學意義(P>0.05)。無復流組與對照組糖尿病史、D-二聚體水平、術前狹窄程度、白細胞總數及活化部分凝血活酶時間比較,差異均有統計學意義(P<0.05)。詳見表1。

表1 兩組臨床資料比較
2.2 ACS病人PCI術后無復流現象影響因素的Logistic回歸分析 以無復流現象是否發生(1=發生,0=未發生)為因變量,以上述單因素分析中差異有統計學意義的5個變量糖尿病史、D-二聚體水平、術前狹窄程度、白細胞總數及活化部分凝血活酶時間作為自變量,進行Logistic回歸分析。結果顯示,糖尿病史、D-二聚體水平、術前狹窄程度、白細胞總數是ACS病人PCI術后無復流現象發生的獨立危險因素(P<0.05),活化部分凝血活化酶時間是ACS病人PCI術后無復流現象發生的保護因素(P<0.05),最終得到公式:Z=1.510×糖尿病+6.679×D-二聚體+0.348×術前狹窄程度+0.235×白細胞總數-0.134×活化部分凝血活酶時間-33.705。詳見表2。

表2 ACS病人PCI術后無復流現象影響因素的Logistic回歸分析
2.3 個體化預測ACS病人PCI術后無復流現象發生的列線圖模型 根據Logistic回歸分析結果,應用列線圖在線網站繪制預測ACS病人PCI術后無復流現象發生風險的列線圖模型。詳見圖1。
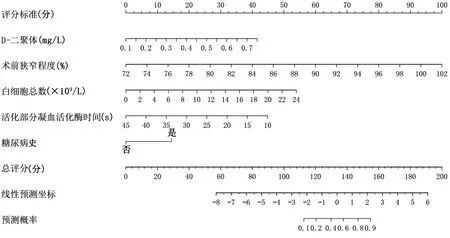
圖1 預測ACS病人PCI術后無復流現象發生的列線圖模型
2.4 列線圖模型的驗證 作列線圖模型預測ACS病人PCI術后無復流現象發生風險的ROC曲線,評估列線圖模型區分度。ROC結果顯示,預測ACS病人PCI術后無復流現象發生風險的AUC為0.899[95%CI(0.848,0.951)],表明該列線圖模型區分度良好,詳見圖2。繪制ACS病人PCI術后無復流現象發生風險列線圖模型的校準曲線并進行Hosmer-Lemeshow擬合優度檢驗,評估列線圖模型的準確度,校準曲線為斜率接近1的直線(見圖3),表明該模型預測ACS病人PCI術后無復流現象發生風險與實際發生風險一致性良好,Hosmer-Lemeshow擬合優度檢驗χ2=9.647,P=0.291,表明該列線圖模型具有較好校準度。

圖2 列線圖模型預測ACS病人PCI術后無復流現象發生的ROC曲線
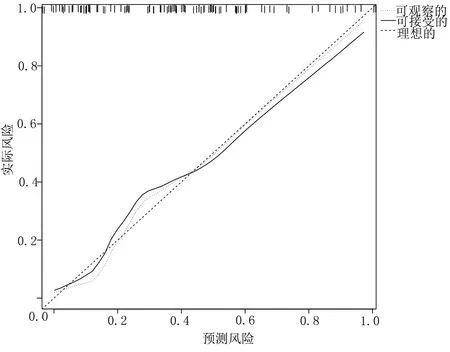
圖3 列線圖模型預測ACS病人PCI術后無復流現象發生的驗證
3 討 論
PCI術是治療ACS較為安全有效的方法,但病人術后易出現無復流現象[9-10]。相關數據顯示,ACS病人PCI術后無復流現象的發生率為5%~25%[11]。本研究發現,我院收治的165例ACS病人中有37例PCI術后發生無復流現象,發生率為22.42%。無復流現象的發生對病人的預后造成嚴重影響,因此,尋找ACS病人PCI術后無復流現象發生的影響因素具有重要臨床價值。研究發現,列線圖能夠預測臨床不良事件發生的風險[12-13]。本研究通過對ACS病人的臨床資料進行單因素和多因素Logistic回歸分析,結果發現,糖尿病史、D-二聚體水平、術前狹窄程度、白細胞
總數及活化部分凝血活酶時間是ACS病人PCI術后無復流現象發生的獨立影響因素。基于上述5項PCI術后無復流現象發生的獨立影響因素,建立列線圖模型,有利于更直觀地分析各影響因素的不同水平對ACS病人PCI術后無復流現象發生風險的影響程度,以篩選出PCI術后無復流現象發生的高風險病人。
李慶軍等[11]研究發現,糖尿病史、術前狹窄程度及白細胞增多是ACS病人PCI術后無復流現象發生的獨立危險因素。本研究結果顯示,糖尿病史、術前狹窄程度是ACS病人PCI術后無復流現象發生的危險因素。劉婷等[14]研究發現,ACS病人術前D-二聚體水平越高、活化部分凝血活酶時間越短,PCI術后越易發生無復流現象。本研究結果顯示,D-二聚體是ACS病人PCI術后無復流現象發生的危險因素,活化部分凝血活酶時間是ACS病人PCI術后無復流現象發生的保護因素。王洪敏等[15]研究發現,白細胞計數預測無復流現象的AUC為0.808,是急性ST段抬高型心肌梗死病人PCI術后無復流現象發生的獨立危險因素。本研究結果顯示,白細胞總數是ACS病人PCI術后無復流現象發生的危險因素。此外,本研究還對列線圖預測模型進行了驗證,ROC結果顯示,該模型預測ACS病人PCI術后無復流現象發生風險的AUC為0.899,表明該列線圖模型區分度良好,校準曲線為斜率接近為1的直線,Hosmer-Lemeshow擬合優度檢驗χ2=9.647,P=0.291,表明該列線圖模型具有較好校準度。
綜上所述,糖尿病史、D-二聚體、術前狹窄程度、白細胞總數及活化部分凝血活酶時間是ACS病人PCI術后無復流現象發生的獨立影響因素,基于這些影響因素構建的預測ACS病人PCI術后無復流現象發生風險的列線圖模型具有良好的區分度與準確度,但要實現更全面的PCI術后無復流現象發生風險的篩查,還需進一步研究。

