呼吸運動康復訓練聯合個體化營養干預對提高肺結核患者肺功能的效果
謝麗華,曾賽麗 (南華大學附屬第二醫院呼吸與危重癥醫學科,湖南 衡陽 421001)
肺結核是一種常見的慢性傳染性疾病,主要通過空氣傳播,患者常表現為呼吸困難、低熱、盜汗、咳嗽、咯痰等癥狀,可繼發結構性肺病,如肺大泡、支氣管擴張、纖維空洞性肺結核等,嚴重時甚至可出現全身中毒現象,對患者生活質量造成嚴重影響[1]。相關數據顯示,每年約有400萬人死于肺結核,其病程較長,且容易反復發作,早期起病較為隱匿,診斷較困難,且病情復雜多遍,治療難度較大[2]。目前主要以抗結核藥物治療為主,但長期用藥可能產生耐藥性和不良反應,且不能修復患者受損的肺組織,患者依從性差,故需采取有效的護理干預措施[3]。呼吸運動康復訓練可增強患者機體免疫力,緩解患者癥狀,有利于肺組織修復,保持機體各個器官和系統代謝水平,提高患者肺功能。肺結核患者如營養攝入不足,機體能量供給不足,容易造成不同程度的營養不良,故對患者實施合理營養干預尤為重要[4]。本研究主要探討呼吸運動康復訓練聯合個體化營養干預對提高肺結核患者肺功能的效果。
1 資料與方法
1.1一般資料:選取2019年8月~2021年5月本院收治的肺結核患者126例為研究對象,隨機分為干預組(n=63)和常規組(n=63)。干預組男34例,女29例;年齡42~81歲,平均(63.32±6.01)歲;病程1~5年,平均(3.51±0.71)年。常規組男33例,女30例;年齡44~79歲,平均(65.37±6.89)歲;病程1~4年,平均(3.53±0.65)年。兩組患者性別、年齡、病程等基線資料比較差異無統計學意義(P>0.05),有可比性。
1.2納入與排除標準
1.2.1納入標準:①患者均符合中華人民共和國國家衛生和計劃生育委員會制訂的肺結核診斷標準[5];②患者依從性較好,可配合治療和護理;③患者住院時間大于1個月;④患者及家屬對本研究均知情同意。
1.2.2排除標準:①患者合并塵肺、慢性阻塞性肺疾病(COPD)等其他肺部疾病;②患者合并惡性腫瘤;③患者合并心、肝、腎等嚴重器官性疾病;④患者存在意識障礙,無法正常溝通。
1.3研究方法:常規組采用常規護理措施,干預組在此基礎上給予呼吸運動康復訓練聯合個體化營養干預,具體措施:①呼吸運動康復訓練。縮唇呼吸:患者取平臥位,嘴唇保持半閉狀態進行呼吸訓練,5 min/次,2次/d;腹式呼吸:患者取平臥位,頭部稍稍仰起,開始吸氣時全身用力,隆起腹部,呼氣時腹部收縮,盡量延長吸氣和呼氣時間,兩者時間占比為1∶2,10 min/次,2次/d;運動訓練:病情嚴重患者可在床上做一些簡單運動,如活動四肢、翻身等,隨著病情好轉,指導患者進行如散步、慢跑等有氧運動,每周至少鍛煉2次,每次鍛煉時間不超過40 min,保持運動強度,合理安排運動時間。②個體化營養干預。由專業營養師對患者近期營養狀況和飲食習慣進行評估和了解,對患者膳食進行合理化調整,根據患者進食情況補充高熱量、高蛋白食物,熱量構成為蛋白質15%~20%,脂肪20%~30%,碳水化合物50%,蛋白攝入量控制在1.5~2.0 g/(kg·d),熱量控制在167.5 kJ/(kg·d)。兩組患者均持續干預1個月。
1.4觀察指標:①比較兩組患者干預前后肺功能指標,使用肺功能檢測儀檢測患者用力肺活量(FVC)、第一秒用力呼氣量(FEV1)、第一秒用力呼氣量/用力肺活量(FEV1/FVC);②比較兩組患者干預前后動脈血氣和運動耐力指標,包括動脈血氧分壓(PaO2)、動脈血二氧化碳分壓(PaCO2)和6min步行試驗距離(6MWT);③比較兩組患者干預前后營養指標,包括血清總蛋白(STP)、血清白蛋白(ALB)、紅細胞(RBC)和血紅蛋白(HB)水平;④采用ESCE評分評價患者干預后自我護理能力,包括自我護理技能、健康知識水平、自我概念和自我責任感評分,評分越高提示患者自護能力越強;⑤比較兩組患者不良反應,包括失眠嗜睡、腹痛腹瀉、惡心嘔吐、氣胸。
1.5統計學方法:采用SPSS23.0統計學軟件進行t檢驗與χ2檢驗。
2 結果
2.1干預組和常規組患者干預前后肺功能指標比較:干預前兩組患者肺功能指標水平比較差異無統計學意義(P>0.05);干預后干預組FVC、FEV1、FEV1/FVC均高于常規組,差異有統計學意義(P<0.05)。見表1。

表1 干預組和常規組患者干預前后肺功能指標比較
2.2干預組和常規組患者干預前后動脈血氣和運動耐力指標比較:干預前兩組患者動脈血氣和運動耐力比較差異無統計學意義(P>0.05);干預后干預組PaO2和6MWT高于常規組,PaCO2低于常規組,差異有統計學意義(P<0.05)。見表2。

表2 干預組和常規組患者干預前后動脈血氣和運動耐力指標比較
2.3干預組和常規組患者干預前后營養指標水平比較:干預前兩組患者營養指標水平比較差異無統計學意義(P>0.05);干預后干預組STP、ALB、RBC和HB水平均高于常規組,差異有統計學意義(P<0.05)。見表3。

表3 干預組和常規組患者干預前后營養指標水平比較
2.4干預組和常規組患者干預后自護能力情況比較:干預組患者自我護理技能、健康知識水平、自我概念和自我責任感評分均高于常規組,差異有統計學意義(t=6.780、8.604、11.180、11.847,P<0.001)。見表4。
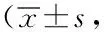
表4 干預組和常規組患者干預后自護能力情況比較分,n=63)
2.5干預組和常規組患者不良反應發生率比較:干預組不良反應發生率明顯低于常規組,差異有統計學意義(χ2=5.508,P=0.019)。見表5。

表5 干預組和常規組患者不良反應發生率比較[n(%),n=63]
3 討論
肺結核患者多表現為呼吸困難、咳嗽、咯痰、咯血等,近年來肺結核感染率和病死率均有所提高,已引起公共衛生部門的廣泛關注[6]。肺結核患者肺功能出現損傷后,抵抗力較差,疾病復發率較高,肺結核病程較長,且受到患者病情嚴重程度、藥物反應等因素影響,患者機體免疫力下降,長期用藥容易引發患者不良反應,降低療效的同時還可引發患者抵抗情緒,降低患者治療依從性,故在實施對癥治療措施的同時,采取相應有效護理干預措施對促進患者康復尤為重要[7-8]。
呼吸運動康復訓練是改善肺功能的非藥物治療方式,在呼吸運動康復訓練,正確的呼吸排痰訓練和加強膈肌收縮力,提升患者肌肉力量和胸廓順應性,改善呼吸肌肌力,維持呼吸道通暢性,改善患者通氣功能[9-10]。在康復訓練開始時,需堅持因癥狀、病程而異的原則,多選擇一些動作幅度較小的訓練方式,避免過度疲勞,后續康復訓練可逐漸增加運動量,以提高機體免疫能力[11]。此外,呼吸運動康復訓練可降低呼吸頻率,有利于氧氣和二氧化碳在肺內充分交換,改善血氣狀態和低氧血癥,使外周血液循環加快,增加血管壁彈性,降低交感神經興奮性,提高骨骼肌代謝能力,幫助患者修復肺組織,達到提高肺功能的目的。
營養支持根據營養學原理采取膳食干預措施,提高臨床治療效果的一種干預方式[12]。肺結核患者存在較高比例的營養風險和營養不足,可使病情進一步惡化,此類患者日常應以高維生素、低熱量、高蛋白食物為主,高蛋白、高維生素可增強患者體能,改善營養狀況,低熱量食物可避免患者攝入食物過多導致體重增加[13]。個體化營養干預通過針對肺結核患者個體情況進行評估,將評估結果作為營養干預計劃的基礎,制定個性化的飲食食譜,增加有益物質的攝入量,滿足患者機體康復對營養物質的需求,同時使患者認識到加強營養干預的重要性,及時糾正自身錯誤認知,積極遵醫囑攝食,對改善患者血糖、血脂和機體免疫力也有積極促進作用[14]。
本次研究結果顯示,干預后干預組FVC、FEV1、FEV1/FVC高于常規組,提示呼吸運動康復訓練聯合個體化營養干預可提高肺結核患者肺功能,原因可能為通過以上干預措施提高了呼吸機和腹肌張力,增加膈肌移動復讀,使肺能夠復張,患者二氧化碳潴留和缺氧癥狀得到改善,有利于修復和排出肺組織殘氣,改善患者通氣功能。干預后干預組PaO2和6MWT高于常規組,PaCO2低于常規組,提示呼吸運動康復訓練聯合個體化營養干預可改善患者動脈血氣指標,提高患者運動耐力,改善了外周血液循環,抑制交感神經。干預后干預組STP、ALB、RBC和HB水平均高于常規組,提示呼吸運動康復訓練聯合個體化營養干預可改善患者營養水平,干預組患者自我護理技能、健康知識水平、自我概念和自我責任感評分均高于常規組,提示通過呼吸運動康復訓練聯合個體化營養干預,患者自護能力明顯提高,增加了患者對自身病情的認知,也使得患者意識到健康管理的重要性,積極配合護理工作,提高自我護理意識。干預組不良反應發生率明顯低于常規組,提示呼吸運動康復訓練聯合個體化營養干預可降低患者不良反應,具有較高安全性,此結果與金一春[15]等研究一致。
綜上所述,呼吸運動康復訓練聯合個體化營養干預可提高肺結核患者肺功能,改善動脈血氣指標和營養水平,提高患者自護能力,減輕不良反應,值得推廣。

