中性粒細胞與淋巴細胞比值及纖維蛋白原水平對創傷性脊柱骨折合并脊髓損傷臨床預后的預測價值*
余東洋,何少波,唐忠秋
攀枝花學院附屬醫院脊柱外科,四川攀枝花 617000
脊柱骨折是骨科常見的骨折之一,常合并脊髓損傷,并且可導致多種并發癥,如神經痛、血壓下降、大小便失禁等,嚴重影響患者的日常生活和工作,給患者及家屬帶來沉重的心理及經濟負擔[1]。目前,隨著交通事故或高空墜落等事故不斷增加,脊柱骨折的發生率逐年增多,患者可合并不同程度的脊髓損傷,若不能及時采取合理治療,將嚴重威脅患者的生命安全。中性粒細胞與淋巴細胞比值(NLR)是評估全身炎癥反應的重要指標,與多種骨折(如髖部骨折[2]、頸椎骨折[3]等)的不良預后密切相關。纖維蛋白原(FIB)是由肝臟合成的一種急性時相反應蛋白,是機體重要的凝血因子。有研究表明,與健康對照組比較,創傷性脊柱骨折患者血清FIB水平明顯升高,是創傷性脊柱骨折術后靜脈血栓事件發生的獨立危險因素[4]。因此,本研究旨在分析外周血NLR、FIB在創傷性脊柱骨折合并脊髓損傷患者中的水平變化,并分析其與患者臨床預后的關系,現報道如下。
1 資料與方法
1.1一般資料 選取2016年1月至2019年6月本院脊柱外科收治的150例創傷性脊柱骨折合并脊髓損傷患者作為觀察組,男85例,女65例;年齡27~68歲,平均(49.11±7.83)歲;體質量指數(BMI)20~27 kg/m2,平均(24.25±1.69)kg/m2。納入標準:(1)均符合《外科學》[5]中有關脊柱骨折合并脊髓損傷的診斷標準,并經CT或MRI等檢查確診;(2)均在受傷后24 h內入院;(3)臨床及隨訪資料完整;(4)患者及其家屬均知情同意并簽署知情同意書。排除標準:(1)脊柱腫瘤、結核等病理性骨折患者;(2)嚴重心、肝、腎等功能異常患者;(3)惡性腫瘤患者;(4)自身免疫性疾病、代謝性疾病及血液系統疾病患者;(5)嚴重精神疾病,不能配合的患者。另選取同期本院100例體檢健康志愿者作為對照組,男50例,女50例;年齡25~65歲,平均(47.29±8.15)歲;BMI 20~26 kg/m2,平均(23.88±1.75)kg/m2。兩組受試者性別、年齡、BMI比較,差異均無統計學意義(P>0.05),具有可比性。本研究通過本院醫學倫理委員會審批。
1.2方法
1.2.1臨床資料收集 收集創傷性脊柱骨折合并脊髓損傷患者的臨床資料,包括年齡、性別、BMI、慢性基礎疾病(高血壓、冠心病、糖尿病)史、外傷類型、受傷部位、受傷至入院時間、入院時美國脊髓損傷協會(ASIA)脊髓損傷分級及實驗室檢查(中性粒細胞計數、淋巴細胞計數及FIB)等。
1.2.2NLR、FIB水平檢測 觀察組在入院24 h內、對照組在體檢當天空腹抽取肘靜脈血5 mL,分裝成2管,1管采用Sysmex xs-500i血常規檢查儀(日本Sysmex公司)檢測外周血中性粒細胞計數、淋巴細胞計數,并計算NLR;另1管室溫下放置30 min后,以3 000 r/min離心10 min,分離出血清,采用STA-R全自動血凝分析儀及配套試劑盒(法國Stago公司)檢測血清FIB水平。相關操作嚴格按照流程進行。
1.3預后評估 采用電話或門診等方式對患者進行為期1年的隨訪,每2個月隨訪1次,隨訪截止時間為2020年6月30日。采用日本骨科學會(JOA)頸脊髓功能評定標準判斷療效[6],并計算治療后末次隨訪時JOA評分改善率,患者改善率在25%以下為預后差。根據患者隨訪期間預后情況,將患者分為預后不良組(32例)和預后良好組(118例)。
2 結 果
2.1觀察組和對照組外周血NLR、FIB水平比較 觀察組外周血NLR、FIB水平均明顯高于對照組,差異均有統計學意義(P<0.05),見表1。
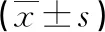
表1 觀察組和對照組外周血NLR、FIB水平比較
2.2預后良好組和預后不良組患者臨床資料比較 預后不良組患者ASIA脊髓損傷分級、外周血NLR和FIB水平與預后良好組比較,差異均有統計學意義(P<0.05),見表2。
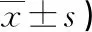
表2 預后良好組和預后不良組患者臨床資料比較(n或

組別n外傷類型交通事故傷墜落傷暴力傷其他受傷部位頸椎胸椎腰椎ASIA脊髓損傷分級A級B級C級D級NLRFIB(g/L)預后良好組118473225143951281239481910.90±3.374.55±1.89預后不良組3216853151257810723.91±6.242.71±1.36χ2/t1.1892.28420.9788.3156.072P0.7560.319<0.001<0.001<0.001
2.3相關性分析 Pearson相關分析結果顯示,NLR與ASIA脊髓損傷分級呈正相關(r=0.459,P<0.05),FIB與ASIA脊髓損傷分級呈負相關(r=-0.516,P<0.05)。
2.4影響創傷性脊柱骨折合并脊髓損傷預后不良的危險因素分析 多因素Logistic回歸分析結果顯示,ASIA脊髓損傷分級為A+B級(95%CI:1.012~3.961,P=0.007)、NLR升高(95%CI:1.073~4.659,P<0.001)、FIB水平降低(95%CI:1.003~3.204,P=0.001)是創傷性脊柱骨折合并脊髓損傷預后不良的獨立危險因素,見表3。

表3 影響創傷性脊柱骨折合并脊髓損傷預后不良的危險因素分析
2.5NLR、FIB對創傷性脊柱骨折合并脊髓損傷患者預后不良的預測價值 ROC曲線分析結果顯示,NLR預測創傷性脊柱骨折合并脊髓損傷患者預后不良的曲線下面積為0.809(95%CI:0.704~0.913,P<0.001),靈敏度和特異度分別為0.708、0.767;FIB預測創傷性脊柱骨折合并脊髓損傷患者預后不良的ROC曲線下面積為0.775(95%CI:0.657~0.889,P<0.001),靈敏度和特異度分別為0.692、0.801;NLR和FIB聯合檢測預測創傷性脊柱骨折合并脊髓損傷患者預后不良的ROC曲線下面積為0.883(95%CI:0.794~0.973,P<0.001),靈敏度和特異度分別為0.754、0.900,見圖1。

圖1 NLR、FIB預測創傷性脊柱骨折合并脊髓損傷患者預后不良的ROC曲線
3 討 論
脊髓損傷多由脊柱骨折、腫瘤等致病因素導致脊髓的結構與功能損傷,并且導致損傷平面以下的神經功能障礙,具有較高的致殘率、病死率,以及預后較差等特點,嚴重威脅患者的身體健康及生命安全[7]。據報道,我國創傷性脊髓損傷發病率為65/100 000,患者多伴有神經功能損傷,并且可出現呼吸肌癱瘓、器官功能衰竭等并發癥[8],影響患者的生存預后。因此,早期評估脊髓損傷患者預后狀況,及時采取合理的治療措施,可在一定程度上促進患者神經功能恢復,降低患者致殘率及病死率。
炎癥反應導致的炎癥損傷在脊髓損傷病情進展中起重要作用。NLR由中性粒細胞與淋巴細胞計算得出,是反映機體炎癥狀態及免疫狀態的常用指標。在脊髓損傷的情況下,中性粒細胞可聚集、浸潤在損傷部位周圍,并釋放多種炎癥因子,使細胞損傷和存活脊髓組織破壞,導致患者神經功能障礙,影響預后。淋巴細胞作為機體免疫系統的重要調節因子,在對病原體防御中起至關重要的作用。而炎癥損傷可介導淋巴細胞凋亡和數目減少,增加感染的易感性,進而增加患者死亡的風險[9]。既往有研究報道顯示,脊髓損傷可導致脫髓鞘反應,產生的髓鞘堿性蛋白可激活T淋巴細胞,而T淋巴細胞的活化又可加劇脊髓或外周神經的損傷程度[10]。有研究表明,中性粒細胞計數與顱腦損傷患者早期神經功能惡化有關,而淋巴細胞可增強病變部位的炎癥反應和損傷程度[11]。ZHAO等[12]報道顯示,入院時外周血中高中性粒細胞和低淋巴細胞計數與顱腦損傷患者的不良預后有關,NLR升高是顱腦損傷患者不良預后的獨立危險因素,并且對患者臨床預后有較高的預測價值。FIB是肝臟合成分泌的多功能糖蛋白,可通過活化的凝血酶轉化為纖維蛋白,是調節機體凝血、炎癥反應及組織修復功能的一種多效蛋白。FIB可在脊髓損傷后沉積在脊髓中,并通過觸發抑制性信號轉導通路抑制神經軸突的生長,激活炎癥反應[13]。有研究報道顯示,FIB水平受機體負反饋機制的調節,當FIB沉積在脊髓損傷部位時,機體負反饋機制使血清FIB水平降低,而下調FIB可抑制纖維蛋白形成或抑制FIB與其受體結合,促進脊髓修復,增強神經元的內在生長能力[14]。而FIB作為一種應激性蛋白,其水平常在應激狀態下明顯升高。有研究發現,與健康對照組比較,FIB水平在急性脊髓損傷患者血清中明顯升高,其血清水平與患者的神經功能損傷密切相關[15]。
本研究發現,創傷性脊柱骨折合并脊髓損傷患者外周血NLR、FIB水平均明顯高于對照組,差異均有統計學意義(P<0.05),說明機體在遭受創傷發生骨折或脊髓損傷后短時間內可出現不同程度的應激反應,引起機體內環境平衡紊亂,使患者凝血功能、血流動力學狀態異常、炎癥因子水平升高[16]。本研究預后不良組患者外周血NLR高于預后良好組,FIB水平低于預后良好組,差異均有統計學意義(P<0.05),提示入院時外周血NLR、FIB水平變化與患者臨床預后密切相關,與既往報道一致[12,17]。Pearson相關分析結果顯示,NLR與ASIA脊髓損傷分級呈正相關,FIB與ASIA脊髓損傷分級呈負相關,說明入院時NLR、FIB水平變化可在一定程度上反映患者神經功能的損傷程度。多因素Logistic回歸分析結果顯示,外周血NLR升高、FIB水平降低是創傷性脊柱骨折合并脊髓損傷預后不良的獨立危險因素,聯合檢測NLR、FIB預測其預后不良的ROC曲線下面積為0.883,靈敏度和特異度分別為0.754、0.900,說明入院時聯合檢測NLR、FIB預測其生存預后的價值更高,從而有助于指導創傷性脊柱骨折合并骨髓損傷患者臨床治療,改善其預后。
綜上所述,創傷性脊柱骨折合并脊髓損傷患者外周血NLF、FIB水平升高,其水平變化與其預后不良密切相關,可作為預測創傷性脊柱骨折合并骨髓損傷患者臨床預后的重要指標。但是,本研究納入樣本量較少,隨訪時間較短,研究結果可能存在偏倚,后續將擴大樣本量、聯合多中心數據進一步研究。

