老年急性ST段抬高型心肌梗死患者院內發生主要心血管不良事件的危險因素及風險模型構建
王益 耿海華 劉廷
(南通大學附屬醫院 1心導管室,江蘇 南通 226001;2心內科)
急性心肌梗死是我國老年人群常見的心血管系統危重癥,可分為ST段抬高型心肌梗死(STEMI)和非STEMI。STEMI發生的病理生理學機制涉及單支或多支冠狀動脈發生完全閉塞,導致心肌供血中斷、供氧與氧耗失衡及心肌細胞壞死〔1〕。流行病學調查〔2〕發現,即使經介入治療后STEMI患者30 d內死亡率也有4.3%,且介入治療后主要心血管不良事件(MACE)的發生率亦高達27%〔3〕。因而,探索STEMI患者院內發生MACE的危險因素具有重要的臨床價值和現實意義。目前國外此類有關研究已較為全面,而不同種族和人群在危險因素方面可能存在差異〔4〕。本研究擬分析老年STEMI患者發生院內MACE的危險因素及相應風險模型構建。
1 對象與方法
1.1研究對象 回顧性選取2018年5月至2021年5月南通大學附屬醫院住院的381例STEMI患者,其中男254例,女127例,年齡60~84歲。納入標準:(1)肌鈣蛋白升高,心電圖有特征性動態演變過程,ST段抬高,參照《急性ST段抬高型心肌梗死診斷和治療指南(2019)》〔5〕確診為STEMI并行急診經皮冠狀動脈介入治療(PCI);(2)年齡≥60歲。排除標準:(1)非STEMI;(2)患者合并嚴重肝功能不全、惡性腫瘤或活動性感染;(3)臨床信息不全或丟失,無法分析者;(4)入院后未行PCI術;(5)既往發生過心肌梗死。根據患者院內有無發生MACE分為MACE組和非MACE組。MACE定義為心源性死亡、惡性心律失常、非計劃二次PCI及新發腦梗死。
1.2研究方法 通過電子病歷系統收集患者的人口學特征,臨床、實驗室檢查及PCI術中資料。納入的指標包括患者年齡、性別、體重指數、吸煙(每日吸煙1支或以上,持續至少1年)、飲酒(每日飲入酒精>100 g,持續1年或以上)、合并疾病(高血壓、糖尿病、心房顫動、腦梗死、慢性腎功能不全)、入院隨機血糖〔糖化血紅蛋白(HbA1c)〕、血脂(低密度脂蛋白、總膽固醇)、心功能Killip分級、左心室射血分數、心率、平均血壓(舒張壓+1/3脈壓差)、N端腦鈉肽前體(NT-pro BNP)、白細胞、血紅蛋白、冠脈病變支數(單支、雙支、3支)等。
1.3統計學分析 采用SPSS22.0軟件進行t檢驗、Mann-WhiteneyU秩和檢驗、χ2檢驗及二元Logistic回歸分析。通過構建受試者工作特征(ROC)曲線以明確所構建的風險模型,鑒別患者是否發生MACE的曲線下面積(AUC)、敏感性和特異性。
2 結 果
2.1兩組一般特征比較 59例發生MACE,包括心源性死亡13例、惡性心律失常19例、非計劃二次PCI 22例及新發腦梗死5例。與非MACE組相比,MACE組年齡更大,合并高血壓、糖尿病、心房顫動和慢性腎功能不全比例更高,入院心率更快,平均動脈壓更低且心功能Killip分級Ⅲ+Ⅳ級比例更高(均P<0.05)。見表1。

表1 兩組臨床特征比較
2.2兩組實驗室和冠脈造影結果比較 與非MACE組相比,MACE組HbA1c、低密度脂蛋白、NT-pro BNP和白細胞計數均顯著增加,而左心室射血分數顯著降低(P<0.05,P<0.001)。MACE組冠脈3支病變比例顯著高于非MACE組(P<0.001)。見表2。
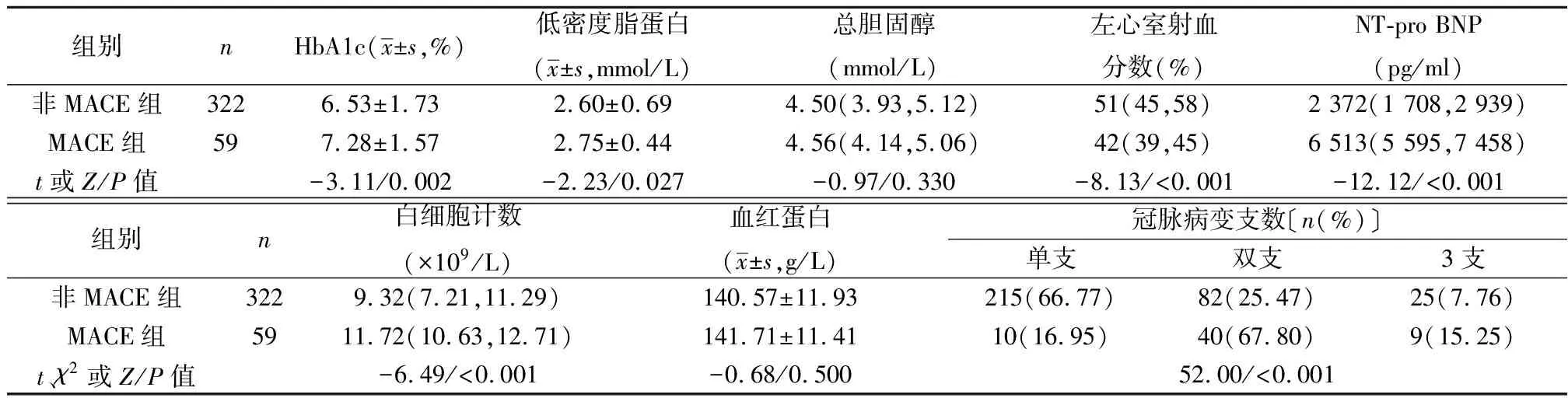
表2 兩組實驗室和冠脈造影結果比較〔M(P25,P75)〕
2.3影響患者主要心血管不良事件發生的危險因素 將表1和表2中單因素分析存在統計學意義的變量帶入多因素二元Logistic回歸分析,結果顯示:患者合并高血壓、心功能Killip分級越高、高HbA1c、低左心室射血分數、高NT-pro BNP和多支病變是影響患者MACE發生的危險因素P<0.05),見表3。構建的回歸方程為:F=-19.39 + 3.48×高血壓(有=1;無=0)+ 2.87×心功能Killip分級(Ⅰ級=1;Ⅱ級=2;Ⅲ級=3;Ⅳ級=4)+ 2.58×HbA1c(%)+0.85×左心室射血分數(%)+1.01×NT-pro BNP(pg/ml)+ 8.34×冠脈病變支數(單支=1;雙支=2;3支=3),進一步得出MACE的風險模型:Y=ExP(F)/〔1+ExP(F)〕,其中Y為患者發生MACE的概率。
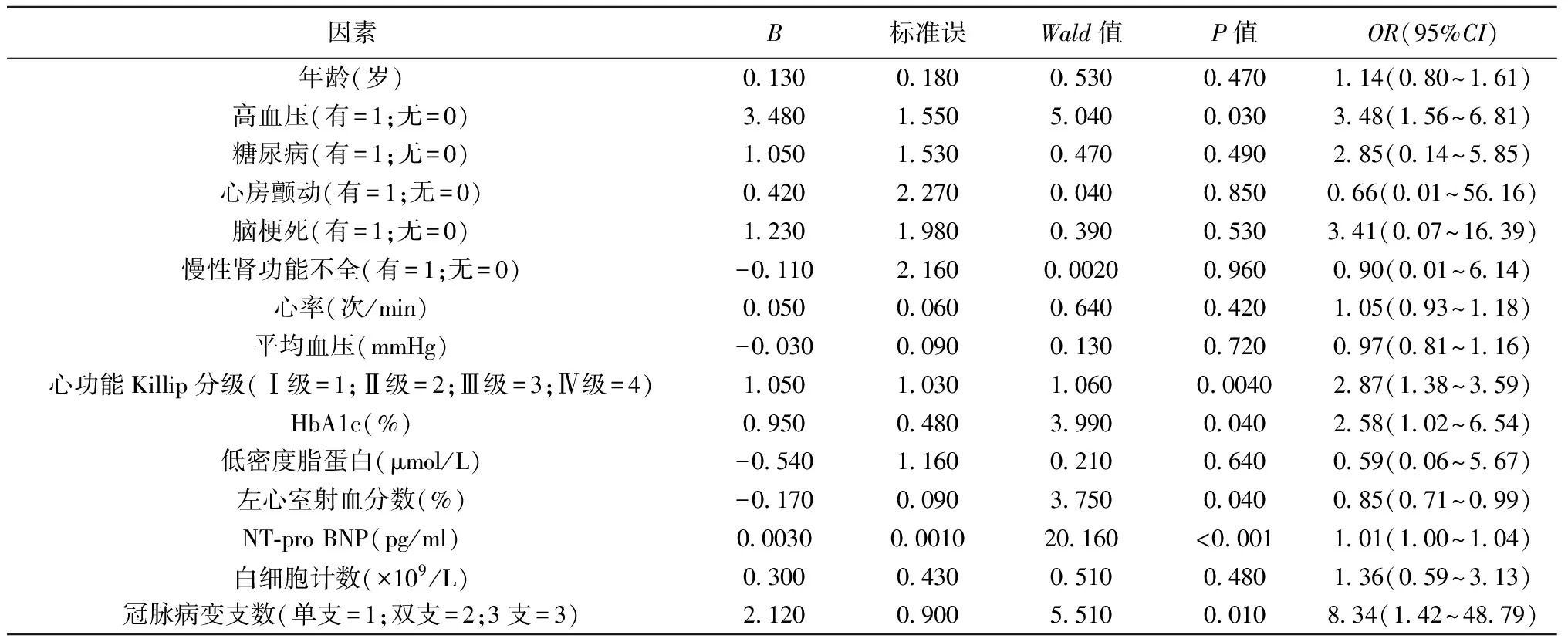
表3 影響患者主要心血管不良事件發生的二元Logistic回歸分析結果
2.4風險模型的診斷效能ROC曲線 本研究所構建的風險模型鑒別患者是否發生MACE的AUC為0.82(95%CI:0.78~0.86),敏感性為71.6%,特異性為98.7%。見圖1。
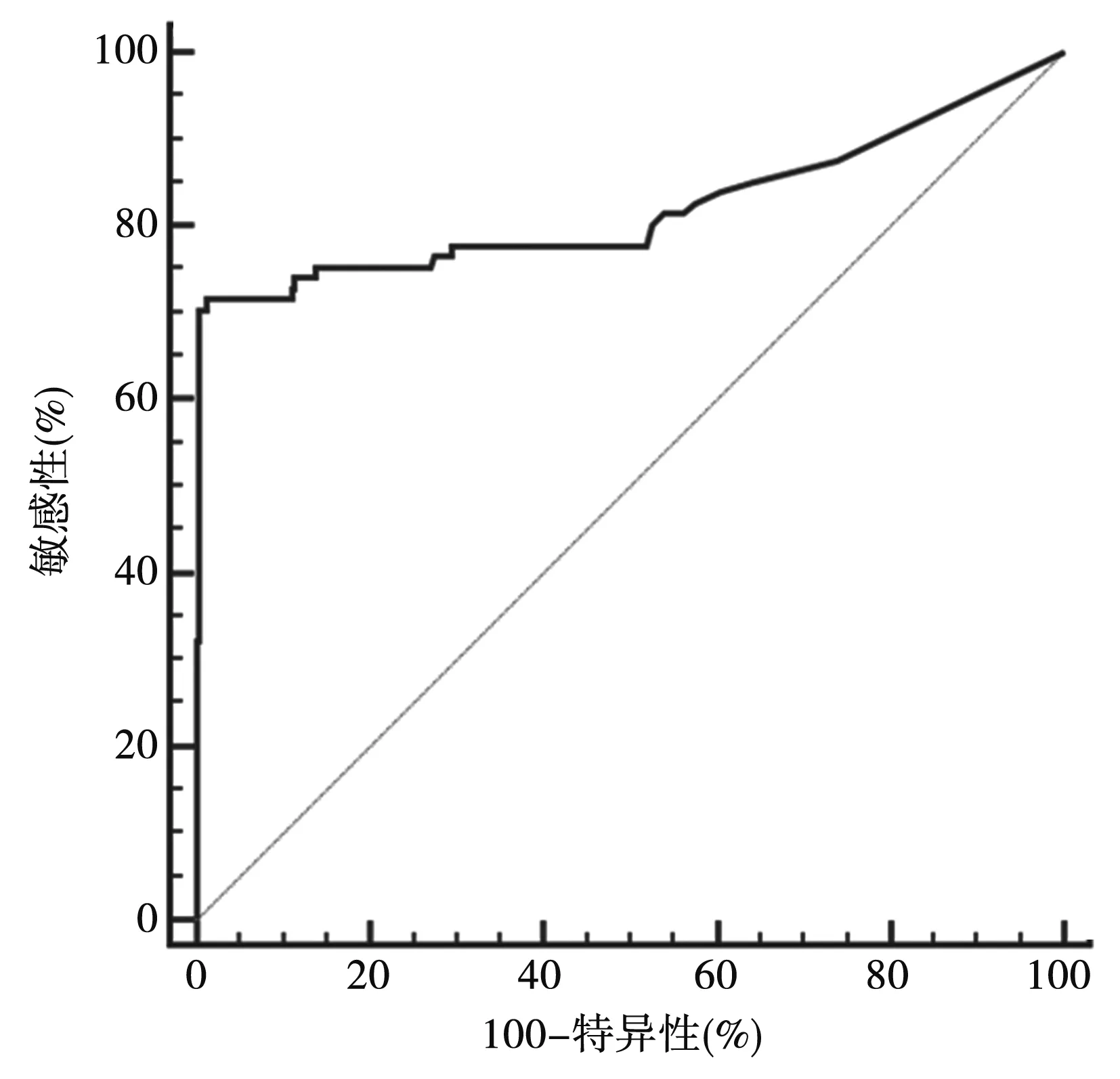
圖1 風險模型鑒別患者是否發生MACE的ROC曲線
3 討 論
隨著胸痛中心的廣泛建立及介入治療等手段的進步,STEMI患者的死亡率已較前大為下降。MACE是老年STEMI患者住院期間死亡率高的重要因素〔6〕,故而通過探索相關危險因素更好地識別此類患者,有助于臨床早期進行針對性干預,既進一步提高了患者生存率,又同時節約了醫療資源。本研究證實高血壓、心功能Killip分級、HbA1c、左心室射血分數、NT-pro BNP和多支病變對老年STEMI患者發生MACE的獨立預測價值,同時也明確了聯合這6個指標對MACE具有較高的識別價值。
合并高血壓患者發生MACE的風險顯著高于無高血壓患者。李晶等〔7〕及Ma等〔8〕研究證實,STEMI合并高血壓患者MACE的發生率顯著高于未合并高血壓的STEMI患者(20% vs 16%,P<0.05)。吳舒窈等〔9〕研究亦證實,舒張壓每升高10 mmHg,MACE的風險升高14.5%。因而臨床需關注此類患者的血壓及其動態變化過程以降低MACE的發生率。
心功能Killip分級、左心室射血分數和NT-pro BNP是心臟泵功能的直接反映。既往大量研究〔10,11〕表明,心功能不全,尤其是左心室射血分數<30%能夠顯著增加心肌梗死患者發生心源性猝死的風險。Tsukui等〔12〕發現Killip 3/4級對急診室至首次球囊擴張時間<90 min的STEMI患者短期預后具有獨立預測價值。因而對就診時心功能已明顯受損的患者應予以足夠重視。HbA1c主要反映患者長期血糖的控制水平。既往研究〔13〕發現,糖尿病控制不佳患者PCI術后全因死亡率提高了20.7%。高血糖狀態與MACE之間關系的具體機制尚不十分明確,有研究〔14〕猜測可能與以下因素有關:(1)長期高血糖刺激能夠導致糖尿病微循環病變,導致心肌組織處于缺氧狀態,容易誘發惡性心律失常;(2)血糖控制不佳的患者冠狀動脈系統內皮損傷更為嚴重,促進冠狀動脈粥樣硬化和微血栓的形成。
冠脈3支病變常反映患者病情更為嚴重。既往對于3支病變的患者首選外科手術搭橋治療,然而近幾年有研究〔15〕顯示PCI對于3支病變的處理與外科搭橋患者的預后無明顯差異。有研究〔16〕認為,3支病變成功PCI概率降低,顯著增加患者短期和遠期的MACE,提示預后不良。
本研究優勢之處在于基于危險因素構建了風險模型,因而有助于定量化評估老年STEMI患者發生MACE的風險。本研究的不足之處包括:單中心、回顧性研究,混雜因素較多,且研究結論尚需前瞻性、多中心研究加以驗證和推廣。
綜上,高血壓、心功能Killip分級、HbA1c、左心室射血分數、NT-pro BNP和多支病變對老年STEMI患者MACE具有獨立預測價值。據此構建的風險模型具有較好效能,為后續臨床應用提供了理論基礎。

