城鄉居民大病保險十年:政策演進、現狀剖析及規范完善
文/馮鵬程
基本醫保“保基本”的目標已經實現,應實現重心調整和資源傾斜,完善大病保障。
城鄉居民大病保險制度自2012年8月24日下文實施,截至目前進入第十個年頭,已經成為中國特色醫療保險體系的重要組成部分。這一制度實施以來,對于減輕患者大額醫療費用起到了非常重要的作用,但也存在難以保本微利等問題。本文分析大病保險的政策演進,開展現狀剖析,并對未來發展提出規范完善建議。
城鄉居民大病保險的發展歷程
我國大病保險制度從地方試點到全面推開,逐步擴大覆蓋人群,可分為3個階段。
第一階段:2012年8月至2015年7月,試點推廣階段
2012年8月,國家發展改革委等6個部門聯合印發《關于開展城鄉居民大病保險工作的指導意見》,實施大病保險制度,明確大病保險是基本醫保的拓展和延伸,是在基本醫療保障的基礎上,對大病患者發生的高額醫療費用給予進一步保障的一項制度性安排。這標志著我國醫療保障體系建設從“病有所醫”向解決“因病致貧、因病返貧”問題邁出關鍵一步。大病保險制度的性質仍然屬于基本醫保范疇,通過購買商業服務實現公共目標,是政府公共服務領域的一次重大機制創新,是完善醫保制度“建機制”的開始,成為醫療保障制度從擴大覆蓋面向提高效率轉變的重大標志之一。
2013年3月,原中國保監會公布大病保險經營資質名單,共有34家保險公司獲得經營資質(17家人身險公司,17家財產險公司)。此外,還指導保險行業協會下發了“城鄉居民大病團體醫療保險示范條款(A、B型)”。
截至2015年7月,大病保險試點相關工作已在全國31個省份展開,其中16個省份全面推開,覆蓋人口超過7億人。試點中,大病患者實際報銷比例在基本醫保支付的基礎上提高了10%~15%,大大緩解了城鄉居民因病致貧、因病返貧的問題。
2015年7月22日,國務院會議確定全面實施城鄉居民大病保險。李克強總理在會上提出“將社會保障的一部分資金用來購買商業保險,放大倍數優勢,這是我們在醫改上探索出的一條富有特色、卓有成效的新路徑”“社會保障與商業保險相結合,是持續深化醫改的重大創新”。
第二階段:2015年8月至2020年2月,全面實施階段
2015年8月,國務院辦公廳發布《關于全面實施城鄉居民大病保險的意見》,標志著大病保險制度在全國范圍內全面推開。《意見》對大病保險的基本原則和目標、完善大病保險籌資機制、提高大病保險的保障水平、加強醫療保障各項制度的銜接、規范大病保險承辦服務、嚴格監督管理、強化組織實施等方面作出了安排部署。
2016—2019年,政府工作中連續對城鄉大病保險的發展推廣和功能作用予以明確,特別強調政府加大投入,讓更多大病患者減輕負擔。2018年和2019年,分別明確當年居民醫保人均財政補助標準一半用于提高大病籌資標準。
2018年,李克強總理在全國兩會期間答記者問時強調“運用大病保險等多種制度,不讓一個人患大病,全家都倒下”。2019年在答記者問時提出,“看病確實是重要的民生問題,尤其大病是民生的痛點。看病貴看病難的問題,在我們國家的確存在。這幾年來,我們經過努力,不僅建立了向全民提供基本醫療保障的制度,而且在此基礎上,由政府和居民共擔,購買大病保險,建立了大病保險的機制,這是可以緩解大病患者特別是困難群眾負擔的一個重要舉措,在世界上也應該是一個創舉”。

各地基本醫保經辦力量嚴重不足,保險公司的介入,通過大病保險“合署辦公”形式,為基本醫保經辦人力進行較大的補充。
2020年1月,中國銀保監會等13部門聯合下發《關于促進社會服務領域商業保險發展的意見》,其中提出,完善商業保險機構承辦城鄉居民大病保險運行及監管機制,提升服務水平,積極參與醫保控費,推動減少“因病致貧、因病返貧”。
第三階段:2020年2月至今,規范完善階段
2020年2月,《中共中央 國務院關于深化醫療保障制度改革的意見》頒布,提出強化基本醫療保險、大病保險與醫療救助三重保障功能,促進各類醫療保障互補銜接,提高重特大疾病和多元醫療需求保障水平。完善和規范居民大病保險。
2021年5月,銀保監會下發《保險公司城鄉居民大病保險業務管理辦法》,提出構建起一個覆蓋大病保險承辦全流程、全環節的監管體系(即事前的經營條件管理,事中的投標管理、服務規范、財務管理、清算管理、風險調節管理,事后的市場退出管理),以進一步規范城鄉居民大病保險市場秩序,保護參保群眾的合法權益,促進城鄉居民大病保險業務健康開展。
2021年8月,國家醫保局、財政部《關于建立醫療保障待遇清單制度的意見》對外發布,將城鄉居民大病保險納入補充醫療保險制度范疇,定位是對居民醫保參保患者發生的符合規定的高額醫療費用給予進一步保障。同時,明確基本醫療保險按照規定的藥品、醫用耗材和醫療服務項目支付范圍支付。補充醫療保險(含城鄉大病保險)、醫療救助參照政策范圍內費用范圍執行。
大病保險制度的意義、試點成效及存在問題
大病保險的制度意義
第一,從制度設計來看,實現“基本普惠+大病特惠”創新思路。我國基本醫保“保基本”的目標已經實現,應實現重心調整和資源傾斜,完善大病保障。大病保險從制度設計上,改變了基本醫保普惠式的保障,而是根據高額醫療費用負擔,實現對大病患者傾斜性“特惠”政策,使更多的醫保資源向醫療費用較多的參保人傾斜。
第二,從行業作用來看,履行“公共服務+社會管理”的全新使命。商業保險機構經營大病保險,改進了政府提供公共服務方式,轉變了政府職能。引入商業保險機構承辦大病保險,建立“管辦分離”的運行機制,是醫改“建機制”的重大創新。大病保險業務是民生工程,關系到城鄉居民的健康福祉,對行業履行社會管理功能具有重要意義。同時,大病保險將經辦管理費內含在基金中,改為以往經辦購買服務費來自財政資金的傳統做法,對保險業介入長期護理保險等制度提供了借鑒。近年來,保險業全面參與長期護理保險、惠民保等業務,與大病保險全面介入各地醫保有密切關系。
第三,從經營管理來看,要求“風險管控+優質服務”實踐挑戰。只有把風險管控、優質服務做到位,放大資金使用效應,體現行業的經辦效率,才能體現行業承辦的優勢。2021年6月,銀保監會召開新聞發布會,人身保險監管部主任陳映東提出,鼓勵保險公司以承辦大病保險為抓手,積極參與醫療費用管控、支付方式改革等,服務好健康中國建設。
大病保險制度的成效
第一,形成醫療保障“合力”。截至2021年底,18家保險公司在全國31個省(區、市)開展了大病保險業務,覆蓋了12.2億城鄉居民(包含部分城鎮職工)。大病保險制度實施九年來,累計賠付超過6000萬人,全國大病患者實際報銷比例在基本醫保的基礎上平均提升了10~15個百分點,最高報銷金額111.6萬元,有效緩解了城鄉居民“因病致貧”“因病返貧”問題。其中針對建檔立卡貧困人口,絕大多數的大病保險項目采取了傾斜性賠付,包括降低起付線、放寬報銷范圍、提高報銷水平等,有效減輕了貧困人口的醫療負擔,為打贏脫貧攻堅戰作出了貢獻。
第二,激活醫保經辦“活力”。由政府為全體居民提供基本醫療保障,重在保障社會公平。通過引進商業保險機構開展大病保險,充分調動發揮保險業在精算技術、風險管控等方面的經驗和優勢,為提高大病保險的醫療保障水平和服務質量貢獻力量,重在實現效率。各地基本醫保經辦力量嚴重不足,保險公司的介入,通過大病保險“合署辦公”形式,為基本醫保經辦人力進行較大的補充,同時,大病保險促進醫保經辦制度的內生改革,激活醫保經辦活力。
第三,促進商保承辦“動力”。商業健康保險部分承擔大病保險風險的財務安排及“優勝劣汰”的競爭機制,使其有更大的動力,充分利用市場化機制整合社會資源,不斷提升自身的專業水平,打造大病保險的風險管控和優質服務能力,不斷提高保障水平。
大病保險制度存在的問題
第一,未能實現“保本微利”。從目前看,大病保險尚未解決盈利問題。根據南開大學朱銘來教授的研究,2014、2015、2016年和2018年(2017年保險公司大病效益數據缺失),從全國各承保公司歷年合計承保利潤來看,每年均為虧損。其中,經營利潤是承保利潤加上保險分攤的投資收益,可以體現各承保公司的大病保險最終收益情況。
在實踐中,政府對商業保險機構的業務管理費與盈利額打包核算,一般為2%~5%左右。超出業務管理費和盈利額限額之上的超額結余需要返還,且返還辦法以全額返還為主。而政策性虧損補償則由商業保險機構與政府按一定比例分攤,經營性虧損一般要求全部由商業保險機構承擔。商業保險機構的經營性虧損與政策性虧損難以區分,甚至無法區分。將大病“雙向”的風險調節機制變成了“單向”調節,盈余返還與虧損補償不對等,保險公司經營存在較大的風險敞口(這也是大病保險持續虧損最重要的原因)。大病保險一般無法在不同年份間實現縱向的盈虧調劑,制度的風險調節能力和抗風險能力都受到限制,風險調節機制尚待完善。同時,一些地方在大病保險招標時片面強調“價格低、保障高”。
第二,缺少激勵約束機制和績效評價機制。在醫保數據適當開放共享、對醫療機構進行巡查、智能監控等方面,對商業保險機構授權不足。同時,缺少對商業保險機構的激勵約束機制和績效評價機制,比如盈利全額結余返還的制度設計,難以激勵保險公司控費動力。
第三,競爭機制不明顯,甚至出現固化格局。目前大病保險由政府招標,每個周期一般為3年。這種模式下,由于商業保險機構開展大病有前期投入,合作方變更會帶來系統對接、服務人員等轉移。因此,重新招標后選擇原承保公司較多,出現固化格局。而且,在招標條件中,過多設置償付能力、網點機構、價格等條件,使一些具備較強專業能力的公司難以入圍。

表1 2014—2018年全國城鄉居民大病保險經營情況
大病保險近期規范完善和長期改革建議
近期規范建議
重點是完善大病保險的保本微利問題。建議將大病“單向”的風險調節機制變成“雙向”調節,使盈余返還與虧損補償相對對稱,風險敞口相當(前期要做好大病的精算定價,充分考慮醫療費用上漲等情況。同時,在大病保險招標時不唯低價中標)。
比如,改革后,大病保險業務分別為管理費(3%,經辦成本)與盈利率(3%,承辦效率),當大病保險賠付率[賠款/(保費-管理費)]低于97%時,允許保險公司可分配其中的20%(這種設計使保險公司有動力開展風險控費)。賠付率100%~103%時,由保險公司承擔虧損(與盈利率對稱),但賠付率高于103%時,保險公司承擔超賠的20%。
同時,考慮到我國醫保尚未完全定型,不同年份間醫療費用上漲差別較大,影響大病保險經營波動性,因此,建議大病保險可在不同年份間實現縱向的盈虧調劑。
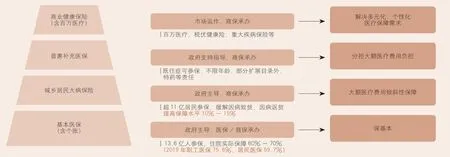
圖1 我國多層次醫療保障體系現狀
長期改革建議
目前,我國多層次醫療保障體系中,存在大病保險、普惠補充醫保、百萬醫療、稅優健康險、企業補充等比較碎片化的業務模塊,部分客戶可能同時存在多個健康險產品,這與其補償的特性是有沖突的,也不利于保護客戶利益。從國際經驗來看,商保滿足客戶多元化、多樣化保障需求,客戶應根據其收入等情況,選擇適合自己的產品。目前,絕大部分客戶選擇普惠補充醫保、百萬醫療等產品,其實對部分高收入客戶的保障是不足的。
(1)制度設計
一是“強制參保”與“經辦競爭”的有機結合。由政府牽頭建立大病保險交易平臺,引進具有資質的保險公司,強制居民參保,提供對保險公司選擇機制(簽約期至少一年,保留定期轉換商保經辦機構的權力)。
二是“選繳保障”與“風險均衡”的有機結合。實現大病保險的選繳保障。同時,根據保險公司承保人群的風險,實現風險均衡機制。在理想狀況下,經過風險調劑后,保險公司績效差異體現的不是風險選擇能力,而是風險管控能力。
三是“市場談判”與“管理式醫療”的有機結合。保險公司與醫療服務提供方基于市場機制談判和簽約。商保經辦機構代表參保客戶與醫療服務提供方進行團購談判,推進中國“管理式醫療”,在確保醫療質量的前提下優化醫療資源使用,控制醫療費用不合理增長。
四是“公共治理”與“信息披露”的有機結合。建立健全衡量醫療保障和醫療服務的指標體系、醫療衛生信息披露制度,引導民眾對商保經辦機構和醫療服務機構進行選擇。
(2)試點設想
一是在試點項目選擇上,可以先將城鄉居民大病保險納入試點。在取得試點成效的基礎上,再逐步擴大至城鎮職工大額醫療費用補助。
二在經辦機構選擇上,在運作初期,可通過市場招標選擇5家左右資本實力和償付能力較強、具有豐富健康保險經營經驗、風險管控較強的保險公司。
三是在標準保障包上,將現有的大病保險責任納入,可提供補充保障(個人另行付費),允許通過家屬職工醫保個人賬戶余額購買。鼓勵保險公司以報銷政策杠桿建立分級診療的家庭醫生“守門人”制度,甚至有限網絡、個人醫療負擔輕的HMO模式。鼓勵保險公司開展疾病管理、慢病管理、本地就醫指導、異地轉診服務等差異化服務,以吸引客戶參保,并優化醫療資源使用。
四是在風險平衡機制上,借鑒美國、德國、荷蘭等國家經驗,可先建立一個過渡期再保險計劃,在風險平衡機制不夠完善的情況下實現結余返還和政策性虧損回補。

