前列腺增生合并膀胱結石同期手術治療方式及療效研究
劉 曉 徐 麗
(1 東營市第二人民醫院/泌尿外科 山東 東營 257300 2 廣饒縣人民醫院/護理部 山東 東營 257300)
前列腺增生在中老年男性人群中屬高發性疾病,患病人數每年都在呈上漲趨勢。該病的主要表現為排尿障礙、尿頻、尿急、尿不盡或尿中帶血。發病主要是由于前列腺側葉和中葉腺細胞異常生長凸起,對膀胱或尿道造成擠壓,從而出現尿路下段出現梗阻情況,這種難以啟齒的疾病不僅影響患者身體相關功能,還對其心理造成巨大壓力。而且在患上前列腺增生疾病后,極其容易引發膀胱結石,不利于膀胱發揮正常功能,進一步導致排尿障礙。已有數據統計表明,膀胱結石發病率已超過1/10。目前,手術治療是治療該病的主要治療方式,為了避免疾病術后復發,需徹底將結石清除,并切除前列腺。由于患者以老年人居多,其身體各項功能逐漸減退,因此,不適合采用多次手術治療方式。已有研究表明,采用同期手術治療方式治療前列腺增生合并膀胱結石,可有效避免多次手術對患者造成的再次傷害[1]。本次研究主要對2019年1月1日——2021年10月1日,來我院診療的52位患有前列腺增生合并膀胱結石病人,對實施同期手術后的治療效果進行探究,詳情如下:
1 資料與方法
1.1 一般資料
將2019年1月1日——2021年10月1日確定為本次研究時間段,將這段時間內,在我院進行診治的前列腺增生合并膀胱結石患者中抽取一部分——52人,確定為研究參與者。患者年齡在58周歲以上76周歲以下,平均值為(69.25±4.35)歲。所有患者均有排尿困難等癥狀:其中9例有尿中帶血情況,4例合并尿路感染,5例伴有高血壓癥,5例合并心肺功能不全癥。52名患者全部已做相關檢查,包括彩超、X光片,檢查結果表明結石陽性,結石大小為9mm-26mm之間,平均值為(17.01±2.02)mm;前列腺Ⅱ度增生者15人,前列腺Ⅲ度增生者26人,前列腺Ⅳ度增生者11人;單發性結石者38人,多發性結石者14人。以上所有資料已由相關人員詳細列表登記備查。
1.2 納入及排除標準
納入標準:①殘留尿量超過50ml以上,前列腺呈明顯增大狀。②最大尿流速低于相關標準,且前列腺癥狀評分超過8分以上。③檢查時,醫生觸摸到增大后的前列腺癥狀明顯。④經腹部彩超等檢查已發現膀胱結石。⑤本次研究已經相關部門批準。⑥患者及家屬已詳細探知本次研究,包括采用方法和研究方向,并表示同意參加,已簽署相關文件[2]。
排除標準:①伴隨其他內臟器官功能受損或不全者。②患有精神類疾病或智力發育不健全者。③不能堅持本次研究完成就要退出者。④一般資料不全者。⑤患有惡性腫瘤者。⑥拒絕溝通或有溝通障礙者[3]。
1.3 方法
所有患者在手術開始前,已通過儀器檢測出結石的詳細情況,包括大小、多少及準確位置,主治醫師已對其制定出合理治療方案。準備實施同期手術治療。具體操作如下:術前明確告知患者按照手術規定禁飲(4h)、禁食(8h),并為其備皮。麻醉方式選擇硬膜外麻醉,待麻醉起效后,為患者選擇截石體位。選擇合適型號電切鏡通過尿道進入體內,探查結石及增生詳細情況。若患者結石個頭在φ10mm以下,可同時使用電切環取石;如果結石取出有一定難度,可使用輸尿管鏡行氣壓彈道碎石術,同時使用電切鏡外鞘然后將結石取出;倘若患者結石直徑超過10mm,在20mm以內,需先采用合適器械將其擊碎(夾碎)成5mm左右小塊,隨后使用注水泵不間斷泵入腔內與膀胱鏡鞘共同作用將結石碎塊排出。倘若結石直徑超過20mm以上且結石較硬并多發,則可采用鈥激光聯合氣壓彈道碎石術通過電切鏡外鞘將結石擊碎,再行取出。萬一彈道碎石出現失誤,也可采取補救措施:可采用膀胱切開術,開一較小切口將結石取出。取石完成后,再將電切鏡通過尿道口進入體內探查前列腺詳情,并進行操作。找到前列腺中葉后將其切除,再探查前列腺周圍,將左、右側葉一并切除后,將三腔氣囊導管置入進行牽引,手術完成。手術后對膀胱實施持續沖洗約1d-2d,手術一周后可去除導尿管。
1.4 觀察指標及評判標準
1.4.1前列腺癥狀(IPSS)評分:詳細了解患者手術前、后的排尿情況并記錄備用。滿分為35分,得分在7分以下癥狀較輕,7分以上19分以下為癥狀一般;19分以上至35分為癥狀嚴重。
1.4.2生活質量(QOL)評分:詳細了解患者手術前、后出現排尿困難對日常生活質量的負面影響,并記錄對比。具體包括:排尿時間間隔長短、排尿狀況及每天排尿次數。滿分為10分,得分在3分或以下為輕度影響;得分在4分或以上至7分為中度影響;得分在8分或超過8分為重度影響。
1.4.3發生并發疾病及術后跟蹤回訪復發情況:將術后出現的并發疾病詳細記錄備用。出院后對所有患者進行至少90天的跟蹤回訪,了解是否發生復發情況。
1.4.4統計所有患者手術過程中的出血量及住院治療時間。
1.5 統計學方法

2 結果
2.1 手術過程中的出血量及住院治療時間
52名患者全部一次性實施手術,且全部成功完成。經測量,術中出血量最多為95ml,最少為80ml,平均值為(85.75±59.2)ml;住院時間最長為12d,最短為9d,平均值為(8.7±3.8)d。
2.2 比對手術前及術后前列腺癥狀(IPSS)評分、生活質量(QOL)評分以及最大尿流速(Qmax)情況
對比患者手術前及手術后各項評分情況發現,手術后前列腺癥狀(IPSS)評分(7.01±2.24)分、生活質量(QOL)評分(2.24±2.32)分,均低于術前(24.82±2.19)分、(6.35±2.23)分,而Qmax(最大尿流速)(21.65±1.23)ml高于術前(9.73±5.08)ml,這組數據充分說明,手術治療對前列腺功能及患者日常生活質量大有好處,并且能有效改善Qmax情況。(P <0.05)。見表1。
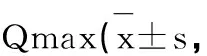
表1 比對手術前及術后IPSS評分、QOL評分以及分、ml/s)
2.3 比對手術實施前后膀胱殘余尿量
患者手術前膀胱殘余尿量為(109.25±2.55)ml,手術后為(20.65±3.52)ml,術后殘余尿量更少。
2.4 手術治療后發生并發癥及術后復發情況
52名患者經手術治療后,共計發生并發癥病例3例,總發生率5.77%,其中泌尿感染癥狀2例(3.84%),暫時性尿失禁1例(1.92%)。并發疾病發生后,立即給予針對性治療(抗感染和提肛訓練)后完全好轉。經過90天跟蹤回訪后得知,所有患者均未發生復發情況,說明該手術治療方式有效率較高。
3 討論
在人口老齡化日益嚴重的當下,前列腺增生已成為老年男性的多發病例之一,且該病發病率會跟著年齡變化而上漲,但是增生出現初期,臨床表現并不明顯,大多數患者會隨著病情的加重和年齡的上漲而出現相應癥狀。據有關數據統計,該病城鎮地區發病率與農村地區相比較高,同時增生程度也因種族不同而產生差異[4]。前列腺增生后,尿道腔也隨之變窄,嚴重時可完全阻塞,進而出現排尿不暢,致使膀胱壓力升高,排尿時發生尿液反流至腎臟。如若不及時采取治療措施,將會導致腎臟積水,久而久之傷害腎臟,出現功能障礙。
對于前列腺增生合并膀胱結石,傳統手術方式一般為前列腺切除術和膀胱切開取石,由于此手術方式為通過恥骨上方將膀胱切開后再行取石,會對患者造成較大創傷切口,因此,具有術后身體恢復較慢,容易產生并發疾病等弊端[5]。并且大部分患者手術后容易誘發全身性疾病,進而導致內臟系統功能漸漸退化,身體承受能力相應變差。對此,有學者提出,對于此病選擇治療方法應以用時較短、并發疾病發生較少、盡快提高生活質量為前提。同時提出,采用電切鏡技術對增生合并結石同期治療,效果理想。此手術方式為先行取出結石,再行前列腺切除治療,先切除前列腺中葉,隨后切除左、右側葉,最重要的優勢為,術中只需構建一個尿路通道,一旦發生手術失敗,也不會影響患者日常排尿。
本次研究中,所有患者均為一次性成功,經測量,術中出血量平均值為(85.75±59.2)ml,平均住院時間為(8.7±3.8)d。均未發生膀胱黏膜損傷及大出血癥狀,說明該手術模式風險性較低,安全、可靠。同時研究結果表明,手術治療后前列腺癥狀及生活質量評分與治療前相比分值更低,手術治療后尿流速較術前明顯增加,說明手術治療可明顯提高前列功能及生活質量,并改善尿流速。手術治療后,膀胱余尿量較術前明顯減少,說明尿流速增加后,殘余尿量減少,使得排尿更加順暢,減輕了患者的難言之隱。且手術治療后,52名患者共計發生并發疾病3例(5.77%),其中包括泌尿感染2例(3.84%)和暫時性尿失禁1例(1.92%),一經發現,立即采取治療措施(消炎及提肛訓練),不久后全部好轉。不僅如此,患者出院后對其進行一段時間的跟蹤回訪,均未出現復發病例。這說明同期手術治療方式與傳統手術取石方式相比,不僅對患者造成的創傷面較小,有利于患者術后恢復,而且術后發生并發癥的概率相對較低,安全性更高。同時,由于整個手術過程一直采用電切鏡實時觀察,可清晰探知患者病情及病變位置,準確切除前列腺,杜絕碎石殘留,使得手術效果達到最佳。
綜上所述,對于前列腺增生合并膀胱結石患者采取同期手術治療方式,具備多個優勢:操作簡單、便捷、對患者身體損害小、風險性較低、改善前列腺和膀胱功能、提高患者生活質量、且治療后發生并發癥的概率較低,不容易復發,因此,可在今后臨床治療中放心大膽使用。

