超早期與早期微創手術治療高血壓性腦出血患者的臨床效果
姚劍清,陳江賓,王輝振
泉州醫學高等專科學校附屬人民醫院 (福建泉州 362000)
高血壓性腦出血(hypertensive intracerebral hemorrhage,HICH)是一種臨床患病率較高的腦實質內出血性疾病,具有發病急驟、病殘率高及病死率高等特點,多見于中老年群體,且出血部位多位于基底節區[1]。HICH形成血腫后,通常會壓迫腦組織,引發局部代謝紊亂、循環障礙等,最終可導致患者腦部出現不可逆損傷,嚴重影響神經功能,故對該病患者進行治療時,及時清除血腫、解除血腫對腦組織的壓迫十分重要[2-3]。目前,立體定向微創手術在HICH患者治療中的應用較為廣泛,可有效清除血腫,改善患者病癥,但臨床對最佳的手術時機仍無定論。基于此,本研究旨在探討超早期與早期微創手術治療HICH患者的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料
選取2015年1月至2020年12月我院收治的335例中等量基底節區HICH患者為研究對象,將從發病到手術時間≤6 h的70例患者作為試驗組,將從發病到手術時間>6 h、<24 h的265例患者作為對照組。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性,見表1。本研究經醫院醫學倫理委員會審核批準。

表1 兩組一般資料比較
1.2 方法
兩組入院后均采用定向微創手術治療。對照組手術時機為從發病到手術時間>6 h、<24 h,試驗組手術時機為從發病到手術時間≤6 h。兩組手術方案相同:術前,密切監測患者局部血液循環情況,以確定是否適合手術;患者取仰臥位,進行局部麻醉后,安裝定向頭圈,采用CT掃描血腫層面,明確靶點,計算三維立體坐標后,選擇血腫腔進入最佳位置(即最大血腫,且與顱骨內板距離最短);明確入路后,設計手術切口,常規消毒,盡可能避開皮層重要功能區;在顱骨鉆孔位置中心上方做一5 cm左右直線切口,進行顱骨鉆孔,逐層切開骨瓣、硬腦膜,并用棉片覆蓋止血;依據計算好的三維坐標數值放置定位弓、導向器,并用導針緩慢穿刺至靶點;明確血腫腔位置后,用腦造通器牽引腦組織,再用0.9%氯化鈉注射液對血腫腔進行反復沖洗;之后協助患者調整體位,借助重力及血腫腔內外壓差清除血腫,同時盡可能避免對周圍血管及血腫周圍腦組織造成損傷,盡可能保留患者腦功能;在無明顯出血責任血管,且確保血腫清除完畢后,不使用吸引器、并進行電凝止血,經硬膜下留置硅膠引流管;結合患者腦組織塌陷情況及血腫清除情況確定是否還納骨瓣;最后常規關顱,逐層縫合頭皮;術后,給予患者抗感染、脫水及抗炎治療,密切觀察患者局部血液循環情況;于術后24 h內拔除流管。
1.3 評價指標
比較兩組意識障礙程度[采用格拉斯哥昏迷指數(GCS)評分]、術后1個月的并發癥發生率和血腫清除率、術后半年的日常生活活動能力[采用日常生活活動能力(ADL)評估]及病死率。(1)意識障礙程度:于兩組入院時、術后7 d分別采用格拉斯哥昏迷指數(Glasgow coma scale,GCS)評估意識障礙程度,分值為3~15分,評分越低表示患者意識障礙越嚴重、預后越差。(2)術后并發癥和血腫清除率:術后1個月,統計分析兩組并發癥發生率和血腫清除率,其中并發癥包括再出血、顱內感染、肺部感染、癲癇及消化道出血等。(3)日常生活活動能力:術后給予兩組為期半年的隨訪,分別采用日常生活活動能力(activity of daily living,ADL)[4]評估其日常生活活動能力,并將評估結果分為5級;Ⅰ級,患者完全恢復日常生活能力;Ⅱ級,患者能夠獨立生活或部分恢復日常生活能力;Ⅲ級,患者需要幫助,可扶拐走路;Ⅳ級,患者意識清醒,但需臥床;Ⅴ級,患者呈植物生存狀態。(4)病死率:記錄兩組病死率。
1.4 統計學處理
2 結果
2.1 兩組意識障礙程度比較
入院時,兩組GCS評分比較,差異無統計學意義(P>0.05);術后7 d,兩組GCS評分均高于入院時,且試驗組高于對照組,差異有統計學意義(P<0.05),見表2。
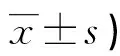
表2 兩組入院時及術后7 d GCS評分比較(分,
2.2 兩組術后并發癥發生率和血腫清除率比較
試驗組術后1個月并發癥總發生率低于對照組,血腫清除率高于對照組,差異有統計學意義(P<0.05),見表3。

表3 兩組術后1個月并發癥發生率和血腫清除率比較[例(%)]
2.3 兩組日常生活活動能力及病死率比較
試驗組術后半年ADL分級優于對照組,病死率低于對照組,差異有統計學意義(P<0.05),見表4。

表4 兩組術后半年ADL分級及病死率比較
3 討論
HICH是臨床較為常見的病癥之一,多發生在50~70歲的中老年人群中,且男性患病率略高于女性[5]。該病發病前一般無預兆,多為突然發病,患者會突然感覺頭痛劇烈,繼而伴隨血壓上升、頻繁嘔吐等癥狀,部分患者還會出現肢體抽搐癥狀,嚴重者可在短時間內昏迷或休克。基底節區是HICH最為常見的出血部位,該區域處于中央系統(豆紋動脈)、顱底動脈環外周系統(軟腦膜動脈)交匯處。該部位未充分吻合,且外周系統及相鄰腦動脈之間的側支吻合豐富,能夠緩解灌注壓增高的情況;而中央系統均為終動脈,經大腦動脈干發出,鄰近頸內動脈,在動脈壓力傳導中無明顯消退,壓力較高,故為了維持上述系統的壓力平衡,中央系統血管床血管張力往往較外周系統高,易引發腦出血[6]。
目前,臨床關于HICH的手術指征及手術時機未完全統一。《高血壓腦出血外科治療指南》提出,患者如滿足以下條件中的(1)、同時具備(2)~(5)中的任意一項,即被認為具備絕對手術指征[7]:(1)幕上出血量≥30 ml,幕下出血量≥10 ml;(2)腦中線結構移位≥1 cm;(3)腦室、腦池受壓變形或消失,尤其是環池、第四腦室;(4)出現雙側瞳孔不等大、瞳孔光反射遲鈍,甚至瞳孔散大、反射消失現象;(5)出現意識狀態轉差,如躁動不安、嗜睡、甚至昏迷。部分學者認為,對中等量HICH患者采用保守方法與手術治療對其預后的影響無顯著差異[8]。但隨著臨床影像學技術及微創技術的不斷發展,神經外科手術技術也得到顯著發展。目前,立體定向微創手術已經成為臨床治療中等量基底節區HICH患者的首選手術方案,可通過CT掃描實現對腦部血腫的準確定位,進而提高穿刺引流的準確性,進一步提升清除血腫率。臨床實踐證明,借助神經導航技術對中等量基底節區HICH患者進行微創手術治療具有創傷小、定位精準、操作簡便及術后患者恢復快等優勢,可有效清除患者腦部血腫,最大限度保留患者腦部功能,改善預后[9]。不過,關于該病患者的最佳手術治療時機,業界尚缺乏統一標準。有研究人員認為,HICH患者發生腦出血后的6~7 h是最佳穿刺治療時機[10]。相關研究顯示,在腦出血發生后3~6 h,病灶周圍已出現輕微的繼發神經元凋亡;在出血發生后的6~7 h,血腫周圍的腦組織可發生海綿變性、腦水腫、組織壞死、繼發出血等一系列病變;在出血發生24 h后,上述癥狀可進一步加重,對患者腦組織產生不可逆的損害,故在HICH發生后及早采取血腫清除術十分重要[11-12]。本研究結果顯示,入院時,兩組GCS評分比較,差異無統計學意義(P>0.05);術后7 d,兩組GCS評分均高于入院時,且試驗組GCS評分高于對照組,差異有統計學意義(P<0.05);試驗組術后1個月并發癥總發生率和血腫清除率低于對照組,差異有統計學意義(P<0.05);試驗組術后半年ADL分級優于對照組,病死率低于對照組,差異有統計學意義(P<0.05)。以上結果說明,與早期手術相比,超早期手術治療中等量基底節區HICH患者的效果更佳、安全性更高。分析其原因可能為,超早期手術可更早地阻斷早期急性炎癥反應的發生,抑制血腫擴大,從而避免進一步損傷神經元,保護患者的神經功能。不過,本研究尚存在不足之處,如試驗組樣本量選取較少、兩組術后隨訪時間較短、兩組出血量未控制在統一標準下;因此,在今后的研究中還需進一步擴大樣本量、延長研究時間,深入探討中等量基底節區HICH患者的最佳手術治療時機。
綜上所述,與早期手術相比,超早期手術治療中等量基底節區HICH患者的效果更佳,對改善意識障礙,降低術后并發癥發生率,提高血腫清除率及日常生活活動能力的效果更為顯著。

