心血管門診心臟康復訓練對起搏器植入術后心臟功能改善作用
屠艷梅 張 晶 王秋池▲ 朱 業
1.江蘇省蘇北人民醫院急診科,江蘇揚州 225000;2.江蘇省揚州市生物醫學工程中心心血管內科,江蘇揚州 225000;3.江蘇省蘇北人民醫院心血管內科,江蘇揚州 225000
心臟起搏器植入術(cardiac pacemaker implantation,CPMI)是緩慢性心律失常的高效治療方式[1]。CPMI 術后持續長時間臥床,肢體制動,增加肩關節功能障礙、肩部疼痛風險[2]。研究證實[3],早期功能鍛煉能夠避免CPMI 術后肩關節功能障礙,但會受到鍛煉差錯影響,出現起搏器電極脫位、出血等問題。CPMI 術后心房顫動、腦卒中風險增加[4-5]。門診是CPMI 術后復診重要場所,但CPMI 術后功能鍛煉方式尚缺乏統一、規范化流程[6]。心血管門診對患者干預時間短,多作為住院期間健康教育補充,難以發揮門診優勢。江蘇省蘇北人民醫院(以下簡稱“我院”)為改善CPMI 術后心臟功能,特設立心血管門診心臟康復訓練方案,旨在改善心臟功能。
1 資料與方法
1.1 一般資料
選取2018 年1 月至2021 年1 月于我院行CPMI術后執行不同功能鍛煉方案的100 例患者的病歷資料,利用傾向性評分匹配法將其分為對照組和門診組,各42 例。納入標準:①首次行CPMI 術;②年齡40~85 歲;③具有長期照護者陪伴居住。排除標準:①溝通及認知障礙;②精神異常;③伴發肢體功能障礙;④嚴重心功能不全;⑤術后繼發腦卒中、心房顫動等早期并發癥。⑥存在不穩定型心絞痛、未控制高血壓、明顯動脈狹窄等不適合居家康復。匹配后兩組性別、年齡、住院時間、文化程度、主要照護者、危險分層比較,差異無統計學意義(P >0.05),具有可比性。見表1。本研究經我院倫理委員會審議并通過(yzu-lcyxy-n054)。

表1 傾向性評分匹配前后一般資料的比較
1.2 護理方法
對照組術后24 h 平臥位于床上,術后3 d 行床上運動,3 d 后逐漸開展下床運動,告知術側上肢半年內不能抬高超過肩部,小幅度外旋、外展,降低電極脫落風險。指導患者出院后3 個月時復查1 次。門診組在對照組基礎上進行心血管門診心臟康復訓練。首先成立門診心臟康復團隊,由我院心血管內科主任醫師1 名、責任護士3 名、主任護師1 名共同組建門診心臟康復團隊。利用小組討論形式,將門診心臟康復訓練定義為CPMI 術后3 個月內,參考《慢性穩定性心力衰竭運動康復中國專家共識》[7]基礎上,制訂運動時機、方法、強度、安全管理、評價指標。具體如下:①綜合評估。干預時間為出院后至首次門診階段,責任護士于出院時發放Borg 評分表[8]及運動日記本,指導患者掌握Borg 評分,將運動強度設定為Borg 評分12~16 分。告知每日記錄自身脈搏及胸悶、心悸、頭暈等不適癥狀。1 周后結合運動危險分層水平[9]與患者及家屬制訂個性化運動方案。見表2。②康復運動。出院后1 個月復診1 次。門診護理人員告知運動過程中天氣環境惡劣或自覺不適(胸痛、頭暈、呼吸困難等)時可暫緩運動,如休息后仍無緩解立即終止運動。具體運動方案:握拳運動(平臥位,上肢伸直,五指用力伸直握拳放松,1 個回合為1 組)、外展運動(站立位,雙手置于兩側,將上肢向兩側伸直,回收再打開,逐漸練習到水平位,伸直至回收完成為1 組)、前屈運動(站立位,雙手置于兩側向前伸直,伸直1 s 后至站立位為1 組)、后伸運動(站立位,雙手置于兩側,雙上肢盡量向后伸,后伸1 s 至站立位為1 組)、旋臂運動(站立位,上肢自然下垂,術側上肢以肩為軸,用力旋前再旋后)、攀巖運動(面對墻壁,術側上肢手指置于墻壁,逐漸向上爬,爬至最高點維持1 s 至站立位為1 組)、繞頭運動(站立位,術側上肢抬起自同側耳部,逐漸向后摸向對側,摸至對側維持1 s 至站立位為1 組)。③門診回授法指導。護士講解個性化運動方案內容,講解過程中避免應用醫學專業詞匯;指導患者對學習心臟康復訓練方案加以復述;由護士再次糾正患者的認知不足,直到患者能夠全面復述心臟康復訓練內容;最后利用“您還有其他問題嗎?”提問,當患者掌握了護士所提供健康信息時,結束門診回授法指導。干預時間為術后7 d、術后1 個月,干預時間為30 min。

表2 居家心臟康復訓練個性化運動方案
1.3 隨訪
均利用電話隨訪,每周1 次,常規隨訪3 個月,為患者解答居家生活中遇到疾病相關問題,普及心臟疾病相關知識及CPMI 術后用藥等情況,記錄運動日記方式、血壓、心率及自身不適情況。
1.4 觀察指標
1.4.1 心臟功能、運動耐力 收集術后次日、術后3 個月左室射血分數(left ventricular ejection fraction,LVEF)、6 min 步行距離(6-minute walk test,6MWT),LVEF 應用心臟彩超測定,LVEF 數值與患者心功能呈正比。6MWT 在充分休息后,于家屬陪同下進行,記錄患者6MWT[10]。步行距離越長,運動耐量越大,心功能恢復越好。
1.4.2 功能鍛煉執行率 采集術后3 個月功能鍛煉執行率,依據運動日記本記錄功能鍛煉時間,當運動方案、運動頻次、運動強度與居家心臟康復訓練個性化運動方案一致時,視為當日鍛煉有效。功能鍛煉執行率=(當日有效鍛煉次數/所需執行日數)×100%[11]。
1.4.3 術后上肢活動能力 采集術后7 d、術后3 個月術側肩關節活動度,分為內收、外展、前屈、后伸4 個方面角度。
1.5 統計學方法
利用SPSS 24.0 對所得數據進行統計學分析。計量資料采用均數±標準差()表示,比較采用t 檢驗;計數資料采用例數和百分率表示,比較采用χ2檢驗。以P <0.05 為差異有統計學意義。傾向性評分匹配法的卡鉗值設定為0.03。
2 結果
2.1 兩組術后次日、術后3 個月心臟功能比較
兩組術后次日LVEF、6MWT 比較,差異無統計學意義(P >0.05);兩組術后3 個月LVEF、6MWT 均高于本組術后次日,且門診組高于對照組,差異有統計學意義(P <0.05)。見表3。
表3 兩組術后次日、術后3 個月心臟功能比較()

表3 兩組術后次日、術后3 個月心臟功能比較()
注 LVEF:左室射血分數;6MWT:6 min 步行距離
2.2 兩組功能鍛煉執行情況比較
門診組執行日數、功能鍛煉執行率均高于對照組(P <0.05)。見表4。
表4 兩組功能鍛煉執行情況比較()
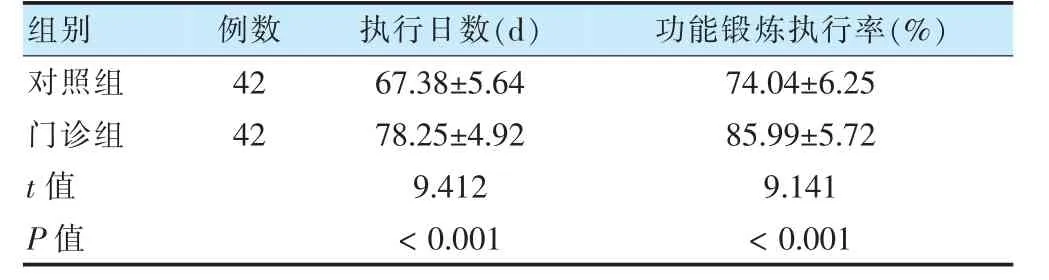
表4 兩組功能鍛煉執行情況比較()
2.3 兩組術后上肢活動能力比較
術后7 d,兩組上肢活動能力后伸、前屈、外屈、內收比較,差異無統計學意義(P >0.05);兩組術后3 個月后伸、前屈、外屈、內收角度均高于本組術后7 d,且門診組高于對照組,差異有統計學意義(P <0.05)。見表5。
表5 兩組術后上肢活動能力比較(°,)
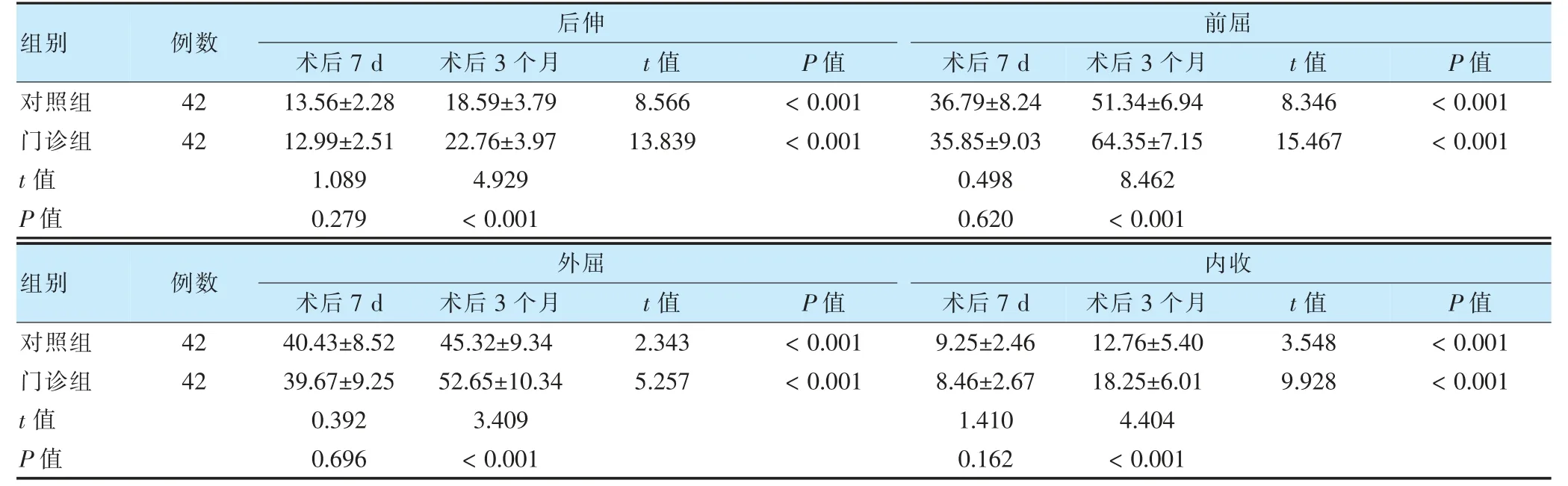
表5 兩組術后上肢活動能力比較(°,)
3 討論
CPMI 術后疲乏感增加,肌肉纖維及肌肉力量下降,術后容易繼發恐動癥[12]。心臟起搏器屬于連續監測身體狀況來調節心臟跳動節律設備,初次植入者將起搏器視為身體異物,產生負面情緒,術后功能鍛煉不執行風險增加[13]。CPMI 術后拉伸運動能降低肌肉纖維縮短及改善上肢運動功能[14]。受自身植入術后功能鍛煉知識及活動范圍掌握程度不足影響,CPMI后功能鍛煉執行性有所降低[15-16]。CPMI 術后功能鍛煉多在門診復診時加以康復指導,由于門診缺乏住院系統性干預,導致門診心臟功能鍛煉干預效果參差不齊,亟須進行全面系統優化。
心血管門診心臟康復訓練是利用運動危險分級來細化不同運動風險等級患者門診心臟康復訓練方案。研究顯示,CPMI 術后6 個月內肩部不適及運動障礙比例為33%,嚴重影響患者術后日常生活能力[17-18]。門診心臟康復訓練利用門診復診時間作為干預節點,使得門診便捷、迅速、個體化[19]優勢得以發揮。研究證實,行之有效功能訓練能夠為CPMI 術后患者預后康復提供幫助[20-21]。門診組患者更是將握拳運動、外展運動等運動引入心臟康復訓練方案之中,為不同運動風險等級患者提供個體化科學運動路線[22]。同時利用回授法[23],幫助患者明確CPMI 術后康復訓練具體內容、各個時期訓練強度。
本研究結果顯示,門診組患者術后3 個月LVEF、6MWT 均高于對照組,差異有統計學意義(P <0.05)。可見,心血管門診心臟康復訓練術后3 個月心臟功能及運動耐力恢復更佳。門診組患者執行日數、功能鍛煉執行率均高于對照組(P <0.05)。結果與增加門診回授法健康教育[24]有關。再者,門診組患者術后1 個月后伸、前屈、外屈、內收角度均高于對照組,差異有統計學意義(P <0.05)。可見,心血管門診心臟康復訓練能夠有效改善術后3 個月上肢活動能力,這一結果與高海旺等[25]研究結果相似。但本研究屬于單中心研究,且國內外針對門診功能鍛煉相關研究較少,本研究結果仍需進一步驗證。
綜上,心血管門診心臟康復訓練用于CPMI 術后患者,能夠有效改進心臟射血功能,提升運動耐力及功能鍛煉執行力,促進上肢功能恢復。