骨科術后中重度疼痛患者鎮痛藥物應用分析
劉奔月,盧鈞雄,王若倫(廣州醫科大學附屬第二醫院,廣東 廣州 510000)
疼痛已成為繼體溫、脈搏、呼吸、血壓四大生命體征之后的第五生命體征。術后疼痛是常見的一種急性傷害性疼痛,國內控制現狀不佳[1]。骨科是最常見、最需要及時處理術后疼痛的科室之一[2],鎮痛藥物的合理使用尤為重要,也是臨床藥師實施用藥監護的切入點[3]。有關研究[4]表明,臨床不合理使用鎮痛藥物的現象仍較多,需要采取措施及時干預。本研究通過對某三甲醫院2020年8月– 2021年6月骨科特定患者術后鎮痛藥物使用情況進行回顧性分析,了解我院骨科鎮痛藥物的使用情況,為臨床合理用藥提供參考。
1 資料和方法
1.1 一般資料
從醫院管理系統抽取廣州某三甲醫院2020年8月– 2021年6月骨科特定手術患者的臨床資料和用藥基本情況,按照納入及排除標準[2,5-7]篩選后共計543例入組病例。
納入標準:進行膝/髖關節置換術、脊柱融合術、骨折內固定術。排除標準:1)同時進行其它類型的手術;2)接受其它科室的鎮痛治療。
1.2 方法
收集患者的臨床資料,包括年齡、性別、住院時長、手術類型等,提取用藥信息。由于我國對阿片類藥物的嚴格管理和患者對于鎮痛的訴求較國外偏低等,除鎮痛泵外,骨科術后應用阿片類藥物的頻率極低,故統計部分鎮痛藥[非甾體抗炎藥(nonsteroidal anti-inflammatory drugs,NSAIDs)、曲馬多和丁丙諾啡透皮貼]的使用情況,并對鎮痛藥使用的合理性和多模式鎮痛的比例、類型進行統計和分析。
1.3 評價指標
參考世界衛生組織推薦的限定日劑量分析法、《新編藥物學》(第18版)、《中國藥典》(2020年版)和藥品說明書等確定藥物的DDD值,分析鎮痛藥物的構成比、用藥頻度(defined daily dose,DDD)和限定日費用(daily dose cost,DDC)。DDDs =某藥品的年消耗量/該藥DDD值,可反映該藥的使用動態,其值越大,表明對該藥的選擇傾向性越大,使用頻率越高。DDC =某藥品的年消耗金額/該藥的DDDs值,其值越大,表明患者的經濟負擔越重。點評標準依據藥品說明書、《新編藥物學》(第18 版)和相關指南/專家共識等[5,8-12]。評價內容詳見表1。

表1 圍術期鎮痛藥物合理使用評價標準Tab 1 Evaluation criteria for the rational use of analgesics during perioperative period
1.4 統計學方法
所有數據使用Excel軟件進行處理。計量資料以均數±標準差表示,計數資料以率(%)表示。
2 結果
2.1 一般資料
2020年8月 – 2021年6月骨科符合要求的患者共543例,其中男性200例(36.83%),女性343例(63.17%),男女比例為0.58∶1。患者平均年齡(63.45±19.88)歲,平均住院時長(14.45±8.27)d。患者涉及的骨科手術類型主要包括膝關節置換術(53例,9.76%)、髖關節置換術(93例,17.13%)、脊柱融合術(73例,13.44%)、骨折內固定術(324例,59.67%)。
2.2 鎮痛藥的使用情況
NSAIDs、曲馬多和丁丙諾啡透皮貼的構成比、DDDs和DDC及后兩者排序見表2。
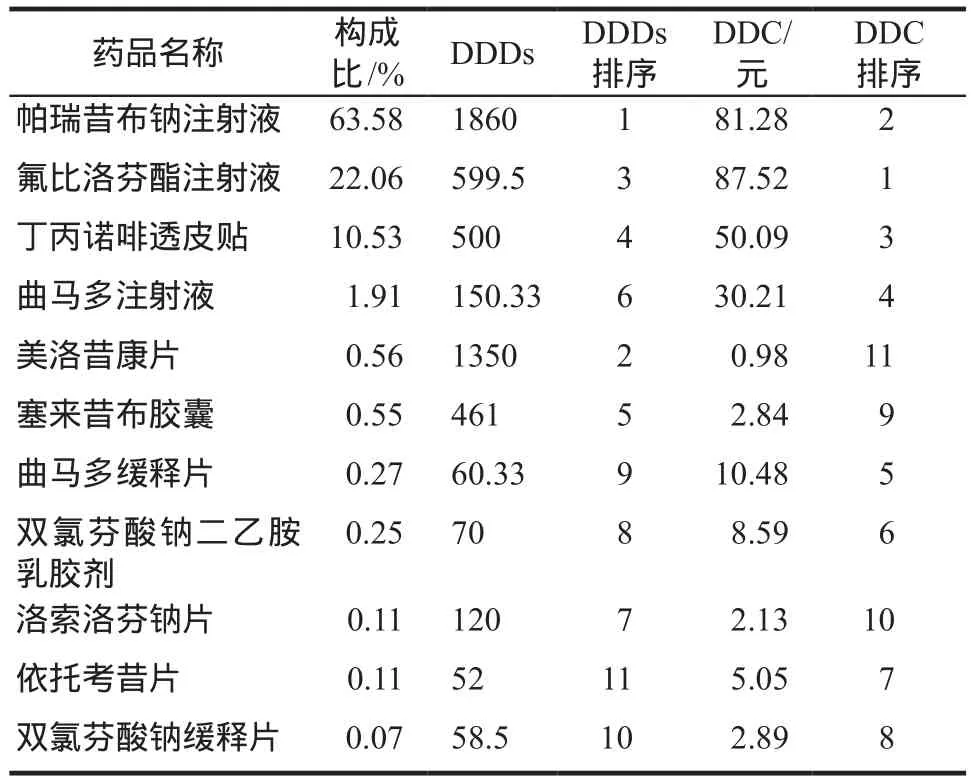
表2 骨科手術患者使用鎮痛藥物金額構成比、DDDs和DDCTab 2 Composition ratio of analgesic drugs amount, DDDs and DDC of orthopedic surgery patients
2.3 多模式鎮痛的比例及方案
患者術后進行多模式鎮痛的比例為44.91%,最常見的多模式鎮痛方案為靜脈患者自控鎮痛(patientcontrolled intravenous analgesia,PCIA)175例,其次為曲馬多+NSAIDs(17例)、PCIA + NSAIDs(15例)和NSAIDs+阿片(11例)。PCIA中常見的藥物聯用方案見表3。

表3 常見的PCIA藥物模式Tab 3 Common PCIA drug models
2.4 使用合理性評價
NSAIDs是出現不合理用藥問題最多的藥物品種,詳見表4。其它藥物出現的不合理用藥問題包括急性期使用丁丙諾啡透皮貼(11.97%),曲馬多注射液用法不合理(2.03%)和曲馬多注射液使用超療程(0.74%)。
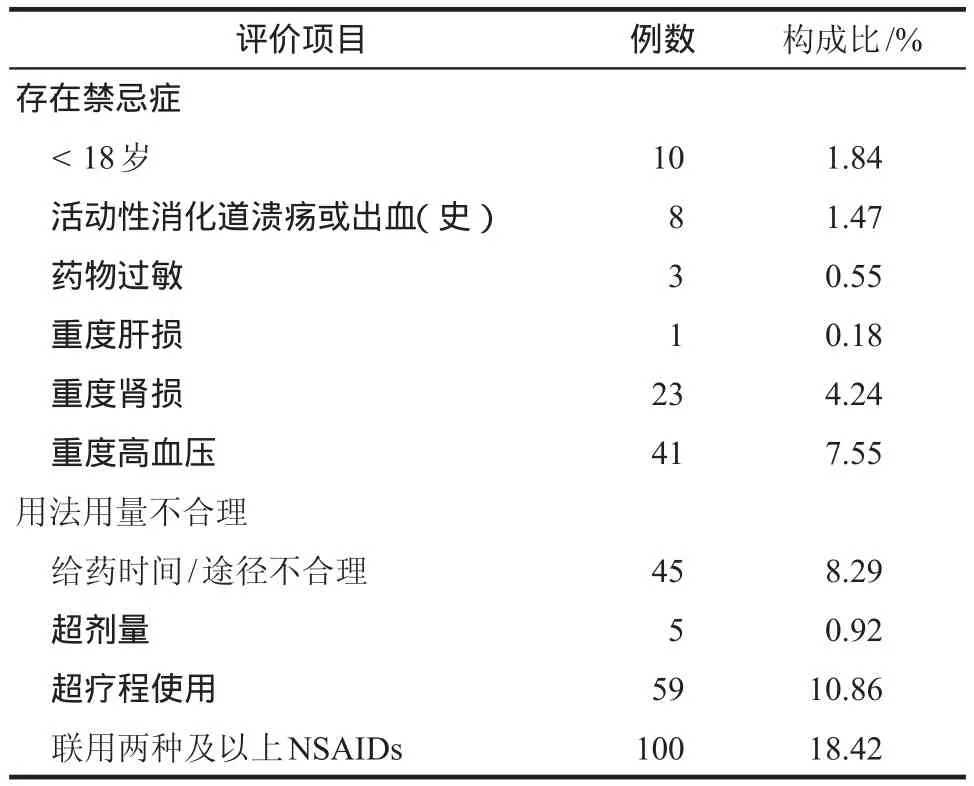
表4 術后NSAIDs使用評價Tab 4 Evaluation of the postoperative use of NSAIDs
3 討論
3.1 鎮痛藥術后使用情況
與其它研究結果相似[4,13-16],NSAIDs在骨科預期中重度疼痛手術的使用十分普遍,其中氟比洛芬酯和帕瑞昔布鈉注射液兩者金額占比高達85.64%,DDDs和DDC均位居前列,美洛昔康片和塞來昔布膠囊DDDs分別位居第2和第5位,平均住院時長14.45 d,表明注射劑使用比例偏高。目前,較少證據支持NSAIDs鎮痛效果存在差別[17],且等級不高,用藥個體差異大,口服NSAIDs價格低廉,生物利用度高,是神志清醒和手術后胃腸功能良好患者輕中度疼痛控制的首選[5],臨床應及時評估患者身體情況,適當降低注射用NSAIDs的使用比例和療程。此外,丁丙諾啡透皮貼占比10.53%,DDDs位列第4位,說明書明確提到不適用于治療急性疼痛,表明使用比例偏高。目前國內外針對丁丙諾啡透皮貼用于圍術期鎮痛展開了研究和討論[18-20],但臨床應用需要更有力的試驗證據支持。
對于術后中重度疼痛,由于致病機制復雜[21],單一用藥難以安全有效達到控制目的,當前均推薦多模式鎮痛(multimodal analgesia,MMA)方案[21-22]。研究中,44.91%的患者術后使用了MMA,主要選擇藥物為NSAIDs,常聯合阿片類和曲馬多,對乙酰氨基酚和局麻藥使用率較低。有共識[21]提到對于老年無禁忌癥者,建議將對乙酰氨基酚作為個體化鎮痛方案的一線基礎用藥。區域麻醉也是MMA的重要方案之一,以局麻藥為主,如傷口浸潤、周圍神經阻滯或連續硬膜外鎮痛等有效性和優越性已經得到了證明[23-24]。以上說明我院對于MMA的認識和實施有待進一步加強。當前MMA主要途徑為PCIA,常用藥物組合為布托啡諾/地佐辛聯用氟比洛芬酯,前兩者都為阿片受體部分激動劑,安全性相對較好[10,21],氟比洛芬酯是我院唯一能用于鎮痛泵輸注的NSAIDs[5],兩者協同鎮痛,能減少使用劑量,進一步提高療效和安全性。由于納入患者平均年齡為63.45歲,出于安全性和耐受性的考慮,鎮痛泵常用藥物劑量均偏低[5,10,21],回顧病歷,用泵期間疼痛程度基本為輕度,能滿足患者鎮痛需求。
3.2 鎮痛藥使用合理性評價
3.2.1 聯合用藥 NSAIDs血漿蛋白結合率高[6],鎮痛效果均有“天花板”效應,聯用會增加不良反應發生的風險。本研究發現18.42%患者聯用兩種及以上NSAIDs,說明用藥意識仍需加強。
3.2.2 超適應證 丁丙諾啡透皮貼釋藥緩慢,作用時間長[11],主要用于治療慢性疼痛,本研究發現11.97%患者在術后3 ~ 7 d使用該藥,不符合急性疼痛的治療要求,可能增加不良反應發生的風險并加重經濟負擔。
3.2.3 超療程 結合臨床研究和說明書,不推薦圍術期長期使用NSAIDs注射液。本研究發現10.86%患者術后使用氟比洛芬酯/帕瑞昔布鈉注射液超過7 d,應嚴格把握NSAIDs用藥療程。
3.2.4 其它 部分藥物說明書明確提出用藥間隔,定時規律給藥有利于維持平穩的血藥濃度,達到持續的鎮痛效果,同時減少不良反應發生的風險。本研究中仍有8.29%和2.03%患者NSAIDs和曲馬多注射液用法不合理。
NSAIDs具有血小板、 消化道、 腎臟和心血管副作用[12],因此對于具有高危因素的患者,應避免/慎用該藥。共有15.83%的患者超此類禁忌癥使用。此外,研究中患有高血壓、缺血性心臟病或腦血管病、心力衰竭和血脂異常一項及以上的患者比例高達61.82%,其中95%以上術后使用NSAIDs,這提示應加強對NSAIDs使用指征的評估、監測使用療效和不良反應,避免出現心血管不良事件。
3.3 合理用藥管理措施
我院骨科在合理使用鎮痛藥物方面,還有一定的提升空間。基于現狀,藥師可從如下方面共同努力,提高骨科的鎮痛用藥合理化水平。首先,加強醫護工作人員和患者對疼痛治療的全面了解[25],如在科室定期展開疼痛治療的討論會或學習班,定期組織考核等。其次,加強臨床的疼痛藥物治療管理,可以與醫院管理層溝通,制定相應的管理制度,如將鎮痛藥物住院處方點評與質控指標和/績效掛鉤;建立包括醫生、護士和藥師在內的多學科疼痛管理小組等。最后,結合信息化的管理手段[26],如充分運用合理用藥管理軟件,將處方前置審核和事后處方點評結合等。
綜上所述,我院骨科術后鎮痛方案需要進行及時有效的藥學干預,減少不合理用藥的發生,滿足患者鎮痛的需求。本研究中存在一些不足,如:納入樣本為同一醫院骨科患者,數量較少,未分析患者發生的鎮痛藥相關不良反應,與其它醫療機構的實際情況可能有所出入,需要前瞻性實驗進一步補充,為規范及優化鎮痛藥物應用提供參考。

