重組人腦利鈉肽輔助治療老年急性心肌梗死合并心力衰竭患者的臨床效果及對氧化應激指標的影響
秦 陽
急性心肌梗死(acute myocardial infarction,AMI)是心力衰竭的常見誘因,心力衰竭也是AMI常見并發癥,臨床以吸氧、利尿、抗凝、擴張血管及糾正心力衰竭等對癥處理為主,雖可一定程度緩解癥狀,但對于心功能的改善效果欠佳[1]。重組人腦利鈉肽(recombinant human brain natriuretic peptide,rhBNP)是基因重組技術下生產的一種高純度凍干制劑,其屬于內源性代償性心臟保護因子,可有效舒張血管[2]。且大量文獻[3-5]證實,rhBNP用于心力衰竭患者改善心功能效果顯著。但目前有關rhBNP對機體氧化應激反應的影響研究較少,本研究就rhBNP輔助治療老年AMI合并心力衰竭患者的臨床效果及對氧化應激指標的影響進行分析。現報道如下。
1 資料與方法
1.1 一般資料
選取2018年1月至2021年1月于泰州市第四人民醫院就診的老年AMI合并心力衰竭患者96例作為研究對象,隨機分為對照組與觀察組,各48例。對照組男27例,女21例;年齡62~76歲,平均(68.36±3.85)歲;心前區疼痛至入院時間1~10 h,平均(4.62±1.05)h;其中下壁梗死9例,前壁梗死15例,高側壁梗死7例,前間壁梗死17例;Killip分級:Ⅱ級38例,Ⅲ級10例;其中合并高血壓9例。觀察組男26例,女22例;年齡61~78歲,平均(69.86±2.98)歲;心前區疼痛至入院時間1.5~9 h,平均(4.35±1.12)h;其中下壁梗死10例,前壁梗死13例,高側壁梗死9例,前間壁梗死16例;Killip分級:Ⅱ級36例,Ⅲ級12例;其中7例合并高血壓。兩組患者一般資料比較,差異無統計學意義(P>0.05)。具有可比性。
納入標準:1)經《急性心肌梗死診斷和治療指南》[6]及《心力衰竭的診斷與治療》[7]確診;2)AMI發病12 h內就診;3)Killip分級Ⅱ~Ⅲ級[8];4)能夠耐受相關藥物;5)簽署了知情同意書;6)病歷資料完善。排除標準:1)需行經皮冠狀動脈腔內血管成形術、溶栓等治療;2)存在陳舊性心肌梗死病史;3)心源性休克、惡性心律失常或重度心臟瓣膜病;4)血液系統疾病或免疫系統疾病;5)嚴重精神疾病或家族史;6)相關藥物禁忌證。
1.2 治療方法
對照組急診治療:住院臥床休息,密切監測生命體征;呼吸困難者予以吸氧;疼痛嚴重者舌下含服或靜脈滴注硝酸甘油,視情況予以嗎啡鎮痛。規范化處理:抗血小板聚集藥物阿司匹林、氯吡格雷。個體化治療:視病情、癥狀予以β受體阻滯劑、他汀類藥物、血管緊張素轉換酶抑制劑等。觀察組:在對照組治療基礎上另外輔以rhBNP(成都諾迪康生物制藥有限公司,國藥準字S20050033)治療,起始劑量1.5 μg/kg靜脈沖擊,1 h內靜脈滴注完,隨后更改為0.007 5 μg/(kg·min)靜脈泵注,泵注時間48 h。
1.3 觀察指標
治療前、治療48 h后評估患者心功能指標[左室射血分數(left ventricular ejection fractions,LVEF)、左室舒張末期內徑(left ventricular end diastolic dimension,LVEDD)、左室收縮末期內徑(left ventricular systolic dysfunctionl,LVSD)]及氧化應激指標[超氧化物歧化酶(superoxide dismutase,SOD)、過氧化氫酶(catalase,CAT)、谷胱甘肽過氧化物酶(glutathione peroxidase,GSH-Px)];評估藥物不良反應,包括頭暈、惡心、低血壓、室性心動過速等。
1.4 統計學分析
采用SPSS 20.0統計軟件進行數據分析,計量資料以±s表示,組間比較采用t檢驗,計數資料以百分率表示,組間比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組心功能指標比較
治療前兩組心功能指標比較,差異無統計學意義(P>0.05);治療48 h后,兩組LVEF高于治療前,LVEDD及LVESD低于治療前,且觀察組LVEF高于對照組,LVEDD及LVESD低于對照組,差異有統計學意義(P<0.05)。見表1。
表1 兩組患者心功能指標比較(±s)
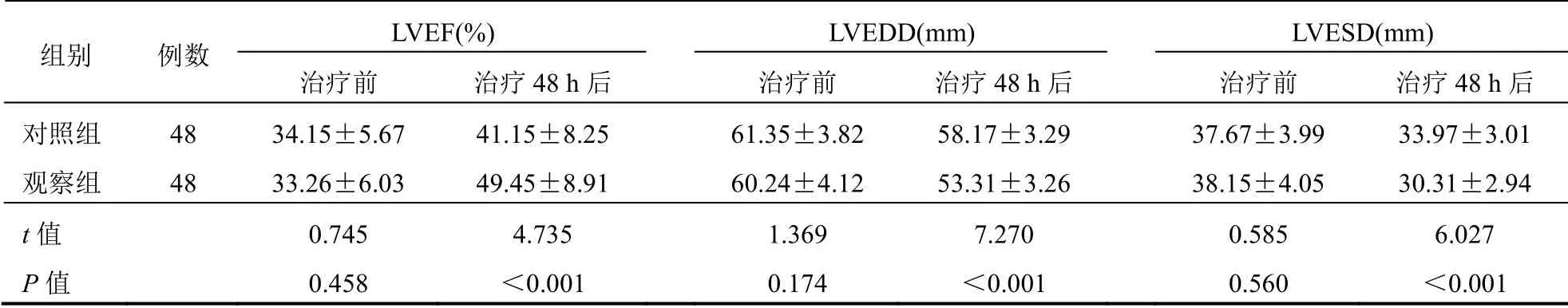
表1 兩組患者心功能指標比較(±s)
LVEF(%)LVEDD(mm)LVESD(mm)組別 例數 治療前 治療48 h后 治療前 治療48 h后 治療前 治療48 h后 對照組 48 34.15±5.67 41.15±8.25 61.35±3.82 58.17±3.29 37.67±3.99 33.97±3.01 觀察組 48 33.26±6.03 49.45±8.91 60.24±4.12 53.31±3.26 38.15±4.05 30.31±2.94 t值 0.745 4.735 1.369 7.270 0.585 6.027 P值 0.458 <0.001 0.174 <0.001 0.560 <0.001
2.2 兩組氧化應激指標比較
治療前兩組氧化應激指標比較,差異無統計學意義(P>0.05);治療48 h后,兩組SOD、CAT及GSH-Px水平均高于治療前,且觀察組SOD、CAT及GSH-Px水平均高于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者氧化應激指標比較(±s)
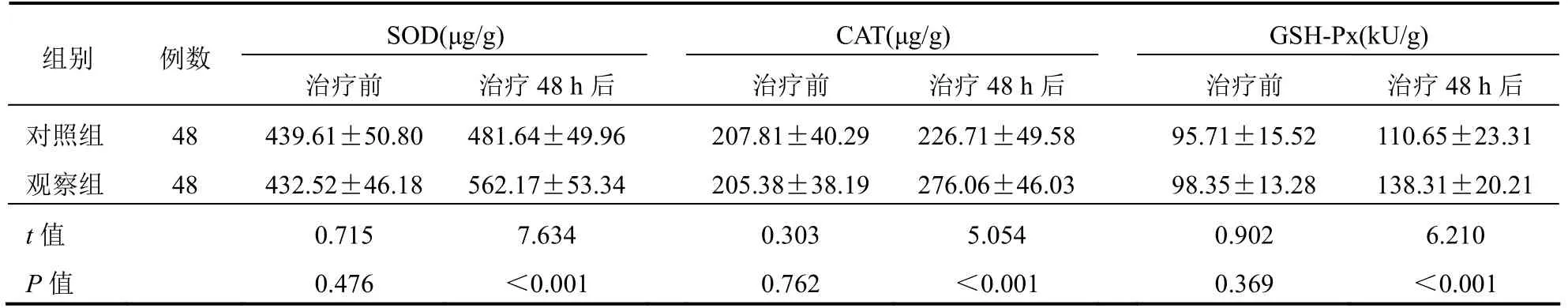
表2 兩組患者氧化應激指標比較(±s)
SOD(μg/g)CAT(μg/g)GSH-Px(kU/g)組別 例數 治療前 治療48 h后 治療前 治療48 h后 治療前 治療48 h后 對照組 48 439.61±50.80 481.64±49.96207.81±40.29226.71±49.5895.71±15.52 110.65±23.31 觀察組 48 432.52±46.18 562.17±53.34205.38±38.19276.06±46.0398.35±13.28 138.31±20.21 t值 0.715 7.634 0.303 5.054 0.902 6.210 P值 0.476 <0.001 0.762 <0.001 0.369 <0.001
2.3 兩組不良反應情況比較
治療期間兩組不良反應發生率比較差異無統計學意義(P>0.05)。見表3。
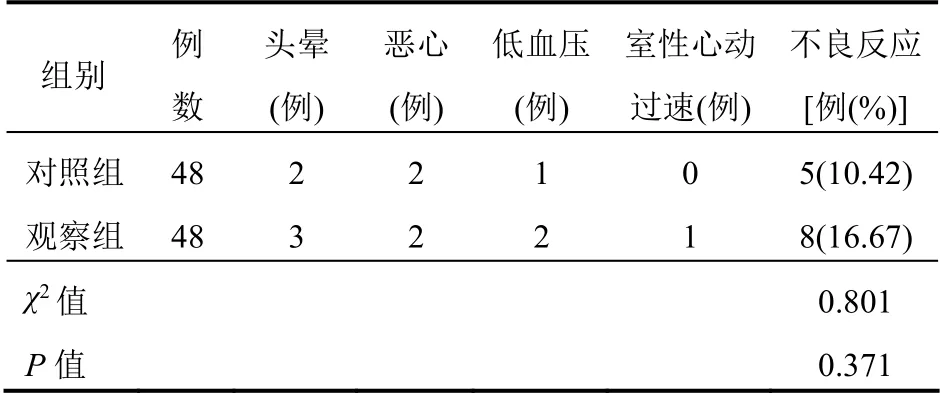
表3 兩組患者不良反應情況比較
3 討論
心力衰竭是指心血管疾病發展至一定程度后導致的心肌收縮、舒張能力減弱,心排出量減少,繼而出現的一系列臨床癥狀及體征[9]。心力衰竭的主要臨床表現為心室肥厚、心肌纖維化及心肌細胞壞死凋亡,心室的重構也會加重心功能惡化[10]。AMI合并心力衰竭臨床救治難度較大,多采用藥物治療以改善心肌供血供氧,避免心肌細胞持續性缺血損傷,但一般患者預后較差[11-13]。腦鈉肽主要是由心臟分泌的利尿鈉肽家族一員,又稱B型利鈉肽[14]。研究發現,當心室細胞壓力或者容量超負荷時分泌,故被視為心力衰竭時重要的觀察指標,隨著心力衰竭程度加重,患者腦鈉肽水平顯著下降,這時則需要補充外源性腦鈉肽[15-16]。
rhBNP是一種與內源性腦鈉肽空間結構、氨基酸序列以及生物活性相同的一種新型抗心力衰竭藥物,其能夠擴張小靜脈及動脈,降低體循環阻力,減輕心臟負荷,繼而提高每搏輸出量,改善心功能[17-18]。本研究通過觀察患者心功能指標發現,治療48 h后,觀察組LVEF高于對照組,LVEDD及LVESD低于對照組。正常生理情況下機體抗氧化酶系統可單獨或協同發揮作用,以保護機體,使其不受自由基損害,而AMI合并心力衰竭患者AMI發生時心排血量突然降低,此時心肌的持續性缺氧狀態將給大量自由基入血創造機會,而機體為了消除大量氧自由基則需要大量的抗氧化物酶與之對抗,繼而導致機體氧化應激反應異常。本研究中,治療48 h后,觀察組SOD、CAT及GSH-Px水平均高于對照組,與高思明等[19]的研究結果相符,提示AMI合并心力衰竭患者輔助rhBNP治療可改善氧化應激反應。
綜上所述,rhBNP輔助治療AMI合并心力衰竭,不僅能夠改善患者心功能,同時還能促進機體氧化-抗氧化系統平衡,改善機體氧化應激反應,且聯合用藥并未增加藥物不良反應發生率,安全性較高。

