229例妊娠期高血壓疾病患者血清NT-proBNP、LDH、水平及對妊娠結局的影響*
王 燕 陳小姣 鄭雪曄 郭紅霞 于 燕
暨南大學附屬深圳寶安區婦幼保健院產科,廣東省深圳市 518102
妊娠期高血壓疾病是妊娠期特有的、最常見的并發癥[1],隨著病情進展可導致母體多個重要器官損傷,嚴重威脅母兒健康[2]。適時終止妊娠是最有效的治療措施,過早終止妊娠,導致較高的早產率、新生兒呼吸窘迫綜合征等風險,而保守治療繼續妊娠,導致孕婦的病情加重,造成全身重要器官功能損傷,甚至致命。因此早期識別及診斷妊娠期高血壓疾病,在期待治療過程中評估病情嚴重程度,減少母嬰不良結局,及時終止妊娠是臨床中面臨的重要問題。妊娠期高血壓疾病可累及心、腎、肝、腦等重要臟器缺血缺氧。臨床中比較常用的快速、可靠的評價臟器損傷的檢測指標主要包括氨基末端B型腦鈉肽前體(NT-proBNP)、乳酸脫氫酶(LDH)和尿酸(UA)。NT-proBNP是最常見的評價心臟功能的指標,主要用于診斷心衰及判斷病情嚴重程度的分級[3];LDH是心臟損傷的既定生物標志物[4];UA是嘌呤核苷酸分解代謝的終產物,主要是經腎臟代謝的[5],有研究表明UA變化早于肌酐及尿素氮[6],可作為腎臟受損早期診斷的指標。本文旨在探討妊娠期高血壓疾病患者血清NT-proBNP、LDH、UA水平及對妊娠結局的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2018年10月—2020年12月在我院產科住院的229例妊娠期高血壓疾病患者為觀察對象(病例組),依據病情不同分組為妊娠期高血壓組(n=64)、輕度子癇前期組(n=76)和重度子癇前期組(n=89),診斷依據:嚴格按照按第9版《婦產科學》教科書(謝幸主編)的診斷標準選擇病例。納入標準:在本院產檢及分娩的孕產婦,資料齊全。排除標準:雙胎妊娠;病例資料不全;合并有慢性高血壓、糖尿病、自身免疫性疾病及其他內科疾病等。隨機選取同期正常妊娠孕婦43例為對照組。本研究已通過醫院倫理委員會批準。
1.2 觀察指標 (1)收集所有孕婦的年齡、孕次、產次、分娩孕周數據;(2)孕婦在入院后常規抽取靜脈血,采用熒光免疫法檢測NT-ProBNP,采用速率法檢測LDH,采用尿酸酶法檢測UA;(3)記錄四組孕婦的剖宮產率、早產、胎兒生長受限、低蛋白血癥等結局,記錄新生兒的新生兒窒息、轉科、低出生體重兒等結局。
1.3 統計學方法 應用SPSS23.0 軟件進行數據統計學分析,計量資料采用方差分析或非參數檢驗;多個樣本率的比較,采用卡方檢驗,以P<0.05為差異具有統計學意義。
2 結果
2.1 四組孕婦一般資料比較 四組孕婦的年齡、產次比較差異無統計學意義(P>0.05),孕次、分娩孕周比較差異有統計學意義(P<0.05),見表1。

表1 四組孕婦一般資料比較
2.2 病例組與對照組血清NT-proBNP、LDH、UA水平比較 病例組血清NT-proBNP、LDH和UA水平均顯著高于對照組(P<0.05)。見表2。
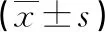
表2 病例組與對照組孕婦血清LDH、NT-proBNP、UA水平比較
2.3 四組孕婦的血清NT-proBNP、LDH、UA水平比較 與對照組、妊娠期高血壓組、輕度子癇前期組比較,重度子癇前期組患者血清NT-proBNP、LDH和UA水平顯著升高(P<0.05);與對照組、妊娠期高血壓組比較,輕度子癇前期組的NT-proBNP、UA水平顯著升高(P<0.05)。見表3。
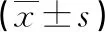
表3 四組孕婦血清LDH、NT-proBNP、UA水平比較
2.4 四組孕婦妊娠結局及新生兒結局比較 四組孕婦的剖宮產、早產、低蛋白血癥、胎兒生長受限發生率比較差異均有統計學意義(均P<0.05),四組新生兒的新生兒窒息、低出生體重兒、新生兒轉科發生率比較差異均有統計學意義(均P<0.05) 。見表4。

表4 四組孕婦妊娠結局及新生兒結局比較[n(%)]
3 討論
妊娠期高血壓疾病隨著疾病的進展可累及心、腦、腎等重要臟器缺血缺氧,及時判斷病情變化,適時終止妊娠是子癇前期疾病治療的關鍵節點。NT-proBNP是最常見的評價心臟功能的指標;LDH是心臟損傷的既定生物標志物[4];UA是嘌呤核苷酸分解代謝的終產物,可作為腎臟受損早期診斷的指標。
NT-proBNP是心肌細胞受到機械刺激后形成的產物,由BNP基因編碼,腦鈉肽原裂解后形成,在人體內生物半衰期可長達1~2h,穩定性好,是診斷心衰及判斷病情嚴重程度的新一代標志物[7]。何潔芙等[8]研究發現,NT-proBNP水平與妊娠高血壓疾病所致的心力衰竭的發生密切相關;Resnik JL等[9]的病例對照研究發現,正常孕婦組的血清BNP水平在整個孕期明顯低于重度子癇前期孕婦組;美國婦產科學會認為血清BNP水平可反映心力衰竭的程度,是評估子癇前期病情嚴重程度的有效指標[10]。本文結果顯示,病例組的NT-proBNP水平顯著高于對照組,差異具有統計學意義(P<0.05),而對照組與妊娠期高血壓組的NT-proBNP水平,差異無統計學意義(P>0.05),考慮與妊娠期高血壓發病早期對心臟功能影響較小有關,本文提示NT-proBNP在輕度子癇前期組和重度子癇前期組中明顯升高,差異均具有統計學意義(均P<0.05),通過分析,隨著病情進展,子癇前期的心臟遭受缺氧缺血等刺激,加劇了心肌細胞中NT-proBNP的生成,因此在子癇前期組水平顯著升高。
LDH在正常人體組織是少量存在,當細胞處于缺氧狀態時LDH將大量釋放,而當子癇前期患者的心肌細胞受損時,LDH大量釋放入血,使血漿 LDH 濃度顯著升高。陳大立等[11]研究顯示血清 LDH水平的升高是子癇前期尤其是重度子癇前期的獨立風險因素,Bera S等[12]研究發現LDH與妊娠期高血壓患者內皮細胞的損傷有關;本文結果顯示,病例組的LDH水平顯著高于對照組,差異具有統計學意義(P<0.05),輕度子癇前期組、妊娠期高血壓組的LDH分別與對照組比較,均無顯著差異(P>0.05),考慮與樣本量數量偏少有關;與對照組、妊娠期高血壓組、輕度子癇前期組比較,重度子癇前期組血清LDH水平明顯升高,差異具有統計學意義(P<0.05),考慮重度子癇前期患者的心肌細胞遭受了嚴重缺氧缺血所致;LDH對于判斷重度子癇前期的病情有重要意義。因此NT-proBNP及LDH聯合檢測對子癇前期患者心臟功能判斷具有重要意義,可結合臨床癥狀、心臟彩超等,初步判斷孕婦的心功能分級,減少心衰等嚴重并發癥的發生。
UA是嘌呤核苷酸分解代謝的終產物,正常人2/3~3/4尿酸由腎臟排泄,當妊娠期高血壓患者的腎臟受損傷時,腎臟的排泄功能減退,從而導致血清尿酸含量升高。UA是反映腎臟功能的敏感指標,大量學者研究發現在血壓升高和蛋白尿出現之前,尿酸已經升高。陳曉炎等[13]經隊列分析研究發現血尿酸>357μmol/L組子癇前期的孕產婦出現不良新生兒結局與血尿酸≤357μmol/L組相比明顯升高。Sundstrom J等[14]進行的前瞻性研究發現血尿酸水平每增加1.3mg,高血壓發生率增加1.17 倍。本文結果顯示,病例組的UA水平顯著高于對照組,差異具有統計學意義(P<0.05),隨著疾病嚴重程度的進展,UA水平在妊娠期高血壓組、輕度子癇前期組、重度子癇前期組進行性升高,差異均具有統計學意義(P<0.05),與既往研究相符,因此尿酸隨著病情加重而升高,可作為妊娠期高血壓疾病嚴重程度的敏感指標。
本文妊娠結局提示隨病情進展剖宮產率、早產率進行性升高,各組間差異均具有統計學意義(P<0.05),考慮與血壓升高、胎盤缺血血氧所致的胎兒窘迫等因素密切相關,低蛋白血癥患者隨著病情加重而增加,臨床上可導致胸腔積液、腹腔積液、胎盤供給營養不良、胎兒生長受限等風險,本文顯示隨著病情進展,新生兒窒息、低出生體重兒、新生兒轉科發生率比較差異均有統計學意義(均P<0.05)。
本文重點分析了心臟、腎臟方面的敏感指標,還有其他重要器官如肝臟、腦等未納入研究,此外樣本量較少,以后需要多中心的進一步探索和驗證。綜上所述,血清NT-proBNP、LDH和UA在妊娠期高血壓疾病中顯著升高,對病情嚴重程度的判斷具有一定的價值,可以作為病情變化的監測指標,避免不良妊娠結局。

