多媒體平臺在子宮肌瘤切除術患者健康教育中的應用
吳德芬,鄧小蘭,羅香琴
(南城縣人民醫院 江西南城344700)
子宮肌瘤屬于女性生殖系統常見良性腫瘤,亦被稱為子宮纖維瘤、纖維肌瘤,患者發病后多無癥狀表現,可在婦科檢查中發現,部分患者癥狀表現與其肌瘤生長部位、速度及肌瘤變性關系密切,具體為月經量增多、白帶增多、經期延長、腹部包塊等癥狀,如臨床保守治療效果不佳,大部分患者需接受子宮肌瘤切除術治療[1-2]。有研究顯示,該病手術治療受其手術部位的特殊性影響,患者對手術創傷的恐懼、抵觸心理顯著,易出現術前焦慮,同時受傳統健康教育效果不足影響,其術后應對方式亦偏向于消極表現[3-4]。故對此類患者給予全面有效的圍術期健康教育極為必要。近年來,隨著網絡技術的快速發展,基于多媒體平臺的健康教育逐漸應用于多種患者健康教育中,憑借其形式多樣、內容形象、設備操作便捷性等優勢取得良好干預效果[5-6]。本研究對子宮肌瘤切除術患者實施基于多媒體平臺的健康教育干預,取得滿意效果。現報告如下。
1 資料與方法
1.1 臨床資料 2017年1月1日~2020年9月30日,將我院82例子宮肌瘤患者作為研究對象,采用隨機數字表法將研究對象分為觀察組和對照組各41例。納入標準:①符合子宮肌瘤相關診斷標準及子宮肌瘤切除術手術指征[7];②認知功能正常,可接受健康教育并協助完成調查;③患者及家屬對本次研究知情同意。排除標準:①存在視聽功能障礙者;②近期使用精神藥物者;③合并精神疾病患者。本研究經醫院倫理委員會審批通過。觀察組年齡31~49(41.24±6.17)歲;肌瘤直徑2~9(5.23±1.17)cm;單發肌瘤31例,多發肌瘤10例;受教育程度:中專及以上13例,高中16例,初中及以下12例。對照組年齡29~48(40.96±6.65)歲;肌瘤直徑2~8(5.06±1.12)cm;單發肌瘤33例,多發肌瘤8例;受教育程度:中專及以上12例,高中18例,初中及以下11例。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2 方法
1.2.1 對照組 實施常規干預措施。于患者入院后引導其適應院內環境,并協助其進行各項檢查,于術前通過口頭宣傳及健康手冊發放兩種方式給予常規健康教育,包括術中注意事項、手術室環境、飲食指導、用藥指導。
1.2.2 觀察組 在對照組基礎上實施基于多媒體平臺的健康教育方案,具體步驟如下。①組建多媒體健康教育小組:由護理人員及專科醫生共同組成,成員均具備多媒體操作技術及豐富的專業知識。②多媒體教學材料準備:組內成員以子宮肌瘤健康教育手冊內容為結構樣本,收集子宮肌瘤基本知識、術前心理輔導、術前準備事項及術后健康指導等四大主要環節教學資料,結合最新干預技巧,將搜集來的圖文資料備制幻燈片,以純文字資料備制健康交流主題的閱讀音頻,同時可搜集拍攝院內同類型患者術前準備及術后鍛煉相關的視頻,錄制相關知識講解的卡通視頻,對搜集備制的教學資料按內容、格式進行分區劃分。③多媒體教育平臺構建:平臺構建從線上、線下共同進行。線下平臺為院內多媒體室,需對多媒體設備進行檢查維護,并導入教學資料,確保各類格式教學資料可正常播放演示;線上平臺為微信公眾號,需將圖文資料、音頻資料、視頻資料分類上傳,并由護理人員構建護患及家屬溝通微信群,用于相關資料的精準推送。④術前多媒體健康教育:a.子宮肌瘤基本知識。利用幻燈片演示講解子宮肌瘤發病原因,并通過視頻動畫對發病過程、癥狀表現進行模擬表現,突出疾病影響及手術治療的原因、重要性。b.術前心理輔導。由護理人員總結回顧子宮肌瘤基本知識視頻及幻燈片中的內容,將手術治療的可行性進行積極講解,隨后鼓勵患者現場提出疑問,調動患者參與感,并給予合理解釋,最后對患者放映院內同類型患者術前準備及術后恢復視頻,并由護理人員結合實際病例進行講解,提高患者手術治療信心。c.術前準備事項。以視頻放映方式向患者介紹術前陰道清潔、灌腸、皮膚過敏試驗、膀胱防脹氣措施、飲食狀態、導管留置等措施,并解釋各項步驟于手術治療的意義。⑤術后多媒體健康指導:a.臥床體位及活動方式。通過微信公眾號精準推送的圖文資料、音頻引導患者及家屬了解體位調整的意義,由護理人員協助實施,患者去枕平臥,頭部偏向一側,預防嗆咳、嘔吐、頭痛,持續6 h后將體位調整為半坐臥位,以減輕手術創口疼痛,同時促進患者腸蠕動,防止該部位粘連;通過微信平臺與術后談話等多重方式引導患者進行早期活動,包括雙足背屈、四肢輕微活動、翻身、起身靜坐、緩慢下床走動等循序漸進的活動方式。b.導尿管及會陰護理。通過微信圖文推送、口頭指導等方式鼓勵患者多飲水多排尿,達到沖洗尿路的目的。c.飲食指導。以圖文講解的方式對患者及家屬進行飲食指導,即術后6 h禁飲食,6 h后可攝入流質飲食,但需注意避免進食豆漿、牛奶等易產氣食物,防止發生腹脹。待患者腸功能穩定后,可逐漸攝入軟質飲食,術后2 d且經歷1次排便后即可恢復正常飲食,鼓勵攝入蔬菜及其他高營養食物,促進創口恢復。
1.3 評價標準 ①焦慮情緒:采用中文版阿姆斯特丹術前焦慮與信息量表(APAIS)[8]評估,該量表涉及焦慮、信息需要2個領域,共包含6項條目,每項1~5分,總分6~30分,得分越高表示患者焦慮程度越高。②疾病感知:采用簡易疾病感知問卷(BIPQ)[9]評估,該問卷涉及疾病認知、情緒描繪、理解能力3個領域,共包含8項條目,每項0~10分,總分0~80分,得分越高表示患者疾病負性感知越嚴重。③應對方式:采用應對方式評定量表(CSQ)[10]評估,該量表涉及積極應對、消極應對2個領域,積極應對包含12項條目,每條0~3分,總分0~36分,得分越高表示患者應對方式更趨于積極,消極應對包含8項條目,每項0~3分,總分0~24分,得分越高表示患者應對方式更趨于消極。④生活質量:采用子宮肌瘤癥狀及健康相關生活質量問卷(UFS-HRQL)[11]評估,該量表涉及子宮肌瘤癥狀程度、生活質量2個領域,癥狀程度包含8項條目,每項1~5分,總分8~40分,得分越高表示患者癥狀越嚴重,生活質量包含29項條目,每項1~5分,總分29~145分,得分越高表示患者生活質量越高。

2 結果
2.1 兩組入院時及術前APAIS評分比較 見表1。
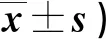
表1 兩組入院時及術前APAIS評分比較(分,
2.2 兩組入院時及術前BIPQ評分比較 見表2。
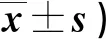
表2 兩組入院時及術前BIPQ評分比較(分,
2.3 兩組入院時及術后1周時CSQ評分比較 見表3。
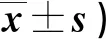
表3 兩組入院時及術后1周時CSQ評分比較(分,
2.4 兩組入院時及術后1周時UFS-HRQL評分比較 見表4。
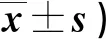
表4 兩組入院時及術后1周時UFS-HRQL評分比較(分,
3 討論
有研究顯示,子宮肌瘤屬于激素依賴性腫瘤,其發病與雌激素長期刺激有關[12]。部分患者發病后可出現月經經量及周期異常、貧血、膀胱及腸道受壓、腹痛等多種表現,手術作為其主要治療手段,雖效果顯著,但因其創傷性特點致使部分患者術后心理負擔沉重,加之患者對疾病、手術的認知不足,更易出現術前焦慮,影響手術正常實施,故對此類患者及時給予健康教育尤為重要。
相關調研結果顯示,子宮肌瘤切除患者普遍存在疾病認知不足現象,具體表現為對其手術治療方法了解不足,存在手術治療可引發術后性生活質量下降等錯誤觀念以及焦慮情緒[13]。焦慮作為患者圍術期常見心理反應,其程度較高時可導致諸多不良結果,既對其術前飲食、睡眠、疾病感知造成負面影響,亦不利于術中血流動力學穩定,使患者對手術的耐受能力下降,對手術的正常進行可造成不利影響,此外,焦慮情緒亦可加重術后疼痛感受,增加術后譫妄、惡心嘔吐等并發癥發生風險,影響其預后轉歸。本次研究中,干預后,兩組術前APAIS、BIPQ評分均較入院時有所下降,其中觀察組下降幅度更為明顯,提示基于多媒體平臺的健康教育干預可有效緩解子宮肌瘤切除患者術前焦慮情緒及疾病負性感知。分析其原因在于該干預模式下,護理人員突破傳統健康教育形式限制,在健康教育實施前首先展開了教育資料的搜集、制作,內容涵蓋患者在子宮肌瘤基本知識、術前心理輔導、術前準備事項及術后健康指導4個方面的教育需求;同時,結合臨床實際健康教育需求,將所得資料整理為適宜于患者接受的圖文資料、音頻資料及視頻資料,并以其為內容著手構建院內線下及微信線上教育平臺,在患者術前充分利用多媒體教學途徑激發患者學習熱情,減少因形式枯燥造成的患者學習效果不佳現象,同時穿插護理人員的講解以及護患互動,改善患者對手術治療的可行性和必要性的認知水平,從而減輕因錯誤理解、過度恐慌造成的焦慮感以及負性疾病感知。
有研究顯示,基于網絡多媒體平臺的健康教育干預應用于糖尿病患者不但可激發患者自身學習熱情,亦為家屬參與健康教育提供了便捷途徑,有利于其疾病認知水平、照護水平提高及患者生活質量改善[14]。而疾病認知不足的子宮肌瘤患者于術后多表現出應對方式消極、生活質量不佳的狀態,除患者自身相關知識不足、情緒狀態較差影響之外,亦受家屬疾病認知水平影響。本研究中,干預后,兩組術后1周時CSQ積極應對評分、UFS-HRQL生活質量評分均有所上升,CSQ消極應對評分、UFS-HRQL癥狀程度評分則有所下降,并且觀察組評分變化幅度更大,提示基于多媒體平臺的健康教育干預可有效促進子宮肌瘤切除患者應對方式向積極方向改變,同時有助于其生活質量提高。分析其原因在于該干預模式除線下多媒體平臺被動教育外,亦存在微信線上教育平臺用于患者主動學習,同時告知患者家屬學習途徑,使患者及家屬在了解疾病信息的同時可相互交流、影響,有助于提高其學習積極性,促進應對方式積極改變,同時該干預模式有助于增進患者對手術流程、術后恢復效果的了解,有助于患者建立合理的術后應對方式,提高對手術應激的適應性,減輕因自身消極應對造成的術后不良感受,配合多媒體術后健康指導,使其生活質量得到改善。
綜上所述,對子宮肌瘤切除患者實施基于多媒體平臺的健康教育干預,有助于減輕患者術前焦慮情緒、疾病負性感知,改善患者術后應對方式、生活質量。但是本研究受樣本量影響,未加入對患者照護家屬年齡、受教育程度的篩選,故缺少對家屬教育效果的評估,僅從患者表現的角度進行判斷,往后相關研究可進一步擴大樣本量,排除不同知識接受能力的家屬對患者健康教育效果的影響。

