血清PCT、hs-CRP和IL-6聯合檢測對膿毒癥患者短期死亡風險的預測價值
劉長波,陳錫嫻,宋永康,索樹珍,羅麗婭,黃 河
膿毒癥最早被認為是由感染引起的全身炎癥反應,目前認為,是一種由感染引起的致命性器官功能障礙[1]。本病在急診科及重癥醫學科(ICU)較為常見,嚴重時常誘發膿毒癥休克及全身多器官衰竭,病死率高[2]。所以,盡早發現和及時干預治療是臨床延緩膿毒癥病情進展的關鍵[3],盡快尋找出可靠、快速的預測因子,對具有不良預后風險的膿毒癥患者進行早期識別評估,對高風險患者及時治療,降低膿毒癥短期死亡風險,具有重要的臨床意義。降鈣素原(procalcitonin,PCT)、超敏C反應蛋白(high-sensitivity c-reactive protein,hs-CRP)和白細胞介素-6(interleukin-6, IL-6)均是機體內的促炎癥反應因子,當機體受到感染、創傷等損害時外周血中上述指標會顯著增加,因此,對于診斷膿毒癥具有較高的特異性,是臨床診斷膿毒癥的重要指標[4-6]。有研究發現,隨著膿毒癥患者感染嚴重程度加深及病情進展,血清PCT,hs-CRP和IL-6水平明顯提高[7],提示上述血清生物學標志物能一定程度上反映膿毒癥患者疾病嚴重程度,并可能對患者病情及預后評估具有一定價值。本研究通過回顧性分析膿毒癥患者的臨床資料及血清實驗室指標結果,分析血清PCT,hs-CRP和IL-6水平對膿毒癥患者短期(28 d內)死亡風險的預測價值,旨在為臨床治療提供借鑒。
1資料與方法
1.1 臨床資料 對2019-12至2021-12我院急診科及重癥醫學科收治的60例膿毒癥患者的臨床資料進行回顧性分析。60例中男34例,女26例,年齡39~86歲,平均(61.37±9.52)歲;BMI 19.1~28.5 kg/m2,平均身體質量指數(BMI)為(23.35±10.64)kg/m2。膿毒癥的致病因素:多發傷20例、肺部感染24例、泌尿系統感染8例、腹腔感染6例及中樞神經系統感染2例。
1.2 納入及排除標準 納入標準:(1)符合美國危重癥協會(society of critical care medicine, SCCM)和歐洲加強質量醫學會(european society of intensive care medicine, ESICM)制定的膿毒癥診斷標準;(2)疑似患者伴有以下征象,發熱(體溫>38.3 ℃)或低體溫(體溫<36.0 ℃),心率>90次/min,呼吸頻率>30次/min; (3)意識改變,明顯水腫或體液平衡改變,血流動力學不穩定;(4)年齡≥18歲的成年患者;(5)入院時間為24 h內且判斷患者存活時間≥24 h;(6)首次就診,臨床資料完整。排除標準:(1)合并腫瘤、嚴重臟器功能障礙或免疫系統疾病;(2)妊娠或哺乳期婦女;(3)合并血液學疾病;(4)6個月內接受過免疫抑制治療;(5)入院24 h內轉院、出院或放棄治療者。
1.3 方法 收集所有入選患者的一般資料,包括性別、年齡、BMI;并收集相關臨床資料,包括膿毒癥致病因素(多發傷、肺部感染、泌尿系統感染、腹腔感染和中樞神經系統感染等);血清實驗學指標:血清PCT,hs-CRP和IL-6。血清學實驗指標由本院檢驗科醫師抽取膿毒癥患者入院24 h內空腹(禁食8~10 h)靜脈血5 ml,按照離心半徑 8 cm,3000 r/min的速度離心10 min后,吸取血清樣本-20 ℃低溫保存備用。采用PCT 雙抗體免疫夾心試劑盒(梅里埃生物技術有限公司,法國)測定血清PCT水平;hs-CRP免疫比濁試劑盒(BIOSOURCE公司,美國)檢測血清hs-CRP;利用IL-6 酶聯免疫吸附試劑盒檢測血清IL-6水平,均嚴格按照試劑盒說明書在全自動生化分析儀(AU5800 型,Beckman公司)上進行操作。所有數據均依照雙盲錄入原則進行錄入。
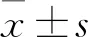
2結 果
2.1 臨床資料比較 根據28 d膿毒癥患者存活結果分為存活組(33例)和死亡組(27例),其中死亡組年齡明顯大于存活組,且血清PCT,hs-CRP和IL-6水平明顯高于存活組,差異有統計學意義(P<0.05);但兩組患者性別、BMI、致病因素比較,差異無統計學意義(P>0.05,表1),具有可比性。
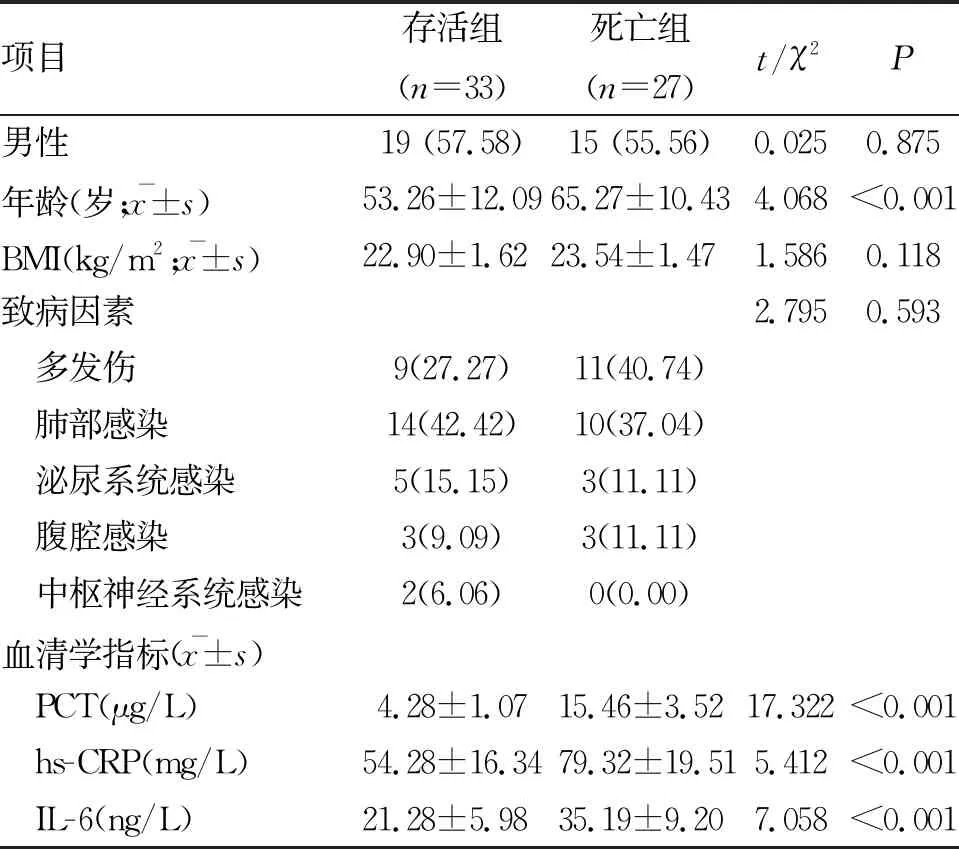
表1 兩組膿毒癥患者臨床資料比較 (n;%)
2.2 死亡風險預測分析 以膿毒癥患者28 d內是否死亡(存活=0,死亡=1)為因變量,對兩組膿毒癥患者的年齡、血清PCT,hs-CRP和IL-6水平作為協變量進行多因素logistic回歸分析,結果表明:PCT(OR=1.288, 95%CI: 1.057~1.570)、hs-CRP(OR=1.195, 95%CI: 1.038~1.376)和IL-6(OR=1.184, 95%CI:1.055~1.329)均是影響膿毒癥患者28 d內死亡的獨立危險因素(P<0.05,表2)。
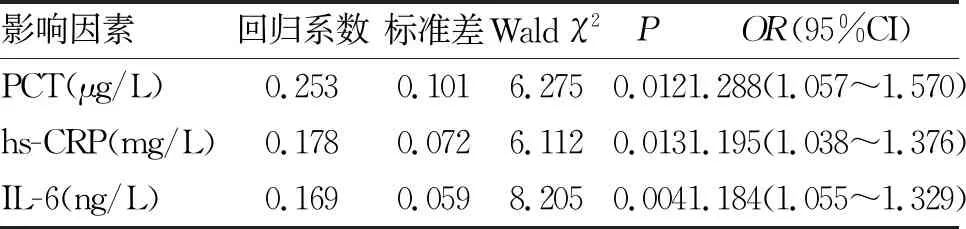
表2 膿毒癥患者28 d內死亡風險的多因素logistic回歸分析
2.3 血清PCT,hs-CRP和IL-6對膿毒癥患者死亡風險評估價值 由血清PCT,hs-CRP和IL-6及聯合檢測預測膿毒癥患者風險的ROC曲線(圖 1)可見,血清PCT,hs-CRP和IL-6水平的AUC值分別為0.843(95% CI: 0.745~0.941)、0.829(95% CI:0.726~0.933)和0.726(95% CI: 0.594~0.857);
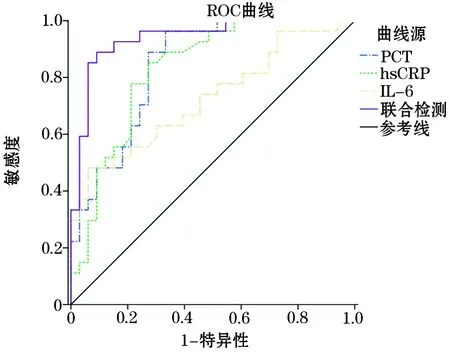
圖1 受試者工作特征(ROC)曲線
聯合檢測AUC值為0.938(95% CI: 0.877~0.998),診斷效能明顯高于其他單獨檢測指標(Z=3.791, 4.069, 5.271,P<0.05)。且通過對ROC曲線截取Cut-off值可知,當PCT >19.06 μg/L、hs-CRP>85.64 mg/L和IL-6>43.07 ng/L時,這三個指標評估膿毒癥患者28 d內死亡的靈敏度、特異度和準確度最佳。而聯合檢測的準確度明顯高于血清PCT,hs-CRP和IL-6的單獨檢測,差異有統計學意義(P<0.05,表3)。
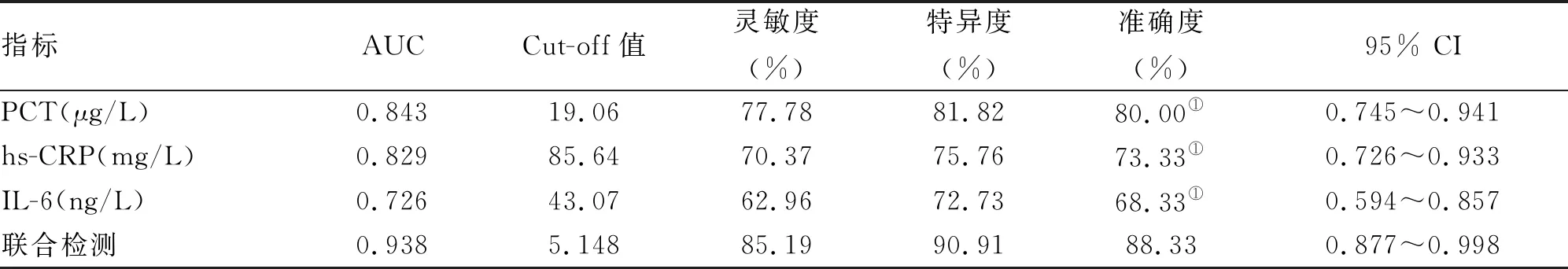
表3 血清PCT,hs-CRP和IL-6水平對膿毒癥患者死亡的預測價值
3討 論
膿毒癥是導致危重患者死亡的主要病因之一。流行病學調查表明,膿毒癥患者的死亡率為25%~30%,其中感染性休克患者的死亡率高達40%~50%[8-10]。所以,入院后快速、準確評估膿毒癥病情危重程度及短期死亡風險,并對高風險的膿毒癥患者進行全面治療,是顯著改善膿毒癥預后的關鍵。近年來,隨著對膿毒癥發病和疾病進展相關機制的進一步剖析,白蛋白、紅細胞沉降率、D-二聚體等多種生物或實驗標志物用于膿毒癥預后評估受到越來越多的關注[11,12]。有研究發現,PCT和hs-CRP可在細菌感染的急性期顯著升高,可作為膿毒癥患者早期診斷標志物[13]。另有學者進一步研究發現,隨著膿毒癥患者病情加重,血清PCT和hs-CRP水平明顯增高,與病情加重程度呈顯著正相關,提示持續高水平的血清PCT和hs-CRP預示著膿毒癥患者病情嚴重,可作為判斷膿毒癥患者預后情況的重要參考指標[14]。IL-6也是一種重要的炎性介質,被證明在膿毒癥患者肝臟合成急性時相蛋白時發揮主要刺激作用[15]。有研究結果顯示,IL-6能反映膿毒癥患者的疾病嚴重程度,可能與患者預后密切相關[16]。本研究結果顯示,通過對膿毒癥患者28 d內存活情況進行分組,結果表明28 d內存活組膿毒癥患者的血清PCT、hs-CRP和IL-6水平顯著低于死亡組,提示上述血清學指標均與膿毒癥患者病情嚴重密切相關。
韓蕊等[17]研究發現,老年膿毒癥患者死亡組的血清IL-6相比存活組明顯更高,且IL-6與APACHEⅡ評分等均是老年膿毒癥患者死亡的獨立危險因素。趙鵬躍等[18]研究發現,膿毒癥患者的死亡風險除與其病情嚴重程度、并發癥及人口學特征等多種因素有關外,還與血清PCT、hs-CRP等實驗室指標密切相關。本研究多因素logistic回歸分析顯示,血清PCT、hs-CRP和IL-6水平是影響膿毒癥患者短期死亡的獨立危險因素。提示血清PCT、hs-CRP和IL-6水平一定程度上能反映膿毒癥患者疾病嚴重情況和死亡風險。
本研究進一步繪制ROC曲線可知,單獨檢測血清PCT、hs-CRP和IL-6水平均可預測膿毒癥患者入院28 d內的預后情況,并且PCT的診斷效能明顯高于hs-CRP和IL-6。這一點與既往研究[18]一致。Cui等[19]通過比較膿毒癥和膿毒癥休克患者血清PCT和CRP水平,結果表明血清PCT水平的升高可以區分膿毒癥和膿毒癥休克,而不是傳統的炎癥標志物CRP。證實PCT才是評估膿毒癥患者感染嚴重程度的有效標志物。陳君等[20]研究表明,內毒素、PCT和IL-6均與膿毒癥患者病情嚴重程度密切相關,且PCT預測膿毒癥患者死亡風險的特異性要明顯優于炎癥標志物IL-6。此外,本研究結果還顯示,血清PCT、hs-CRP和IL-6聯合檢測預測膿毒癥患者28 d內死亡的診斷效能明顯高于任何一種單獨檢測。提示血清PCT、hs-CRP和IL-6聯合檢測較單一指標在評估膿毒癥感染嚴重程度及預后方面具有明顯優勢。陳錫得等[21]研究也認為,血清PCT、hs-CRP和IL-6聯合檢測可用于評估毒癥患者的危重程度及預后情況, 相較單一檢測具有更高的診斷敏感性和特異性。
綜上,本研究結果顯示,血清PCT、hs-CRP和IL-6均對評估膿毒癥患者危重程度及預后情況有良好的診斷效能,可作為膿毒癥患者死亡風險的重要預后評估指標。但聯合檢測較單一檢測更準確,臨床應用價值更高。由于本研究為單中心的回顧性研究,且存在樣本量有限、缺乏長期預后隨訪結果等局限性,后續還需進行大規模、多中心的前瞻性臨床研究。

