基于DTI成像研究腦梗死后單側運動通路損傷的大腦結構改變*
耿花蕾 鄒憶懷
(1北京市隆福醫院神經內科 北京 100010;2北京中醫藥大學附屬東直門醫院腦病科 北京 100700)
腦卒中是一種急性腦血管疾病,是由于腦部血管突然破裂或因血管阻塞導致血液不能流入大腦而引起腦組織損傷的一組疾病,包括缺血性和出血性卒中。缺血性腦卒中(腦梗死)是最常見的卒中類型,占我國腦卒中的69.6%~70.8%[1~3]。在腦梗死相關研究中,磁共振成像具有高空間分辨率、無創性、高對比度等特點[4],在顯示解剖結構方面具有獨特的優勢。磁共振彌散張量成像(Diffusion Tensor Imaging,DTI)技術能夠顯示大腦白質微觀結構的變化[5],DTI數據最常用各向異性分數(Fractional Anisotropy,FA)來量化[6],是腦卒中患者神經纖維損傷的一個指標。本研究以健康人群為對照,基于纖維束示蹤的空間分析方法(Tract-Based Spatial Statistics,TBSS)分析腦梗死后單側運動通路損傷的受試者和健康受試者FA值差異顯著的腦區,探討腦梗死后單側運動通路受損的大腦結構改變及損傷機制,為腦梗死后的治療與康復提供思路。現報道如下:
1 資料與方法
1.1 一般資料 本研究從北京中醫藥大學東直門醫院腦病科和針灸科的住院患者中納入腦梗死受試者。健康受試者通過傳單、微信朋友圈、立牌等方式招募,年齡、性別與腦梗死受試者相匹配。共納入受試者132例,腦梗死受試者66例,其中男性44例,女性22例;平均年齡(58.21±9.72)歲。健康受試者66例,其中男性44例,女性22例;平均年齡(54.92±8.09)歲。兩組間基本資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經北京中醫藥大學附屬東直門醫院醫學倫理委員會審批(倫理批號:DZMEC-KY-2018-58)。
1.2 納排標準
1.2.1 腦梗死受試者納入標準 (1)經入院頭顱磁共振、CT等影像學檢查確診為腦梗死,且病程在2個月內;(2)右利手;(3)男女均可,40歲≤年齡≤75歲;(4)梗死病灶位于單側運動通路上(單側基底節和/或放射冠區域);(5)患者病情相對平穩,能配合核磁掃描及臨床信息采集;(6)近1個月未服用精神類藥物;(7)無核磁檢查禁忌證;(8)受試者本人或其家屬簽署知情同意書。
1.2.2 腦梗死受試者排除標準 (1)合并心血管、消化、腎臟、血液系統等嚴重原發性疾病者;(2)精神病患者,過敏體質,合并感染及出血者;(3)近2周服用擴血管藥物者;(4)孕婦、哺乳期及經期婦女;(5)在MRI掃描結果中發現嚴重的顱內解剖結構不對稱或有明確病變者。
1.2.3 健康受試者納入標準 (1)右利手;(2)男女均可,40歲≤年齡≤75歲;(3)經健康體檢證實屬于身體健康范圍,無器質性及顯著功能性疾病;(4)無任何精神、神經系統家族遺傳病史;(5)試驗階段無身體異常(如:感冒、頭痛、咳嗽等);(6)近2個月未服用任何興奮性藥物;(7)無磁共振檢測禁忌證;(8)受試者本人簽署知情同意書。
1.2.4 健康受試者排除標準 (1)孕婦、哺乳期及經期婦女;(2)在磁共振掃描結果中發現嚴重顱內解剖結構不對稱或有明確病變者;(3)有神經系統功能障礙的相關疾病者;(4)不能配合完成本研究者。
1.3 研究設計 本研究納入腦梗死發病2個月以內的單側運動通路損傷(左側或右側偏癱)的腦梗死患者,損傷以單側主要運動通路上的基底節區和(或)放射冠為主。同時納入年齡和性別相匹配的健康人群為對照組,所有受試者入組均接受1次磁共振掃描,掃描序列為DTI結構像。以健康人群為對照,對比單側運動通路損傷的腦梗死患者與健康人群DTI的成像數據差異。
1.4 樣本量設計 在腦功能成像機制的研究中,如果樣本的同質性較高,樣本量達到16~32例就能滿足統計學效力的要求[7~8]。本研究的腦梗死受試者要求病程在2個月以內,病灶位于單側運動通路上,對病程及病灶的同質性要求較高,結合圖像分析和統計分析對樣本量的技術要求,納入腦梗死受試者66例,及健康受試者66例,共計132例受試者。
1.5 設備及成像方法 研究采用的功能磁共振掃描儀為北京中醫藥大學東直門醫院核磁室德國西門子3.0 T超導磁共振掃描儀。DTI序列:TR 11 000 ms,TE 94 ms,FOV 256 mm×256 mm,VOXEL 2 mm×2 mm,GAP 0 mm,b=0 and b=1 000 s/mm3。
1.6 數據處理 采用ANTs軟件對T1數據進行預處理。首先對各受試者的T1圖像進行偏置場校正,再采樣至4 mm×4 mm×4 mm分辨率。同時標準模板(OASIS)也被重新采樣到該分辨率,將處理后的T1圖像與重新采樣的OASIS模板對齊,將排列好的T1圖像分割成灰質和白質,最后獲得標準化的T1圖像。應用FSL、DTI-TK和AFNI軟件進行DTI數據處理和分析。利用自編軟件對平行于前后連合線的原始圖像進行重新定位。采用FSL對DTI圖像進行腦提取,與各自的預處理T1圖像線性對齊,對渦流畸變和頭部運動進行了校正。最后用AFNI軟件計算彌散張量。利用DTI-TK將預處理后的彌散張量圖像映射歸一化至TTT3模板。從每個受試者的彌散張量根據TTT3模板引導初始模板,實現最佳的空間歸一化。利用歐幾里德距離平方法及相似度量將彌散張量仿射對齊到初始模板。通過消除局部結構的尺寸或形狀差異,對每個受試者的仿射配準后的張量進行非線性變形和對準,以提高對準質量。將仿射變換和非線性變形變換相結合的矩陣應用于原張量上。最后,將上述處理后的張量組合起來,生成具有所有受試者特征的最終平均模板。按照前面的步驟,由彌散張量計算的FA圖像也被歸一化為標準空間。利用最終平均模板生成的平均FA圖像,生成白質束的平均FA骨架。將每個受試者的FA圖像投影到骨架上,應用置換非參數統計方法對患者和健康對照組的FA值進行比較,并執行5 000次置換。采用無閾值聚類增強(TFCE)進行多重矯正(P<0.05,FWE校正)。TBSS通過仔細調整非線性配準,然后投影到平均FA骨架,將統計參數圖疊加到經過標準化的FA圖像上,最后,應用置換非參數統計方法對患者和健康對照組的FA值進行比較,并執行5 000次置換。采用TFCE進行多重矯正。然后觀察差異有統計學意義的區域位置和大小。
2 結果
基于TBSS[9]分析單側運動通路受損的腦梗死受試者和健康受試者FA值差異顯著的腦區。由圖1、表1~表3可知和健康受試者相比:(1)腦梗死受試者的胼胝體FA值明顯降低的腦區有:胼胝體膝部、胼胝體體部;(2)雙側FA值降低的相關腦區有:雙側放射狀前冠、雙側上放射冠;(3)患側FA值降低的相關腦區有:右側皮質脊髓束、右側大腦腳、右側內囊前腳、右側內囊后腳、右側內囊豆狀核后部、右側后放射冠、右側丘腦后放射冠(包括視輻射)、右側外囊、右側上縱束、右側額枕上束和右側絨氈層(P<0.001)。
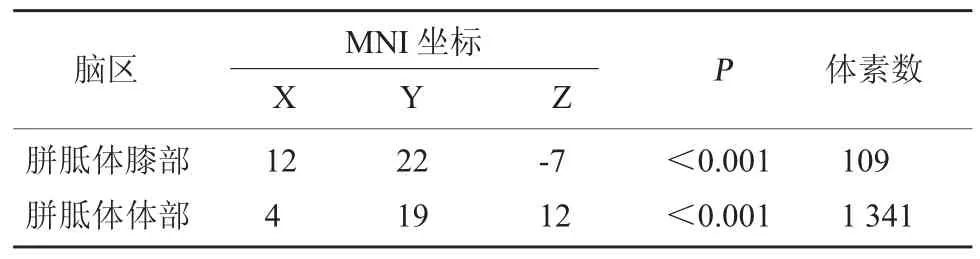
表1 腦梗死受試者對比健康受試者胼胝體FA值降低顯著的腦區
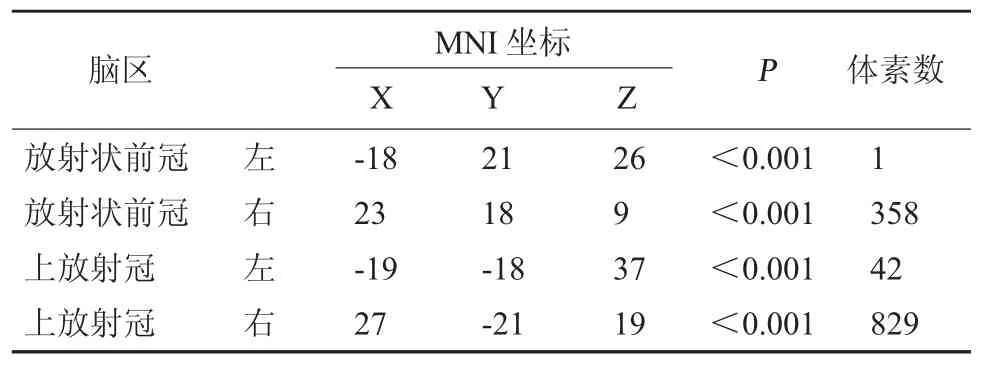
表2 腦梗死受試者對比健康受試者雙側FA值降低的相關腦區
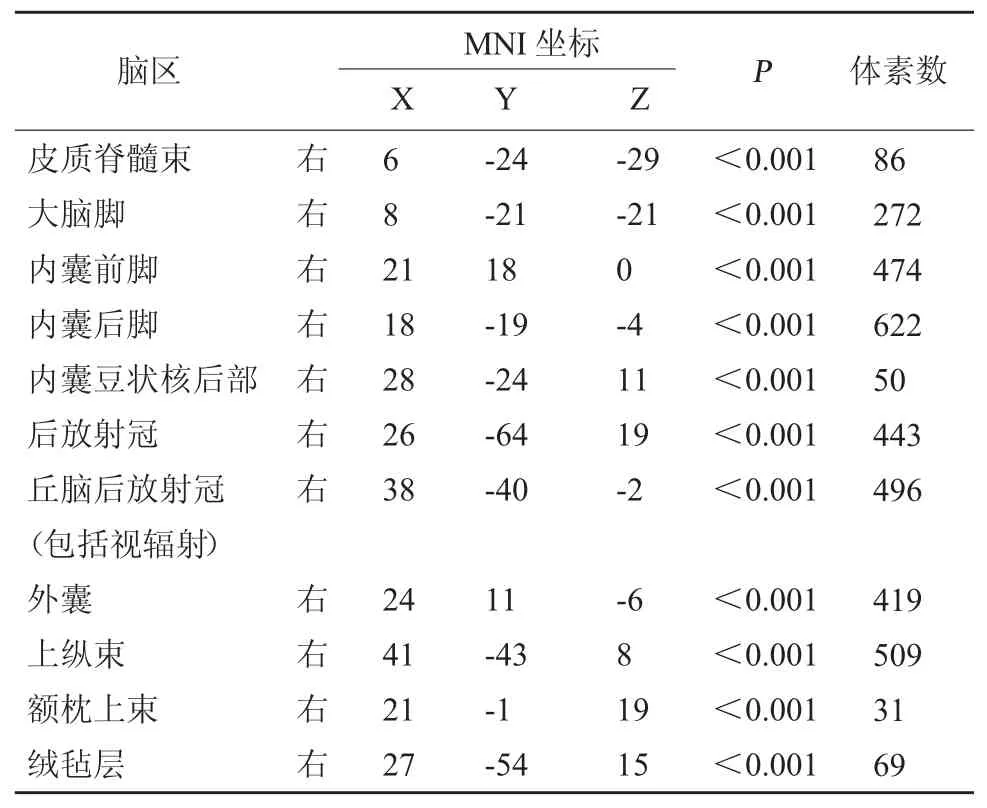
表3 腦梗死受試者對比健康受試者患側FA值降低的相關腦區
3 討論
胼胝體在雙側大腦半球間的協調活動中起著至關重要的作用。雙側額葉的絕大部分由胼胝體連接[10],而運動皮層位于額葉上。本研究結果顯示,對比健康受試者,單側運動通路受損的腦梗死患者的FA值在胼胝體膝部及胼胝體體部有顯著降低(P<0.001)。單側運動通路受損后,胼胝體FA值下降,胼胝體纖維受損,在結構上影響雙側大腦的連接及溝通協調,雙側運動皮層的連接也會受到影響。提示了腦梗死后健側大腦區域出現結構與功能損傷的潛在機制與胼胝體纖維受損相關。Li等[11]的研究也證實了在腦卒中時,即使病灶未累及胼胝體,胼胝體的結構完整性也會受到影響。卒中可使大腦半球間的神經網絡失去平衡,出現紊亂同時破壞白質纖維,使運動相關腦區的連接受到影響。同時,卒中后大腦皮層重組和運動功能恢復受跨胼胝體纖維變性影響。
本研究結果顯示卒中患者除了在患側放射前冠和上放射冠出現神經纖維的結構性損傷,在健側的相應區域同時出現了損傷,證明了卒中后大腦結構的損傷出現在患側的同時,也會出現在健側大腦區域,提示單側運動通路受損的腦梗死患者會出現雙側大腦的結構性改變。劉雷媛[12]、Yin D等[13]的研究也證實了單側大腦半球的梗死,會造成胼胝體和健側相關腦區的FA降低。
本研究結果還顯示單側運動通路損傷后,患側的錐體系和運動相關腦區的白質完整性受到了損害,這一結果在相關研究中已得到廣泛認同。除此之外,患側上縱束和額枕上束的完整性也受到損害。上縱束和額枕上束可能與感覺信息輸入的反饋相關,這些信息可以被這些白質纖維快速反饋給擁有認知和行為功能的大腦皮層[14]。患側上縱束、額枕上束及絨氈層FA值的降低,證明單側運動通路損傷后,除了運動相關腦白質纖維結構受損,非運動相關的腦白質纖維同樣會受到影響。廖少欽[15]的研究結果顯示,卒中偏癱患者患側病灶中心區域及邊緣、內囊后腳和大腦腳等區域的FA值與健側相比明顯降低,病灶側纖維束與健側相比明顯不完整。該研究結果與本研究可相互參照。
綜上所述,單側運動通路損傷后大腦的結構會出現雙側性變化,其中樞神經機制可能是胼胝體纖維受損,患側除了運動相關腦白質纖維結構受損,非運動相關的腦白質纖維同樣會受到影響。提示腦梗死后單側運動通路受損后的康復需要大腦雙側性重塑,除了運動功能的康復,感覺、認知、行為等功能的康復也不能忽略,為腦梗死后的治療與康復提供了思路與依據。

