凝血和糖脂代謝指標(biāo)在妊娠期糖尿病中的預(yù)測(cè)價(jià)值
陳 宇 肖 靜 黃紅玲
妊娠期糖尿病(gestational diabetes mellitus GDM)是妊娠期發(fā)生或首次發(fā)現(xiàn)的糖代謝異常,是妊娠期最常見(jiàn)的并發(fā)癥之一。近年來(lái), GDM的發(fā)生率逐年增高。GDM對(duì)母親和后代有諸多不良影響,隨著對(duì)GDM認(rèn)識(shí)的逐步提高,大多數(shù)發(fā)達(dá)國(guó)家在妊娠24~28周進(jìn)行GDM篩查。有研究表明,早期診斷和治療GDM能有效改善妊娠結(jié)局,但因?yàn)槟壳癎DM診斷是在妊娠中期,可能會(huì)失去早期干預(yù)的機(jī)會(huì)[1]。因此,識(shí)別危險(xiǎn)因素,在妊娠早期建立一個(gè)簡(jiǎn)單、實(shí)用的GDM風(fēng)險(xiǎn)預(yù)測(cè)模型,來(lái)早期預(yù)測(cè)GDM的發(fā)生風(fēng)險(xiǎn)并積極進(jìn)行管理,具有重要的臨床意義。隨著妊娠進(jìn)展,孕婦的凝血功能和脂肪代謝會(huì)發(fā)生顯著變化。Ⅶ、Ⅷ、Ⅸ、Ⅹ、Ⅻ 等凝血因子以及纖維蛋白原合成明顯增加,至孕足月時(shí)達(dá)到高峰。機(jī)體的凝血功能增強(qiáng),處于特殊的生理學(xué)高凝狀態(tài),可降低孕婦分娩時(shí)的出血風(fēng)險(xiǎn)[2]。
為了維持正常的妊娠需求和胎兒生長(zhǎng)發(fā)育,在妊娠早期,由于孕婦攝食過(guò)量及胰島素的敏感度增加,妊娠女性的脂肪合成增加,血脂水平升高,但這種升高是生理性還是病理性的,能否作為潛在的臨床指標(biāo),識(shí)別隨后發(fā)生GDM的風(fēng)險(xiǎn),很少有研究。Mavreli等[3]對(duì)GDM和血糖正常孕婦的血漿蛋白進(jìn)行比較蛋白質(zhì)組學(xué)分析,發(fā)現(xiàn)差異蛋白主要與凝血和補(bǔ)體通路有關(guān)。有研究者發(fā)現(xiàn),高血脂會(huì)增加凝血活性,高總膽固醇或甘油三酯患者的凝血酶原時(shí)間縮短,血糖控制不佳會(huì)對(duì)妊娠合并糖尿病患者的血脂代謝和凝血功能產(chǎn)生不利影響[4,5]。由于妊娠、糖尿病、血液凝固級(jí)聯(lián)和脂質(zhì)代謝之間的交織關(guān)系,能否聯(lián)合常用的臨床指標(biāo)如凝血功能、血糖和血脂用來(lái)預(yù)測(cè)GDM值得探討。本研究擬通過(guò)建立前瞻性隨訪(fǎng)隊(duì)列的方式,收集孕婦的年齡、孕前體重指數(shù)(body mass index BMI)等一般資料及孕早期凝血功能和糖脂代謝指標(biāo),采用Logistic回歸建立GDM預(yù)測(cè)模型并進(jìn)行效果評(píng)價(jià),使GDM的早期識(shí)別和干預(yù)成為可能。
資料與方法
1.研究對(duì)象與分組:選擇2020年10月~2021年5月于上海市第六人民醫(yī)院臨港院區(qū)首次產(chǎn)檢建卡的584例孕婦作為觀察對(duì)象,進(jìn)行前瞻性隊(duì)列研究。孕婦妊娠10~13周建卡時(shí)收集所有孕婦的臨床信息和外周血清標(biāo)本,隨訪(fǎng)至妊娠24~28周行75g口服葡萄糖耐量試驗(yàn),檢出GDM孕婦142例,非GDM孕婦442例。GDM的診斷標(biāo)準(zhǔn):采用國(guó)際妊娠期糖尿病專(zhuān)家組(the international association of diabetes and pregnancy study groups, IADPSG)推薦的GDM診斷方法,即在妊娠24~28周進(jìn)行GDM篩查,孕婦接受75g口服葡萄糖耐量試驗(yàn),若空腹血糖 ≥5.1mmol/L或口服葡萄糖1h后血糖≥10.0mmol/L或口服葡萄糖2h后血糖≥8.5mmol/L,滿(mǎn)足至少1項(xiàng)即可診斷為GDM[6]。排除多胎妊娠、糖尿病合并妊娠、高脂血癥、易栓癥、高血壓疾病、甲狀腺疾病、心血管疾病、肝腎疾病、自身免疫性疾病等影響凝血功能和糖脂代謝疾病病史者。本研究已經(jīng)通過(guò)上海市第六人民醫(yī)院醫(yī)學(xué)倫理學(xué)委員會(huì)的批準(zhǔn)(倫理審批號(hào):2016-003),所有觀察對(duì)象均簽署知情同意書(shū)。
2.研究方法:受試者于抽血前1日晚22點(diǎn)后禁食,第2天早晨8點(diǎn)抽取外周靜脈血,采用全自動(dòng)生化分析儀(美國(guó)Beckmann公司)和自動(dòng)凝血分析儀(德國(guó)Siemens公司)檢測(cè)空腹血糖(fasting blood glucose, FPG)、總膽固醇(total cholesterol, TC)、甘油三酯(triglycerides, TG)、高密度脂蛋白膽固醇(high-density lipoprotein cholesterol, HDL-C)、低密度脂蛋白膽固醇(low-density lipoprotein cholesterol, LDL-C)、小而密低密度脂蛋白膽固醇(small and dense low-density lipoprotein cholesterol (sdLDL-C)、載脂蛋白A1(apolipoprotein A1, APOA-1)、載脂蛋白B(apolipoprotein B, APOB)、載脂蛋白E(apolipoprotein E, APOE)、脂蛋白[lipoprotein (a), LPa]、凝血酶原時(shí)間(prothrombin time, PT)、國(guó)際標(biāo)準(zhǔn)化比值(international standardized ratio, INR)、活化部分凝血活酶時(shí)間(activated partial thromboplastin time, APTT)、纖維蛋白原(fibrinogen, FIB)、凝血酶時(shí)間(thrombin time, TT)、D-二聚體(D-dimer measurement, D-Dimer)、纖維蛋白降解產(chǎn)物(fibrin degradation product, FDP)。

結(jié) 果
1.GDM組與非GDM組孕婦組間資料比較:在584例孕婦中,有142例在妊娠中期被診斷出患有GDM,GDM發(fā)生率為24.31%。與非GDM組比較,GDM組的年齡、孕前BMI、FPG、FIB、D-Dimer、TC、TG、LDL-C、sd LDL-C、APOB、APOE要高于非GDM組,而PT、INR、APTT、TT低于非GDM組,差異均有統(tǒng)計(jì)學(xué)意義(P均<0.05,表1)。
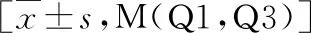
表1 各組患者的一般資料及實(shí)驗(yàn)室檢查比較結(jié)果
2.單因素Logistic回歸分析GDM的危險(xiǎn)因素:采用單因素Logistic回歸分析探索GDM的危險(xiǎn)因素,孕婦妊娠年齡、孕前BMI、FPG、PT、INR、APTT、FIB、TT、D-Dimer、TC、TG、LDL-C、sdLDL-C、APOB和APOE均為GDM發(fā)生的高危因素(表2)。

表2 妊娠期糖尿病預(yù)測(cè)因素的單因素Logistic回歸分析結(jié)果
3.多因素Logistic回歸構(gòu)建GDM預(yù)測(cè)模型:納入單因素分析P<0.01的變量進(jìn)行多因素Logistic回歸分析,建立GDM的預(yù)測(cè)模型。GDM風(fēng)險(xiǎn)預(yù)測(cè)模型為logitP=-7.101+0.401×孕前BMI+1.596×FPG-0.233×APTT-0.387×TT+0.553×TG+1.814×LDL-C+0.010×sd LDL-C-8.715×APOB(表3)。

表3 妊娠期糖尿病預(yù)測(cè)因素的多因素Logistic回歸分析結(jié)果
4.多因素Logistic回歸模型的預(yù)測(cè)效能:對(duì)多因素Logistic回歸建立的GDM風(fēng)險(xiǎn)預(yù)測(cè)模型進(jìn)行效能評(píng)估,AUC=0.892,95% CI:0.858~0.927,表明該模型對(duì)GDM有較好的識(shí)別能力,敏感度為80.71%,特異性為86.85%(圖1)。

圖1 預(yù)測(cè)GDM的受試者工作特征曲線(xiàn)
討 論
GDM是常見(jiàn)的妊娠期合并癥,與葡萄糖不耐受和胰島素抵抗有關(guān)。患有GDM的女性在懷孕前沒(méi)有血糖代謝異常,通常在妊娠24~28周進(jìn)行口服葡萄糖耐量試驗(yàn)試驗(yàn)后被診斷為GDM。分娩后,大多數(shù)GDM患者的血糖代謝會(huì)恢復(fù)正常,但有些GDM患者可能會(huì)發(fā)展為2型糖尿病[7]。GDM短期可增加孕產(chǎn)婦子癇前期、羊水過(guò)多、胎膜早破、酮癥酸中毒的發(fā)生率,對(duì)母親的長(zhǎng)期不良影響則包括2型糖尿病、心血管疾病和代謝綜合征。此外,GDM新生兒并發(fā)癥的風(fēng)險(xiǎn)增加,如出生損傷、呼吸窘迫綜合征、高膽紅素血癥和低血糖癥。如果GDM孕婦孕期血糖控制不佳,還會(huì)導(dǎo)致胎兒高胰島素血癥、巨大兒等。GDM對(duì)后代的長(zhǎng)期不良影響包括2型糖尿病和肥胖的風(fēng)險(xiǎn)增加[8]。
近年來(lái),隨著GDM發(fā)生率的不斷上升,關(guān)于GDM風(fēng)險(xiǎn)預(yù)測(cè)模型的研究也越來(lái)越多。許多研究報(bào)道了GDM的危險(xiǎn)因素,利用臨床和生物學(xué)指標(biāo)建立了一些預(yù)測(cè)GDM的數(shù)學(xué)模型[9~11]。大多數(shù)GDM風(fēng)險(xiǎn)預(yù)測(cè)模型以年齡、國(guó)籍和懷孕前的體重指數(shù)等孕婦的基本特征作為預(yù)測(cè)因素,缺乏其他個(gè)性化的GDM相關(guān)危險(xiǎn)因素。此外,報(bào)道的大多數(shù)研究都是回顧性研究。本研究進(jìn)行了一項(xiàng)前瞻性縱向隊(duì)列研究,結(jié)合孕婦的年齡、孕前體重指數(shù)和妊娠早期多項(xiàng)凝血和血糖血脂指標(biāo)來(lái)預(yù)測(cè)GDM風(fēng)險(xiǎn),發(fā)現(xiàn)孕前BMI、FPG、TG、LDL-C、sd LDL-C、APOB升高及APTT、TT降低與GDM的風(fēng)險(xiǎn)增加有關(guān),并建立GDM風(fēng)險(xiǎn)預(yù)測(cè)模型,最后采用受試者工作特征曲線(xiàn)對(duì)模型的效能進(jìn)行了評(píng)價(jià),顯示模型具有良好的判別能力,聯(lián)合這些指標(biāo)對(duì)GDM的預(yù)測(cè)有一定價(jià)值。根據(jù)此預(yù)測(cè)模型,醫(yī)護(hù)人員在孕早期即能對(duì)孕婦進(jìn)行個(gè)體化評(píng)估,對(duì)高危孕婦進(jìn)行健康宣教、營(yíng)養(yǎng)指導(dǎo)和運(yùn)動(dòng)管理,從而預(yù)防GDM的發(fā)生、發(fā)展,改善母嬰結(jié)局。
本研究資料分析結(jié)果顯示GDM發(fā)生率為24.31%,高于國(guó)內(nèi)報(bào)道的GDM患病率[12]。但與Liao等[13]采用IADPSG標(biāo)準(zhǔn)報(bào)道的發(fā)生率相似,分析其原因可能與IADPSG新的診斷標(biāo)準(zhǔn)增加了GDM的發(fā)生率,上海地區(qū)喜食甜食水果,以及筆者醫(yī)院為綜合性醫(yī)院,高齡肥胖等高危孕婦比例較高有關(guān)。研究發(fā)現(xiàn),GDM患者的凝血功能較同孕期正常孕婦更處于高凝狀態(tài)[14]。空腹血糖受損和糖尿病患者的APTT明顯縮短[15]。還有研究發(fā)現(xiàn),患有GDM的女性體內(nèi)凝血因子Ⅻ水平要明顯高于健康懷孕的女性,其原因可能為高血糖造成的內(nèi)皮損傷會(huì)激活內(nèi)在凝血系統(tǒng)[16]。而本研究發(fā)現(xiàn),GDM孕婦較非GDM者在孕早期即出現(xiàn)了PT、APTT縮短,F(xiàn)PG升高,說(shuō)明在GDM與非GDM孕婦的凝血功能和血糖差異并非從孕中期開(kāi)始,提示孕早期孕婦血糖和凝血功能可為GDM的預(yù)測(cè)和診斷提供依據(jù)。
傳統(tǒng)觀點(diǎn)認(rèn)為,妊娠期糖尿病主要與胰島素抵抗有關(guān),隨著對(duì)代謝組學(xué)的深入研究,發(fā)現(xiàn)脂肪細(xì)胞因子與GDM的發(fā)生、發(fā)展關(guān)系密切[17]。妊娠期脂質(zhì)水平增高是否與GDM風(fēng)險(xiǎn)相關(guān),既往的研究結(jié)果并不一致。有研究表明,與無(wú)GDM孕婦比較,GDM孕婦TC、TG、LDL-C升高[18]。然而,Meta分析的結(jié)果顯示,除了TG增加外,膽固醇在不同人群中的變化并不一致,是高甘油三酯血癥,而不是高膽固醇血癥導(dǎo)致胰島素抵抗[19]。孔令英等[20]發(fā)現(xiàn)孕早期TC、TG與GDM呈正相關(guān),HDL-C與GDM呈負(fù)相關(guān)。本研究發(fā)現(xiàn)妊娠早期GDM組TC、TG、LDL-C、sdLDL-C、APOB、APOE水平明顯高于非GDM組,兩組間HDL-C、APOA-1和LPa水平比較,差異無(wú)統(tǒng)計(jì)學(xué)意義,說(shuō)明GDM組和非GDM組之間的血脂分布顯著不同,GDM孕婦在妊娠早期即具有更嚴(yán)重的血脂異常和胰島素抵抗。為了確定孕早期血脂異常是否具有潛在的臨床預(yù)測(cè)效應(yīng),筆者分析了孕早期血脂譜與GDM之間的關(guān)系,多因素Logistic回歸分析顯示,孕早期TG升高是TG正常孕婦GDM發(fā)生率的1.739倍(95% CI: 1.197~2.526,P<0.05),LDL-C升高是LDL-C正常孕婦GDM發(fā)生率的6.136倍(95% CI: 1.558~24.161,P<0.05),TG和LDL-C可能是孕早期GDM發(fā)生的良好預(yù)測(cè)因子。
綜上所述,采用孕婦妊娠早期多項(xiàng)凝血和血糖血脂指標(biāo)來(lái)預(yù)測(cè)GDM風(fēng)險(xiǎn)是一種簡(jiǎn)單實(shí)用的方法,可在基層醫(yī)院和社區(qū)衛(wèi)生服務(wù)中心廣泛開(kāi)展。此聯(lián)合多項(xiàng)指標(biāo)的方法提高了預(yù)測(cè)的敏感度和特異性,有助于早期識(shí)別妊娠期糖尿病,促進(jìn)妊娠期糖尿病的早期預(yù)防、干預(yù)和治療,從而改善妊娠結(jié)局,降低母親及后代長(zhǎng)期代謝疾病的發(fā)生率。但本研究也有一些局限性,本研究為單中心研究,樣本量比較小,在未來(lái)的研究中,需要開(kāi)展多中心和大樣本量研究來(lái)予以進(jìn)一步證實(shí)。

